- Gösterim: 21
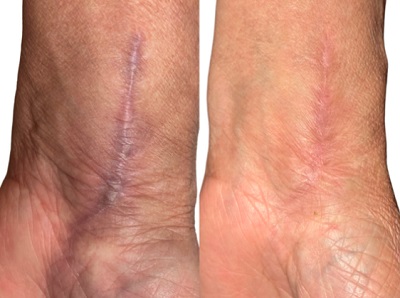
Cerrahi skarlar; cerrahi müdahale sonucu dermal bütünlüğün bozulmasını takiben, fonksiyonel cilt dokusunun yerini fibröz konnektif dokunun aldığı fizyolojik yara iyileşme sürecinin kaçınılmaz bir sonucudur. Cerrahi yara izlerinin büyük çoğunluğu zamanla matürasyon (olgunlaşma) fazına girerek iyileşse de bir kısmı hastalarda; fonksiyonel kısıtlılık, subjektif rahatsızlık (ağrı, kaşıntı) ve belirgin estetik deformite ile sonuçlanabilir. Güncel lazer teknolojileri, özellikle fraksiyonel CO2 lazer uygulamaları, cerrahi skarların yönetiminde etkin ve güvenilir bir terapötik müdahale olarak ön plana çıkmaktadır. Bu sistemler; skarlara eşlik eden kronik ağrı ve pruritus (kaşıntı) gibi semptomları hafifletirken, skar dokusunun vaskülaritesini, yüksekliğini ve dokusunu (tekstürünü) iyileştirerek estetik görünümde belirgin düzelmeler sağlamaktadır.
Fraksiyonel CO2 lazerin yanık ve akne skarlarındaki klinik başarısı literatürde geniş çapta kabul görmüş olsa da, post-operatif skarlarda kullanımına yönelik bilimsel tartışmalar varlığını sürdürmektedir. Bu tartışmalar tedavinin klinik etkinliğinden ziyade, optimal uygulama zamanlaması üzerinde yoğunlaşmaktadır. Klasik yaklaşımda, cerrahi skarlara lazerle müdahale için 6-12 ay beklenmesini öngören 'bekle ve gör' stratejisi önerilmekteydi. Ancak güncel dermatoloji pratiğinde bu paradigma, patolojik skar gelişimini proaktif olarak engellemeyi hedefleyen 'erken dönem müdahale' lehine evrilmiştir. Erken evredeki yüksek vaskülarizasyonun (damarlanma), fraksiyonel CO2 lazer tarafından modüle edilmesi, fibroblast aktivitesini düzenleyerek aşırı kolajen üretimini baskılamaktadır. Klinik veriler, lazer seanslarına cerrahi sonrası ilk 1 ay içinde başlanmasının; tedavinin 3. aydan sonraya ertelendiği vakalara kıyasla, skar formasyonunu ve kozmetik deformiteyi anlamlı ölçüde azalttığını ortaya koymaktadır.
- Yara iyileşmesinin erken fazında (proliferatif faz) damarlanma zirve yapar. Fraksiyonel CO2 lazer, bu vasküler yapıyı fototermal etkiyle stabilize eder. Aşırı damarlanmanın baskılanması, skarı besleyen besin ve sitokin akışını düzenleyerek hipertrofik skar riskini azaltır.
- Skarların erken döneminde (ilk 4 hafta) doku, düzensiz ve zayıf olan Tip III kolajen ile doludur. Lazer bu düzensiz yapıyı parçalayarak dokuyu daha düzenli ve sağlam olan Tip I kolajen sentezine yönlendirir. Bu, skarın "yeniden modellenmesi" sürecinin çok daha erken başlamasını sağlar.
- Patolojik skarlarda (keloid/hipertrofik skar) TGF-beta (fibrotik sitokin) seviyeleri çok yüksektir. Erken dönem lazer uygulaması, TGF-beta seviyelerini baskılarken, skar karşıtı olan TGF-\beta 3 ve MMP (Matriks Metalloproteinaz) aktivitesini artırarak dokunun "yumuşamasını" sağlar.
Günümüzde skar yönetimi; etiyoloji, anatomik lokalizasyon, Fitzpatrick cilt tipi, genetik predispozisyon ve hastanın sistemik komorbiditeleri gibi çok sayıda değişkenin etkileşimi nedeniyle medikal estetiğin en kompleks alanlarından biridir. Bu heterojen yapı, her skar dokusunu 'unique' (eşsiz) kılmakta ve standart bir tedavi protokolü oluşturulmasını güçleştirmektedir. Yara bakımındaki teknolojik ilerlemelere rağmen, klinik sonuçlar henüz diğer estetik branşlardaki başarı oranlarıyla tam olarak paralellik gösterememiştir.
Bununla birlikte; patolojik skar (hipertrofik skar, keloid) gelişimini proaktif olarak engellemek amacıyla geliştirilen Fraksiyonel CO2, Er:YAG, Nd:YAG ve Pulsed Dye Lazer (PDL) gibi teknolojiler, süreci 're-modelleme' lehine değiştirmektedir. Bu sistemler; anormal vaskülarizasyonun baskılanması, neokolajenezin tetiklenmesi ve sitokin modülasyonu gibi biyokimyasal mekanizmalar üzerinden etki gösterir. Özellikle vasküler hedefli lazerler ile ablatif/non-ablatif fraksiyonel sistemlerin, fibroblast aktivitesini regüle ederek Tip III kolajen sentezini optimize ettiği saptanmıştır. Bu veriler ışığında, revizyonel cerrahiden ziyade 'Lazer Destekli Yara İyileşmesi' (LASH) protokollerinin erken dönemde devreye alınması, skarların patolojik evrimini önlemede kritik bir koruyucu strateji olarak kabul edilmektedir.
Yara oluşumu, cilt travmasına karşı gelişen normal bir fizyolojik tepkidir. İyileşme süreci boyunca çok sayıda hücre ve inflamatuar mediyatör arasında meydana gelen karmaşık etkileşimler nedeniyle yara dokusu, orijinal cilt yapısının aynısıyla sonuçlanmaz ve skar gelişir. Yara iyileşmesi aşamalarındaki düzensizlikler; atrofik skarlar, hipertrofik skarlar ve keloidler gibi patolojik yara izlerinin oluşumuna yol açar. İyileşme sürecinin inflamasyon, proliferasyon ve remodeling (yeniden yapılanma) fazları arasındaki dengenin bozulması, skar tipini belirleyen temel unsurdur. Güncel skar yönetimi stratejileri, özellikle bu üç tip skar dokusunun önlenmesi ve tedavisine odaklanmaktadır.
Hipertrofik Skarlar
Hipertrofik skarlar, yara iyileşme sürecinde dermal dokunun travmaya karşı verdiği abartılı bir proliferatif yanıt neticesinde şekillenir. Klinik olarak; orijinal yara sınırları içinde sınırlı kalan, kabarık, kaşıntılı ve eritematöz nodüler lezyonlar şeklinde prezante olurlar. Genellikle yaralanmayı takip eden ilk bir ay içinde ortaya çıkan bu lezyonlar, zamanla spontan regresyon (gerileme) eğilimi gösterirler. Hipertrofik skarlar, morfolojik olarak iki ana grupta sınıflandırılır:
- Lineer (Çizgisel) Alt Tip: Genellikle cerrahi insizyon veya kesici alet yaralanmaları sonrası oluşur. Oluşumunda cerrahi kesi hattındaki mekanik gerilimin (skin tension) majör rol oynadığı düşünülmektedir. Mekanik gerilim, fibroblastların üzerine binen fiziksel yükü ifade eder. Fibroblastlar bu yükü algıladığında (mekanotransdüksiyon), daha fazla kolajen sentezlemek ve dokuyu "bir arada tutmak" için miyofibroblastlara dönüşürler. Bu nedenle, gerilimin yüksek olduğu bölgelerde (omuz, göğüs ön yüzü, eklem üzerleri) hipertrofik skar insidansı daha yüksektir. Miyofibroblastlar, bünyelerinde bulunan alpha-smooth muscle actin sayesinde kasılma yeteneğine sahiptir. Yara iyileşmesinde normalde görevleri bittiğinde apoptoza (programlı ölüm) gitmeleri gerekirken, hipertrofik skarlarda bu hücreler hayatta kalmaya devam eder ve dokuyu sürekli "büzerek" kontraktürlere yol açarlar.
- Difüz (Yaygın) Alt Tip: Geniş yüzeyli yanıklar, majör künt travmalar veya enfeksiyonlar sonrasında gelişen yaygın skar alanlarını kapsar.
Histopatolojik düzeyde hipertrofik skarlar; normal derideki paralel kolajen diziliminin aksine, spiral benzeri düzensiz bir organizasyon, belirgin bir Tip III kolajen baskınlığı ve nodüler lif yapılanması sergiler. Normal dokuda Tip I kolajen hakimken, bu lezyonlarda Tip III/I oranı patolojik olarak artmıştır. Skarın sertleşmesine ve kontraktür gelişimine neden olan temel hücresel elemanlar, aşırı proliferasyon gösteren miyofibroblastlardır. Bu kaotik ve yüksek yoğunluklu lif yapısı, dokunun biyomekanik direncini ve sertliğini artırarak skara tipik kabarık formunu kazandırır. Literatürde insidans oranları; yanık sonrası %30-91, cerrahi müdahale sonrası ise %40-94 aralığında bildirilmektedir. Lezyonun 'orijinal yara sınırları içinde kalması' ve 'zamanla involüsyon (gerileme) göstermesi', hipertrofik skarı keloidden ayıran en temel diferansiyel tanı kriterleridir. Hipertrofik skarı keloidden ayıran en önemli histolojik fark, kolajen liflerinin "nodüler" (topaklanmış) organizasyonudur. Keloidlerde ise lifler daha çok kalın, asidofilik "camımsı" (hyalinized) bantlar şeklindedir. Ayrıca hipertrofik skarlar başlangıç evresinde oldukça vaskülerdir.
Keloidler
Hipertrofik skarların aksine keloidler; orijinal yara sınırlarını aşarak komşu sağlam dokuyu invaze eden, geniş ve agresif seyirli lezyonlardır. Bu doku istilası, keloid fibroblastlarının programlı hücre ölümüne (apoptoz) karşı gösterdiği direnç ve normal fibroblastlara oranla sergiledikleri yüksek proliferatif kapasite ile açıklanmaktadır. Keloid dokusunda izlenen mast hücresi ve T-lenfosit yoğunluğu, patogenezdeki kronik inflamatuar sürecin temel göstergesidir. Keloid fibroblastları, sinyal yollarındaki bozukluklar nedeniyle (özellikle TGF-beta ve SMAD yolları) sürekli bir "yara iyileşmesi" modunda kalırlar. Hipertrofik skarlarda fibroblastlar bir süre sonra dururken, keloidde dur sinyaline yanıt vermezler. Bu durum, lezyonun neden durmaksızın büyüdüğünü açıklar.
Histopatolojik olarak keloidi hipertrofik skardan ayıran en temel özellik; dermiste izlenen, kalınlaşmış ve hyalinize (camsı) kolajen demetlerinin oluşturduğu asellüler kitlelerdir. Bu yapılar, subkutan dokuya kadar uzanan nodüler kitleler meydana getirir. Hyalinize kolajen, kolajen liflerinin aşırı çapraz bağlanmasıyla (cross-linking) oluşan sert, sakızımsı bir yapıdır. Bu yapı, ilaçların keloid dokusu içine yayılmasını zorlaştırır. Bu nedenle keloid içine enjeksiyon yaparken yüksek basınç uygulanması gerekir. Yoğun nosiseptif sinir lifi içeriği nedeniyle lezyonlar sıklıkla kronik ağrı, kaşıntı ve disestezi gibi yaşam kalitesini kısıtlayan semptomlarla prezante olur. Keloidler, vertikal projeksiyonlarına göre 'minör' veya 'majör' (>0,5 cm) olarak sınıflandırılabilir.
Travma, cerrahi veya inflamatuar süreçleri (akne, aşılama vb.) takiben genellikle ilk 12 ay içinde gelişen keloidler, hipertrofik skarların aksine spontan regresyon göstermezler. Tüm fototiplerde görülmekle birlikte, koyu tenli bireylerde (Fitzpatrick IV-VI) genetik yatkınlık ve belirli HLA tipleriyle (HLA-B14, B21) ilişki belirgindir. Vakaların çoğunluğu 10-30 yaş aralığında, özellikle yüksek gerilimli anatomik bölgelerde (presternal, deltoid, kulak memesi) gözlenir. Tek başına cerrahi eksizyonun %45-100 gibi çok yüksek nüks riski taşıması nedeniyle; tedavide radyoterapi, kriyoterapi, basınçlı tedavi veya intralezyonel ajanlarla (kortikosteroid, 5-FU) kombine multimodal yaklaşımlar esastır.
Atrofik skarlar
Atrofik skarlar; hipertrofik skar ve keloidlerden farklı olarak, dermal dokuda izlenen çöküntüler (depresyonlar) ile karakterizedir. Bu lezyonlar; yara iyileşmesi evrelerinde dermal yağ dokusu ve destekleyici konnektif doku kaybına yol açan şiddetli inflamatuar süreçlerin bir komplikasyonu olarak ortaya çıkar. Klinik olarak; geniş tabanlı, oval veya krater benzeri dermal çökmeler şeklinde prezante olurlar. Yaşlanma süreciyle birlikte cilt elastikiyetinin azalması, bu skarların klinik görünümünün zamanla derinleşmesine ve belirginleşmesine neden olur.
Tanımlanan tüm skar formları, yol açtıkları estetik deformite nedeniyle hastalarda ciddi duygusal, fiziksel ve psikolojik morbiditeyi artırabilmektedir. Bu bağlamda; skarların estetik görünümünü iyileştirmek ve patolojik progresyonu durdurmak amacıyla multimodal tedavi protokolleri uygulanmaktadır. Günümüzde CO2 lazerler, doku onarım evrelerini moleküler düzeyde modüle etme kapasiteleri sayesinde bu alanda en çok tercih edilen teknolojilerdir. CO2 lazer sistemleri; yüzeysel ve derin ablasyon modüllerinin kombinasyonu ile hücresel mekanizmaları optimize ederek, komplikasyonları önlemeyi ve fonksiyonel/estetik restorasyonu desteklemeyi hedefler.
CO2 Lazer
Dermatoloji ve estetik cerrahide kullanılan lazer teknolojilerinin geniş yelpazesinde CO2 lazer, çok yönlü kullanım olanaklarıyla öne çıkmaktadır. Kızılötesi (infrared) spektrumda 10.600 nm dalga boyuna sahip olan bu lazerin, ana kromofor olarak suyu hedefleyen seçici fototermoliz yeteneği, hassasiyet ve güvenlik arasında bir denge kurulmasını zorunlu kılar. 10.600 nm dalga boyu, derinin alt katmanlarına nüfuz etme kabiliyetine sahip olmakla birlikte; uygulama parametrelerindeki modifikasyonlar sayesinde özellikle yüzeysel ve orta derinlikleri hedefleyen tedavilerde de son derece etkilidir. Kullanım amacına göre dokuda farklı derinliklerde koagülasyon sağlarken, kontrollü termal hasar oluşturarak çevre dokulara minimum zarar verir; böylece hücresel rejenerasyonu ve kolajen üretimini stimüle eder.
10.600 nm dalga boyu, dokudaki su molekülleri tarafından güçlü bir şekilde absorbe edilerek lokalize bir ısınmaya yol açar. Bu termal etki, patolojik skar dokusundaki proteinlerde, özellikle de kolajen liflerinde kontrollü koagülasyonu tetikler. Söz konusu süreç, lazer parametrelerine bağlı olarak ablatif (dokuyu buharlaştıran) veya fraksiyonel (mikro-termal alanlar oluşturan) etkiler gösterebilir.
Lazer kaynaklı koagülasyonun en önemli avantajlarından biri, uygulama sırasında hemostaz (kanamanın durdurulması) sağlama yeteneğidir. CO2 lazer, patolojik skarlarda insizyon veya debridman amacıyla kullanıldığında küçük kan damarlarının koagülasyonu eş zamanlı gerçekleşir; bu durum kan kaybını minimize ederken cerrahi görüş alanının netliğini artırır. Termal enerjinin çevre dokuda yarattığı kontrollü ısı artışı, yeni kolajen sentezini uyararak iyileşme sürecini hızlandırır; bu da prosedür sonrası daha kaliteli bir doku onarımı ve daha kısa iyileşme süreleri sağlar. Ayrıca, lazer kaynaklı koagülasyon enfeksiyon riskini de azaltabilir; zira lazerle oluşturulan koagülatif bariyer, patojen mikroorganizmaların tedavi edilen alana invazyonunu engelleyen koruyucu bir hat işlevi görür.
Bu özellikler CO2 lazerin, estetik ve medikal alanlarda geniş bir uygulama yelpazesi bulmasını sağlamıştır. Cilt dokusunu yeniden yapılandırma (remodeling) özelliği sayesinde; akne izleri, patolojik, cerrahi veya travmatik skarlar ile striaların (cilt çatlakları) tedavisinde etkilidir. Ayrıca cilt yenileme (resurfacing) kabiliyeti ile kırışıklıkların, ince çizgilerin ve cilt tonu düzensizliklerinin giderilmesinde oldukça başarılıdır.
Çevre dokularda orantısız termal hasar oluşturmadan hedef dokuyu ablate etmek (buharlaştırmak) için, cildin Termal Relaksasyon Süresi (TRT) olarak tanımlanan 1 ms'den kısa darbe sürelerinde, minimum 5 J/cm2’lik bir fluence iletilmesi tercih edilir. Modern cihazlar, farklı enerji seviyelerinde çalışacak şekilde tasarlanmış olup ablasyon derinliğinin vakanın spesifik ihtiyaçlarına göre modüle edilmesine olanak tanır.
Günümüzde çok sayıda fraksiyonel CO2 cihazı kullanılmaktadır. Klinik pratikte sıklıkla tercih edilen optimal parametreler; 30 W güç ve 1-2 ms'lik darbelerde, 30-60 mJ enerjiye eşdeğerdir. Bu değerler dokuda yaklaşık 240 ile 720 mikron arasında değişen bir ablasyon derinliği sağlar. Bu parametrelerin temel prensipleri tüm CO2 lazerler için benzer olsa da enerji, güç ve yoğunluk ayarları cihaz marka ve modeline göre değişkenlik gösterebilir.
Fraksiyonel lazerlerin çalışma prensibi temel olarak "Fraksiyonel Fototermoliz" kuramına dayanır. Bu yöntem, deri yüzeyinde Mikroskobik Termal Bölgeler (MTZ) olarak bilinen mikro-yanık alanları oluştururken, bu alanların arasında belirli miktarda dermal ve epidermal dokuyu sağlam bırakır. CO2 lazer; hipertrofik skar ve keloidlerde suyun buharlaştırılması (vaporizasyon) yoluyla patolojik dokunun uzaklaştırılmasını sağlar. Bu süreçte skar dokusu içerisinde 4 mm derinliğe kadar ulaşabilen mikro-kanallar (pore) oluşur ve bu gözeneklerin çevresinde 6 mm derinliğin ötesine kadar nüfuz edebilen bir termokoagülasyon alanı meydana gelir.
Uygulanan tedavi protokolleri neticesinde, patolojik skarlarda ağrı ve kaşıntı semptomlarının gerilemesi somut bir veri olarak saptanmıştır; bu durum tedavinin hastaların yaşam kalitesini artırmadaki etkinliğini doğrulamaktadır. Eş zamanlı olarak, skar dokularında belirgin bir estetik iyileşme kaydedilmiştir: Renk parametreleri daha homojen hale gelmiş, doku sertliği (indürasyon) azalmış, skar kalınlığı gerilemiş ve yüzey düzensizlikleri normalize olmuştur. Bu morfolojik değişimler, skarların çevre dokuyla daha uyumlu bir görünüm kazanmasını sağlayarak kozmetik belirginliğini azaltmıştır.
Özellikle yeni oluşmuş yara izlerinin hiçbirinde patolojik skar evrimine dair bir bulguya rastlanmamış olması, tedavinin güçlü bir profilaktik (koruyucu) potansiyel taşıdığını düşündürmektedir. Tedavi süresince majör bir yan etkiyle karşılaşılmaması, protokolün güvenilirliğini teyit etmiştir. Bazı hastalarda işlem sonrası gözlenen hafif eritem (kızarıklık), herhangi bir ek müdahaleye gerek kalmaksızın kısa sürede kendiliğinden remisyona girmiştir.
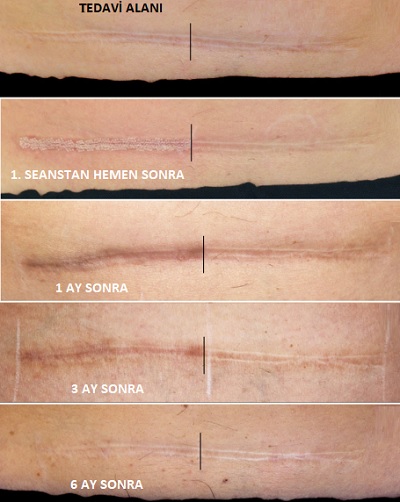
Skar yönetiminde en optimize sonuçlar, post-operatif 2-3. aylarda tedaviye başlanan olgularda elde edilmiştir. Bu süreç, gelişmekte olan yara izine müdahale ederek patolojik fibroproliferatif süreci modüle etmek adına "ideal terapötik pencere" olarak değerlendirilmektedir. Standart yara iyileşme süreci birbiriyle örtüşen üç aşamadan oluşur: hemostaz/inflamatuvar faz (4-6 gün), proliferatif faz (4. günden 21. güne kadar) ve yeniden şekillenme (remodeling) fazı (21. günden 2 yıla kadar).
Cerrahi sonrası epitelizasyon genellikle 2-3 hafta içinde tamamlandığı ve yara izleri dikişlerin alınmasından sonraki 1-3 hafta içinde henüz olgunlaşmamış (immatür) olduğu için, bu aşamada fraksiyonel CO2 lazer tedavisine başlamanın olumlu sonuçlar verdiği gösterilmiştir.
Mastektomi cerrahisi ve meme estetik cerrahisi sonrası gelişebilen skarlar
Meme kanseri sonrası uygulanan mastektomi ya da meme estetik cerrahisi operasyonlarının ardından, estetik açıdan kabul edilemeyen skar (yara izi) gelişimi görülebilmektedir. Meme cerrahisi sonrası yara izi oluşumuyla ilgili klinik endişeler giderek artış göstermektedir. Bu nedenle, meme rekonstrüksiyonu sonrası oluşan skarların doğru şekilde yönetilmesi kritik önem arz etmekte ve yara izi oluşumunu minimize etmek amacıyla çeşitli yöntemler kullanılmaktadır.
Son dönemdeki çalışmalar; fraksiyonel ablatif lazerler de dahil olmak üzere farklı lazer teknolojilerinin, meme cerrahisi sonrası yara izi oluşumunu önlemede ve mevcut skarları iyileştirmede etkili olduğunu ortaya koymuştur. Özellikle ablatif CO2 fraksiyonel lazerler, cerrahi sonrası erken dönem skar müdahalelerinde odak noktası haline gelmiştir. Bu amaçla, meme rekonstrüksiyonu sonrası derin ablasyon (deep ablation) modunda; 22-38 mJ enerji, 300 Hz frekans ve %5-15 yoğunluk parametreleri ile lazer tedavisi uygulanmaktadır.
Eğer hastada mastektomi sonrası radyoterapi öyküsü varsa, deri vaskülaritesi (kanlanması) azalmış olabilir. Bu durumda ablatif lazer parametrelerini seçerken daha temkinli olunmalı ve yoğunluk (% coverage) düşük tutulmalıdır.
İşlem sonrasında, ağrıyı hafifletmek ve termal ödemi kontrol altına almak amacıyla tedavi edilen bölgelere 5-10 dakika süreyle buz paketleri ile soğutma (cryotherapy) uygulanır. Ardından, epitelizasyonu desteklemek için tedavi edilen alana bir hafta boyunca uygun boyutlarda hidrokolloid pansuman tatbik edilir. Meme cerrahisi sonrası uygulanan fraksiyonel CO2 lazer tedavisi, hem hasta memnuniyeti hem de klinik bulguların (renk, doku sertliği, kabarıklık) iyileşmesi açısından anlamlı bir başarı sergilemektedir.
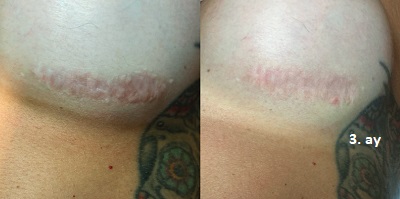
Sezaryan cerrahisi sonrası gelişebilen skarlar
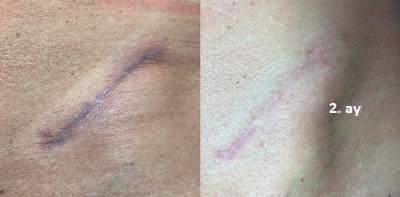
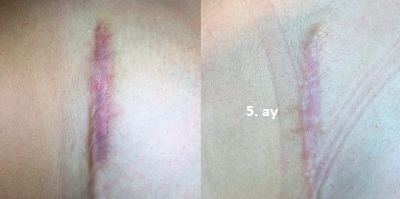
Sezaryen sonrası oluşan yara izlerinde, üç ardışık seans uygulanan fraksiyonel CO2 lazer tedavisinin üstün klinik sonuçlar sağlayabildiği gösterilmiştir. Sezaryen, doğum yapan kadınların yaklaşık beşte birinde uygulanan yaygın bir cerrahi prosedürdür. Bu işlem sonrası; ağrı, hassasiyet, sertlik (indürasyon) ve kaşıntı ile karakterize, fonksiyonel ve kozmetik zorluklara yol açabilen skarlar gelişebilmektedir. Bu durum, hastaların yaşam kalitesini potansiyel olarak olumsuz etkilemektedir.
Sezaryen sonrası cerrahi skar alanına, genellikle 6-8 hafta aralıklarla iki ila dört seans fraksiyonel CO2 lazer tedavisi uygulanır. Tedavi öncesinde lidokain ve prilokain içeren lokal anestezik kremler tatbik edilerek hasta konforu maksimize edilir. Uygulama öncesinde skar alanı muayene edilerek; skarın hipertrofik, normotrofik veya atrofik tipi belirlenir. Skar kalınlığı değerlendirilerek 3 mm’den kalın alanlar işaretlenir. Bu değerlendirme ışığında; derin, yüzeysel veya kombine modlar arasından seçim yapılarak her hasta için kişiselleştirilmiş lazer parametreleri belirlenir.
Skar tipine göre uygulanan spesifik protokoller şöyledir:
-
3 mm’den Kalın Hipertrofik Skarlar: Daha derin ablasyon modunda (Ultra Deep), 70-150 mJ enerji aralığında ve %1-3 düşük yoğunlukta lazer tedavisi tercih edilir.
-
3 mm’den İnce Hipertrofik Skarlar: Derin ablasyon modunda (Deep) 20-50 mJ enerji, 300 Hz frekans ve %5-15 yoğunluk parametreleri kullanılır. Alternatif olarak, Ultra Deep modda 60-70 mJ enerji ve %3 yoğunluk ile de müdahale edilebilir.
-
Yüzey Düzensizliği Olan Skarlar: Normotrofik veya hipertrofik skarlarda yüzeyel düzensizlikleri gidermek amacıyla; 70-125 mJ enerji, 300 Hz frekans ve %1-3 yoğunluk seviyelerinde yüzeysel ablasyon uygulanmaktadır.
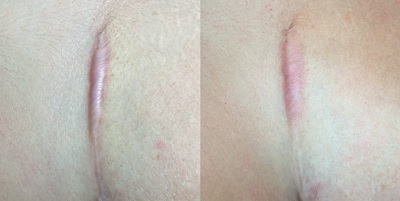
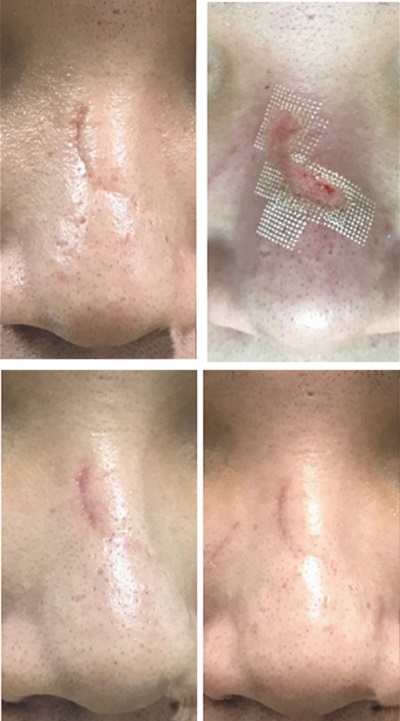
Skar dokusunun, fraksiyonel CO2 lazer tedavisinden bir ay kadar kısa bir süre sonra mikroskobik düzeyde iyileşmeye başladığı gözlenmektedir; ancak lazerin neden olduğu geçici renk değişimleri düzelene kadar skardaki genel klinik iyileşme maskelenmektedir. Lazer sonrası oluşan eritem (kızarıklık) ve post-inflamatuar hiperpigmentasyon (PIH - renk koyulaşması), dokudaki gerçek düzelmeyi ilk aylarda gizleyebilmektedir. Genellikle altı aylık takip süreci sonunda, lazerin sezaryen skarları üzerindeki gerçek terapötik faydası net bir şekilde görülebilmektedir.
Birer ay ara ile uygulanan lazer seansları, bu vasküler ve pigmenter olumsuzlukların (eritem ve PIH) süreç boyunca görünür kalmasına neden olur. Bu nedenle, skar tedavilerinde uzun süreli eritem ve PIH gelişebileceği bilgisi hastalarla mutlaka paylaşılmalıdır. Klinik ve estetik düzelmenin zamana yayılan bir süreç olduğu, tedavinin gerçek potansiyelini değerlendirmek için en az altı aylık uzun vadeli bir takibin gerekliliği vurgulanmalıdır. Belki de en önemlisi; bu tedavinin skarı tamamen yok etmediği, ancak skar dokusunun kalitesini (tekstür, esneklik ve renk uyumu) belirgin şekilde artırdığı gerçeği netleştirilmelidir.
Estetik cerrahi sonrası gelişen skarlar
Esteteik cerrahi sonrası skar gelişimi ve enfeksiyonlar süreklilik arz eden bir zorluklar olup, estetik cerrahi sonrası hasta memnuniyetini ve yaşam kalitesini olumsuz etkilemektedir. Rinoplasti, liposuction, meme büyütme, yüz germe, abdominoplasti gibi standartlaştırılmış estetik cerrahiler sonrası fraksiyonel CO2 lazer terapisi cerrahi alan enfeksiyonlarının riskini azaltrıken yara izi sonuçlarını iyileştirir ve hasta memnuniyetini artırır.
Fraksiyonel CO2 lazerlerin antimikrobiyal etkinliği, mikrobiyal hücre duvarlarını bozma, proteinleri denatüre etme ve DNA replikasyonuna müdahale etme yeteneklerine atfedilir, böylece patojen çoğalmasını engeller. Ayrıca fraksiyonel CO2 lazerlerin yara iyileşmesini desteklediği ve inflamatuar yanıtları modüle ettiği, böylece cerrahi sonuçların iyileştirilmesine daha da katkıda bulunduğu gösterilmiştir. Bu amaçla esteteik cerrahilerde fraksiyonel CO2 lazer 3 aşamada uygulanmaktadır.
-
Cerrahiden hemen önce uygulama alanına enfeksiyon riskine karşı koruyucu amaçla(dekontaminasyon) yapılan fraksiyonel CO2 lazer: Cerrahi kesi alanına nokta boyutu 120 μm, mikro-ışın başına enerji 30 mJ, darbe süresi 600 μs, fraksiyonel yoğunluk %5 ve 200 Hz tekrarlama hızı ile fraksiyonel CO2 lazer uygulanmakta.
-
Cerrahi suture kapatmadan hemen sonra yapılan fraksiyonel CO2 lazer: Cerrahi alan dikiş atıldıktan hemen sonra nokta boyutu 120 μm, mikro-ışın başına enerji 80 mJ, darbe süresi 600 μs, fraksiyonel yoğunluk %4 ve 250 Hz tekrarlama hızı ile fraksiyonel CO2 lazer uygulanmakta.
-
Cerrahi sonrası 10. günded yapılan fraksiyonel CO2 lazer: 10. günde; nokta boyutu 120 μm, mikro-ışın başına enerji 140 mJ, darbe süresi 600 μs, fraksiyonel yoğunluk %3 ve 150 Hz tekrarlama hızı ile fraksiyonel CO2 lazer uygulanmakta.
Estetik cerrahi + fraksiyonel CO2 yapılan alana sonrasında %0,9'luk salin solüsyonu ile günlük temizlik yapılırken, ilk yedi gün boyunca steril yapışmayan pansuman örtüler kullanılmakta ve günde iki kez %2'lik topikal mupirosin merhem kullanımı istenmekte. En az 14 gün boyunca su teması istenmezken cerrahi bölgeye fiziksel travmadan kaçınmaları istenmelktedir.
Yüz ve boyun cerrahisi sonrası gelişen skarlar
Yüz ve boyun gibi cildin daha ince ve vasküler (damarlanması yüksek) olduğu bölgelerde skar yönetimi, gövdeye kıyasla çok daha hassas parametreler gerektirir. Metninizi dil bilgisi açısından düzenlerken, teknik terimlerdeki yazım hatalarını giderdim ve bilimsel akışı güçlendirdim.
Yüz ve boyun cerrahisi sonrasında, özellikle ilk haftada uygulanan tek bir fraksiyonel $CO_2$ lazer seansının, uzun vadede yara izi görünümü üzerinde majör bir değişim yaratmayabileceği; buna karşın çoklu seans protokollerinin çok daha efektif sonuçlar verdiği öngörülmektedir. Ancak, reepitelizasyon (epitel dokusunun yeniden oluşumu) süreci tam olarak tamamlanmadan (genellikle 2-3. haftadan önce) ablatif bir tedaviye başlanması, doku bütünlüğü açısından tercih edilmemektedir.
Cerrahi alana, post-operatif 3. haftada; yüzeysel ablasyon modunda 30-80 mJ enerji, 900 ms darbe (pulse) süresi ve 1 mm spot aralığı ($100 \text{ spot/cm}^2$) parametreleri ile bir veya iki pas (geçiş) uygulanır. Tedavi alanı %70 alkol ile dezenfekte edildikten sonra, lazer uygulamasından bir saat önce skar çevresine oklüzyon (kapalı pansuman) altında lokal anestezik tatbik edilir. İşlem sonrası ağrıyı dindirmek ve termal etkiyi stabilize etmek için bölgeye 5-10 dakika buz paketleri ile soğutma uygulanır. Ardından, iyileşme sürecini desteklemek amacıyla bir hafta boyunca uygun boyutlarda hidrokolloid pansuman kullanılır.
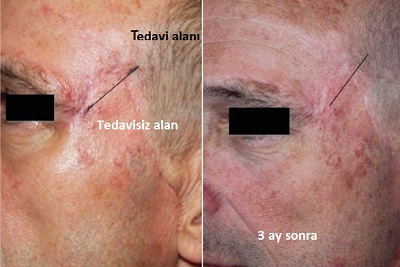
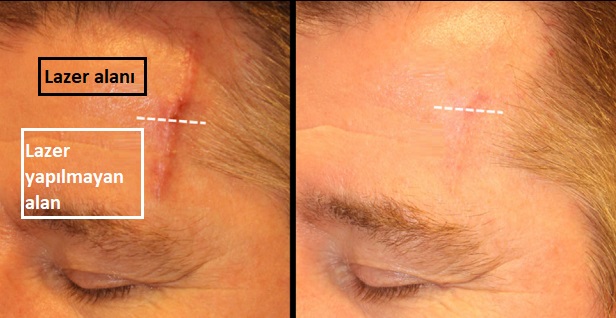
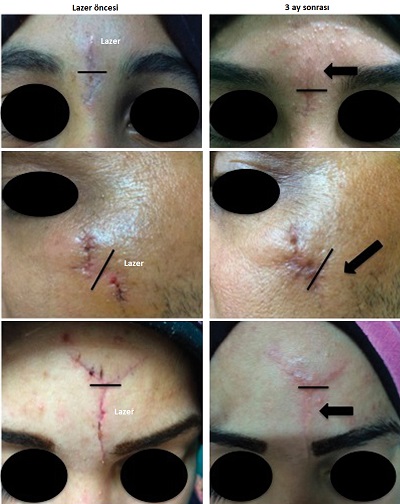
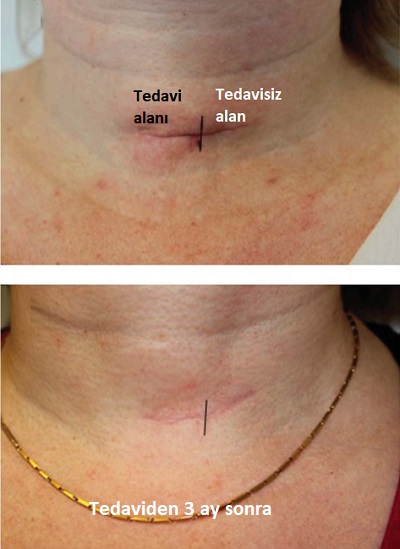
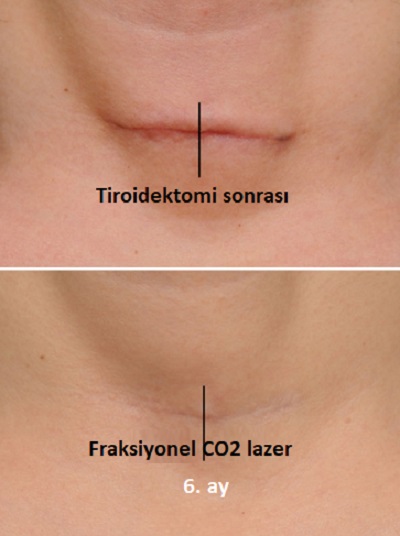
Tiroidektomi sonrası
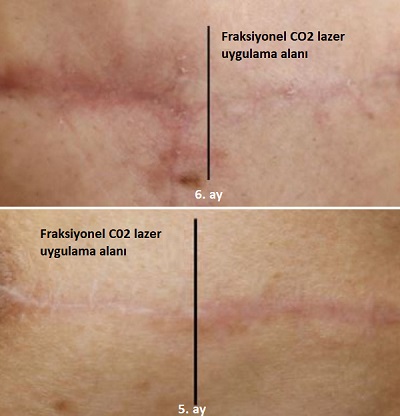
Tiroid cerrahisi sonrası yara izinin kozmetik sonucu, tiroid hastalarının çoğunluğunu oluşturan kadınlar için özellikle büyük önem taşımaktadır Skar oluşumunu en aza indirmek için titiz cerrahi onarımdan silikon jel tabakaları, skar merhemleri veya kremleri gibi ürünlerin uygulamasına kadar pek çok teknik geliştirilmiştir. Bazı lazerler sadece skarların tedavisinde değil, aynı zamanda hipertrofik (kabarık) skarların önlenmesinde de etkili bulunmuştur. Pulsed dye lazer (PDL), cerrahi sonrası hipertrofik skarların önlenmesinde en iyi bilinen lazer yöntemidir ve dikişlerin alınmasından hemen sonra başlatılan PDL tedavilerinin, skar önlemede etkili olduğu gösterilmiştir. Geleneksel skar yönetimi anlayışında erken müdahale olasılığı çok az dikkate alınmış ve skar yönetiminde yalnızca matür (olgun) yara izleri için lazerle cilt yenileme (resurfacing) önerilmiştir. Ancak tiroidektomi sonrası erken fraksiyonel CO2 lazer tedavisi ile skarlarda daha önemli bir iyileşme gözlemlemiş, bu nedenle skarların olgunlaşmasından önce profilaktik (önleyici) amaçla erken müdahale önerilmektedir.
Tirodektomi ameliyatından 1 ay sonra CO2 fraksiyonel lazer tedavisi protokolüne başlanmakta. 1 ay arar ile 3-6 seasn uygulanmakta. Tedavi bölgesine bir saat öncesinde topikal anestezik krem uygulanır. Sonrasında cilt silinerek derin ablazyon modunda 4.1 J/cm2, 800-1000 µs (mikrosaniye), 1-1.5 mm spot aralıklarında(50-100 spot/cm²) parametreler ile lazer uygulanır. Lazer öncesi %70 alkol kullanımı standarttır; ancak alkolün tamamen kuruduğundan emin olunmalıdır. CO2 lazerin yarattığı kıvılcım, kurumamış alkol varlığında yanıcı bir risk oluşturabilir. 100 spot/cm2 yoğunluk, yüz ve boyun gibi hassas bölgeler için oldukça güvenli bir "fraksiyonel oran" sunar. Doku yüzeyinin yaklaşık %10-15'inin hasarlanması, sağlam kalan adacıkların hızlı onarımını sağlar. Boyun derisinde pilosebase üniteler (kıl ve yağ bezleri) yüze kıyasla daha azdır. Bu da boyun bölgesinin rejenerasyon kapasitesinin yüz kadar yüksek olmadığını gösterir. Boyun uygulamalarında enerji seviyelerinin (mJ) yüz bölgesine göre %20-30 oranında düşük tutulması veya pas sayısının sınırlanması, hipopigmentasyon riskini azaltmak için bir standarttır.
Tedavi sonrası, ağrıyı hafifletmek için tedavi edilen bölgelere 5-10 dakika buz paketleri ile soğutma uygulanır. Ardından, tedavi edilen bölgeye 1 hafta boyunca uygun boyutta bir hidrokolloid pansuman uygulanmakta.
Fraksiyonel CO2 lazer ile cerrahi sonrası skar gelişimini önlemede yer alan spesifik mekanizmalar henüz net bir şekilde tanımlanmamış olsa da, skar gelişiminde rol alan çeşitli sitokinlerin ve büyüme faktörlerinin salgılanmasını etkileyebildiği düşünülmektedir. Bu inflamatuar moleküller arasında ısı şoku proteinleri (HSP), matriks metalloproteinazlar (MMP) ve transforme edici büyüme faktörü-β (TGF-β) yer almaktadır. Bunların dermal matriksi modüle etmek için etkileşime girdiği ve böylece kolajen birikimini normal deride bulunan kalite ve dağılıma doğru yönlendirdiği öne sürülmektedir.
Güncel çalışmalar, fraksiyonel CO2 lazer tedavisinin cerrahi operasyondan sonraki ilk bir ay içerisinde uygulandığında en yüksek etkinliği sergilediğini; üçüncü aydan sonra başlanan tedavilerin ise görece daha düşük başarı oranlarına sahip olabileceğini kanıtlamaktadır. Bununla birlikte, lazer tedavisinin zamanlaması; doku iyileşme hızı, skar tipi ve hastanın genel sağlık durumu gibi özel koşullar dikkate alınarak mutlaka bireyselleştirilmelidir.
Yaralanmadan sonraki ilk haftalarda skar dokusu yoğun bir damarlanma (anjiyogenez) sürecindedir. Erken dönemde yapılan lazer müdahalesi, bu aşırı damarlanmayı baskılayarak skarın kırmızı ve kabarık (hipertrofik) bir yapıya evrilmesini engeller.
Proliferatif fazın (4-21. günler) zirvesinde fibroblastlar kontrolsüzce kolajen üretmeye meyillidir. Lazerin yarattığı kontrollü termal hasar, bu hücrelerin sinyal yolaklarını (TGF-beta gibi) değiştirerek daha düzenli bir kolajen dizilimi ( remodeling) sağlar.
İlk 1-3 aylık süreç, yara izinin henüz "plastik" yani şekillendirilebilir olduğu evredir. 3. aydan sonra skar dokusu "matür" (olgun) hale gelmeye başlar; kolajen lifleri çapraz bağlanarak sertleşir, bu da lazerin dokuyu yeniden organize etme kabiliyetini kısıtlar.