- Gösterim: 14
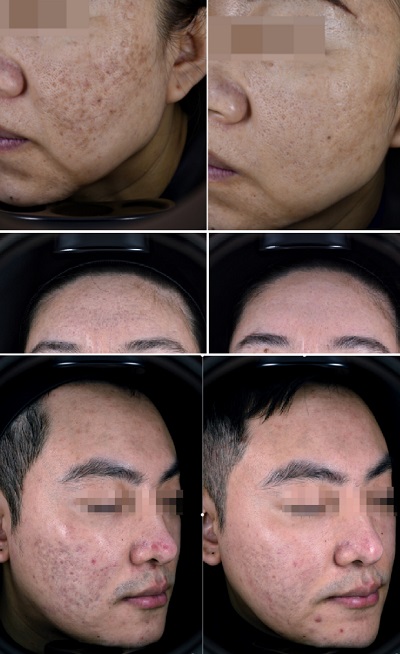
Akne izlerinin tedavisi klinik pratikte her zaman zorlayıcı olmuştur. Günümüzde "altın standart" olarak kabul edilen fraksiyonel karbondioksit (CO2) lazerler; hiyalüronik asit (HA) veya poli-L-laktik asit (PLLA) gibi dolgu maddeleriyle kombine edilerek kullanılmaktadır. Bu kombinasyon, yüksek sinerjik etkinlik sayesinde akne izlerinin iyileştirilmesinde başarılı klinik yanıtlar sağlamaktadır.
İnflamatuar bir dermatolojik tablo olan akne vulgaris, vakaların yaklaşık %43'ünde kalıcı akne izlerine (skarlara) yol açmaktadır. Bu izler, şiddetine bağlı olarak bireylerde ciddi özgüven eksikliği ve beden algısı bozukluklarına neden olabilmektedir. Tedavi yöntemlerindeki tüm ilerlemelere rağmen, akne sonrası izlerin yönetimi dermatolojideki temel zorluklardan biri olmaya devam etmektedir. Cilt seviyesinde çökmelerle karakterize olan atrofik akne izleri; klinik formlarına göre rolling, boxcar ve icepick olarak sınıflandırılır. Bu formlardan bağımsız olarak yaygın kullanılan fraksiyonel CO2 lazer terapisi genellikle birden fazla seans gerektirir; ancak tek başına kullanımda bildirilen başarı oranları %51 ile %70 arasında sınırlı kalmaktadır. Özellikle "rolling" tipi izler, deri altına yapışık fibröz bantlar içerir. Sadece lazer ve dolgu uygulamak yerine, dolgu enjeksiyonu sırasında kanül ile yapılacak bir subsisyon işlemi, çöküklüğü mekanik olarak serbest bırakır. PLLA veya HA bu boşluğa verildiğinde, hem hacmi korur hem de dokunun tekrar yapışmasını engeller.
Dolgu enjeksiyonları, akne izlerinin yönetiminde güvenli ve etkili bir alternatif olarak öne çıkmıştır. Özellikle düşük moleküler ağırlıklı HA ve biyo-uyarıcı bir ajan olan PLLA tercih edilmektedir. Bu uygulamaların 1-2 seanslık kısa planlaması ve işlem sonrası hızlı klinik düzelme sağlaması avantaj oluştururken; nadir de olsa nodül gelişimi gibi yan etki riskleri mevcuttur. Nodül riskini minimalize etmek için PLLA'nın yüksek oranda distile su ile dilüe edilmesi (sulandırılması) ve en az 24-48 saat önce hazırlanması önerilir. Ayrıca uygulama sonrası hastaya önerilecek "5-5-5 kuralı" (5 gün boyunca, günde 5 kez, 5 dakika masaj), ilacın homojen dağılımını sağlayarak granülom oluşumunu önler. PLLA, hacim verici bir dolgudan ziyade bir "kolajen stimülatörü"dür. Lazerin yarattığı termal hasar (MTZ), dokuda bir iyileşme kaskadı başlatır. PLLA bu kaskadı kullanarak, fibroblastları daha agresif bir şekilde kolajen üretmeye zorlar. Eğer PLLA lazerden hemen önce subsisyonla (deri altı bağların koparılmasıyla) verilirse, lazerin etkisiyle ısınan dokuda ilacın dağılımı ve etkinliği artar.
PLLA dolgularının akne izlerindeki etki mekanizması şu süreçleri kapsar:
-
Kolajen Sentezi: Laktik asit aracılığıyla TGF-beta(tümör büyüme faktörü-beta) seviyelerini artırarak rejeneratif sinyalleri başlatır.
-
MMP İnhibisyonu: Metalloproteinaz inhibitörlerinin (TIMP-1) aktivitesini artırarak kolajen yıkımını engeller.
-
Enzimatik Uyarı: Laktik asit, hidroksiprolin seviyelerini artıran "prolil hidroksilaz" aktivitesini uyarır.
-
Metabolik Destek: Laktik asit metabolizması, kolajen sentezi için gerekli enerjiyi sağlar.
Uygulama Protokolü:
Kapsamlı bir yüz değerlendirmesi ve cilt temizliğinin ardından standart fotoğraflama yapılır. Hasta konforu için lokal anestezik krem 30-60 dakika boyunca streç film ile oklüzyon altında bekletilir.
Lazer Parametreleri:
-
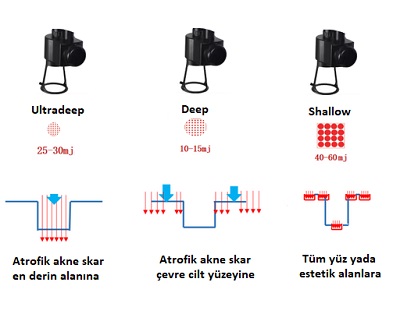
Atrofik skarların en derin kısımları: Deep modda 25-30 mJ enerji.
-
Skar çevreleri: Deep modda 10-15 mJ enerji.
-
Tüm yüz/Estetik alanlar: Shallow (yüzeysel) modda 40-60 mJ enerji.
Lazer uygulaması sonrasında, dokudaki termal yükü hafifletmek amacıyla 20-30 dakika boyunca soğuk kompres uygulanır. Tedaviyi takip eden ilk bir ay süresince, ışığa duyarlılığı artıran (fotosensitize edici) gıdalardan kaçınılmalı ve doğrudan güneş ışığına maruziyet sınırlandırılmalıdır. İlk bir ay ışığa duyarlı yiyeceklerden (örneğin aşırı kereviz, maydanoz veya incir gibi furanokumarin içeren gıdalar) kaçınılması, lazer sonrası hassaslaşan cildin fitofotodermatit benzeri lekelenme (PIH) riskini azaltmak için klinik bir önlemdir. Uygulama sonrası ilk bir ay boyunca, taze epitel dokusunu kimyasal iritasyondan korumak adına güneş koruyucu krem kullanımı önerilmez; bu süreçte şapka kullanımı veya gölgede kalma gibi fiziksel korunma yöntemleri tercih edilmelidir. Birinci aydan itibaren ise mutlaka SPF 50+ değerinde bir güneş koruyucu ürünün düzenli kullanımı zorunludur. İlk bir ay güneş kremi kullanılmaması kuralı, fraksiyonel lazerle açılan mikro kanalların (MTZ) henüz tam olarak kapanmadığı ve cilt bariyerinin "geçirgen" olduğu aşamayla ilgilidir. Kimyasal güneş koruyucuların içindeki bileşenlerin bu kanallardan sızarak granülomatöz reaksiyonlara veya şiddetli iritasyona yol açma riski vardır. Bu nedenle "fiziksel bariyer" (şapka, gözlük) kullanımı bilimsel olarak en güvenli yaklaşımdır.
PLLA dolgu enjeksiyonları, lazer tedavisinden sonraki 1., 3. ve 5. aylarda uygulanacak şekilde planlanır. PLLA, hacim etkisini dokuda kolajen sentezini uyararak (neokolajenez) zamana yayılmış bir şekilde gösterir. Uygulamanın 2 aylık aralarla 3 seansa bölünmesi, dokuda aşırı kolajen birikimini (nodül riskini) önlerken, lazerin tetiklediği onarım sürecini sürekli taze tutar. Bu "basamaklı yaklaşım", skar tabanının kontrollü bir şekilde yükselmesini sağlar.
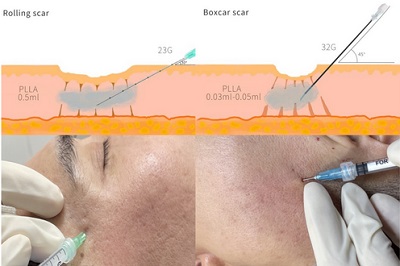
Enjeksiyon tekniği, akne izlerinin morfolojik tipine (rolling, boxcar vb.) göre belirlenir. İşlem sırasında hasta sırtüstü (supine) pozisyonda yatarken dolgu uygulanır; hemen ardından hasta oturur pozisyona getirilerek yer çekiminin etkisiyle belirginleşen yetersiz alanlar saptanır ve gerekli durumlarda rötuş uygulaması yapılır. Atrofik akne izleri, özellikle rolling tipi olanlar, yatar pozisyonda cildin gerilmesiyle kaybolabilir veya hafifleyebilir. Ancak hasta oturduğunda yer çekimi dokuyu aşağı çekerek skarların gerçek derinliğini ve çevresindeki gölgelenmeyi (shadowing) ortaya çıkarır. Bilimsel olarak "altın kural" olan bu dinamik değerlendirme, dolgunun tam olarak nereye ihtiyaç duyulduğunu belirlemede en hassas yöntemdir.
Fraksiyonel CO2 lazer uygulaması sonrasında, genellikle 1-2 ay sürebilen post-operatif eritem (kızarıklık) gözlemlenmektedir. Lazer sonrası görülen ve 1-2 ay süren eritem, dokudaki anjiyogenezin (yeni damar oluşumu) ve aktif inflamasyonun bir göstergesidir. Bu süreci kısaltmak için topikal K vitamini ve treksenamik asit içeren kremler veya vasküler endoteli stabilize eden içerikler kullanılabilir. Uzun süren ve geçmeyen eritemlerde, düşük dozda Pulsed Dye Lazer (PDL) uygulaması damarsal yanıtı hızla söndürebilir. Lazer sonrası eritemin uzun sürmesi bazen bozulmuş cilt bariyeri ile ilişkilidir. Cildin nem dengesini korumak için sadece nemlendirici değil, seramid, kolesterol ve serbest yağ asitleri içeren fizyolojik bariyer onarıcıların kullanımı, inflamasyon kaskadını yatıştırarak iyileşme süresini kısaltır.
Ayrıca, özellikle koyu tenli (Fitzpatrick Tip III-VI) hastalarda, 3-6 ay içinde kendiliğinden düzelme eğilimi gösteren post-inflamatuar hiperpigmentasyon (PİH) gelişebilmektedir. Dolgu uygulamaları sonrasında ise daha sık karşılaşılan ancak daha kısa süreli olan eritem ve ekimoz (morarma) gibi yan etkiler görülmekte; bu durumlar genellikle 1-2 hafta içerisinde kendiliğinden tamamen kaybolmaktadır. PİH riski olan koyu tenli bireylerde, lazer uygulamasından 2-4 hafta önce cildi "hazırlamak" amacıyla düşük konsantrasyonlu hidrokinon, azelaik asit veya traneksamik asit gibi melanin baskılayıcı ajanların kullanımı, işlem sonrası pigmentasyon riskini anlamlı ölçüde azaltır.
Dolgu enjeksiyonları sırasında oluşan morarmaları minimalize etmek için işlemden hemen sonra Arnica Montana içerikli jellerin topikal kullanımı veya buz uygulaması, doku içindeki mikrovasküler sızıntıyı sınırlar. Ayrıca, hastaların işlemden 1 hafta önce kan sulandırıcı etkili takviyelerden (E vitamini, omega-3, yeşil çay vb.) kaçınması bilimsel bir gerekliliktir.
Lazerin yarattığı ödem ile dolgunun yarattığı hacim etkisi ilk hafta iç içe geçebilir. Hastaya, gerçek estetik sonucun ödemin tamamen dağıldığı 2. haftadan sonra netleşeceği bilgisi verilmelidir. Bu süreçte yüksek yastıkta yatmak, yüzdeki ödemin lenfatik drenaj yoluyla daha hızlı uzaklaştırılmasına yardımcı olur.
Atrofik akne izleri arasında icepick (buz kıracağı) skarlar, dar ve derin yapılarıyla karakterizedir. Bu homojen ancak dikey derinliği fazla olan izlerde, gerek fraksiyonel CO2 lazer gerekse dolgu uygulamalarından alınan klinik yanıtlar genellikle beklentinin altında kalmaktadır. İcepick skarlar dolgu ve lazere dirençlidir. Bu izlerde "altın standart" olarak kabul edilen TCA CROSS (Chemical Reconstruction of Skin Scars) yöntemiyle, yüksek konsantrasyonlu trikloroasetik asit doğrudan skar tabanına uygulanarak tabanın yükseltilmesi sağlanmalıdır. Taban yükseldikten sonra lazer tedavisi çok daha etkili olacaktır.Buna karşın, boxcar (kutu) tipi izler daha geniş bir skar tabanına sahiptir. Bu yapı, dolgu materyalinin skar tabanına homojen şekilde dağılmasını kolaylaştırarak daha yüksek bir klinik başarı elde edilmesini sağlar. Geniş tabanlı boxcar skarlarda, skar tabanına PLLA ile biyostimülasyon yaparken, eş zamanlı olarak yüzeyel tabakaya düşük viskoziteli bir hiyalüronik asit uygulamak (Sandviç Tekniği), hem anında görsel düzelme sağlar hem de uzun vadeli kolajen üretimini destekler. Rolling (dalgalı) skarlar ise diğer tiplere oranla daha geniştir ve genellikle normal bir epidermis yapısına sahiptir; bu durum, dolgu uygulamalarından en yüksek klinik verimin bu izlerde alınmasını sağlar. Akne izleri tedavisinde subsisyon yöntemi oldukça etkili olduğundan, dolgu uygulamalarının subsisyon eşliğinde yapılması tedavi etkinliğini belirgin ölçüde artırmaktadır. Rolling skarlarda dolgu öncesi yapılan subsisyon sadece yer açmakla kalmaz, aynı zamanda dokuda bir "kontrollü travma" yaratarak büyüme faktörlerini aktive eder. Subsisyon ile serbestleşen boşluğa PLLA verilmesi, kolajen sentezini tetikleyen biyostimülan etkiyi tam da ihtiyacın olduğu fibrotik bant bölgesinde yoğunlaştırır.
PLLA (Poli-L-Laktik Asit) dolgu uygulamalarında en çok endişe duyulan yan etkiler, nodül ve granülom gelişme riskidir. Bu riskin minimize edilmesi için PLLA’nın en az 4-5 ml distile su ile seyreltilmesi ve uygulama sonrası düzenli masaj yapılması kritik öneme sahiptir. PLLA sonrası granülom riskini yönetmek için hastalara "5-5-5" kuralı reçete edilmelidir: 5 gün boyunca, günde 5 kez, 5 dakika masaj. Bu mekanik dağılım, partiküllerin tek bir noktada birikerek yabancı cisim reaksiyonu (granülom) başlatmasını engellemenin en etkili yoludur.

