- Gösterim: 26050
Güçlü ve yeni antibiyotiklerin keşfine, kolay ulaşılabilir kişisel hijyen ürünlerine ve toplumsal bilincin artmasına rağmen, daha yaygın, tekrarlayan ve agresif bir kliniğe sahip deri enfeksiyonlarının olduğu bir çağda yaşıyoruz. Antibiyotiklere karşı dirençli yeni mikroorganizmalar, yüzeysel bir deri enfeksiyonunun hızla yumuşak dokuları da içerisine alan derin bir enfeksiyona dönüşmesi, sık tekrarlar, hastanede yatarak tedaviler gerektirmesi ve bir deri enfeksiyonunun yaşamı tehdit eden sistemik bir enfeksiyona dönüşmesi gibi durumlar görülmektedir. Bu nedenle tekrarlayan deri enfeksiyonlarının önlenmesi ve doğru tedavi yaklaşımları tekrar önem kazanmaktadır.
Fronküloz (Çıbanlar/Deri Apseleri)
Fronküloz ya da sık bilinen ismiyle deri apseleri/çıbanlar, kıl folliküllerinin (özel bir kılıf ile çevrili kıllar, sebase bez ile birlikte folliküler ünite/yapı olarak tanımlanır) derin tutulumu ile seyreden deri enfeksiyonlarıdır.
Bir kıl follikülünde inflamatuar, ağrılı bir nodül ile başlamakta, zamanla küçük bir apse formuna dönüşmektedir. Apse, deri bütünlüğünü bozarak dışarıya açılarak iltihaplı bir akıntıya neden olabilir. Bir süre sonra sağlıklı kişilerde kendiliğinden ve deride sekel bırakmadan iyileşmektedir. Enfeksiyonun derin yerleşimi ve ikincil olumsuzluklar iyileşme sürecini uzatmakta ve iyileşme sonrası deride skar (iz) oluşumuna neden olabilmektedir. Fronküloz, vücudun kıllı deri alanlarında travma, cerrahi ya da yabancı bir cisim gibi deri bütünlüğünü bozan bir neden olmaksızın gelişebilmektedir.
Nadiren yakın temas bulaşması ile kısa bir sürede çok sayıda kişiyi etkileyerek küçük salgınlar yapabilmektedir. Sıklıkla yaşam boyunca 1 atak şeklinde görülürken, bazı hastalarda fronkülozisin tekrarlaması söz konusudur. Tekrarlayan fronküloz, aynı hastada aylar/yıllar boyunca birçok fronkülün art arda ortaya çıkması olarak tanımlanmaktadır. Tekrarlayan fronkülozis tanımı, 1 yıl boyunca 3’ten fazla yeni klinik atak için kullanılmaktadır.
Etken Mikroorganizma: Staphylococcus Aureus
Apselerin oluşumunda sıklıkla suçlanan mikroorganizma 'tur () (bunun dışında korinobakteriyumlar, ve piyojenler de fronkülozis nedenleri arasında tanımlanmaktadır). , insan derisi ve mukozasında bulunan fırsatçı mikroorganizmalardır. Deri ve mukozadaki kolonizasyonları ile enfeksiyonlara neden olmaktadır. Vücutta başlıca yerleşim yeri burun delikleridir. Erişkin yaşta insanların %30’unda burunda herhangi bir klinik bulgu vermeden kolonizasyonu bulunmaktadır. Bu da hava yolu ile bulaşabilme riskini getirmektedir. Bunun dışında ısı ve nemin yüksek olduğu kulak arkası, göğüs altları, koltuk altı, perianal alan ve kasık gibi katlantı yerlerinde de kolonize olabilmektedir.
Antibiyotik Direnci ve MRSA
antibiyotiklere karşı hızlı direnç geliştirmektedir (penisilin, sentetik bir penisilin olan metisilin vb.). Metisiline karşı direnç geliştirmiş mikroorganizmaları için MRSA (Methicillin-Resistant organisms) kısaltması kullanılmaktadır.
-
HA-MRSA (Healthcare-Associated MRSA): MRSA başlangıçta hastane ve hastane çalışanları kaynaklı olarak tanımlanmıştır. Bunlar özellikle ileri yaşta hastalarda pnömoni, idrar yolu enfeksiyonu, cerrahi alan/yara enfeksiyonları ve bakteriyel sepsislere neden olmaktadır.
-
CA-MRSA (Community-Associated MRSA): Ancak günümüzde hastane kaynağı olmaksızın salgınlar yapan ve toplum kökenli olarak yeniden tanımlanan yeni bir varyantı görülmektedir.
Basit gibi görünen ve sık tekrarlayan fronkülozise, CA-MRSA varyantı nedeniyle daha fazla önem verilmektedir. Bunda son yıllarda deri ve yumuşak doku enfeksiyonlarında MRSA salgınlarının ortaya çıkması rol oynamaktadır. Bu yeni salgınlar daha bulaşıcı ve klinik olarak sepsise gidecek kadar agresif seyretmektedir. Her sene hastane yatışı gerektirecek CA-MRSA kaynaklı fronkülozis vakaları, hatta salgınları bildirilmektedir. CA-MRSA fronküloz salgınlarında hasta profillerine bakıldığında, normal tekrarlayan fronküloz hastalarına göre daha sağlıklı bireyler olmaları (sporcu, asker gibi ortalama yaşları 23) endişeleri daha da artırmaktadır.
Virülans Faktörleri ve PVL Toksini
CA-MRSA varyantlarında "lökosidin toksin" yapımı, hastanın savunma sisteminin etkin hücrelerinde hasarlara neden olarak dokuda piyojenik (irinli) enfeksiyonlara yol açmaktadır. Tekrarlayan fronkülozis hastalarında stafilokoklar üzerinde yapılan çalışmalarda; bu stafilokokların hastanın bağışıklık savunmasından kaçmasını sağlayan ve hastalığın klinik spektrumunu yöneten "Panton-Valentine lökosidin (PVL)" adlı virülans faktörlerine sahip oldukları ve özellikle burunda kolonize olarak rezervuar sağladıkları gözlenmiştir.
Kıl follikülleri içerisinde kolonize olmuş PVL’ye sahip stafilokoklar, gözenekli bir yapıda protein üretimini sağlayarak kendi kolonizasyonlarını ve vücut savunma sisteminden izole olmayı sağlamaktadır. PVL toksin, nötrofil, monosit ve makrofajların yıkılmasını sağlayarak deride apse gelişimine ve inflamasyonun devamına neden olmaktadır.
Tekrarlayan Fronküloziste Değerlendirilmesi Gereken Risk Faktörleri
Fronkülozislerin tekrarlamasında immün sistem yetmezlikleri gibi endojen risk faktörleri ve 'un ciltte kolonizasyonu gibi eksojen risk faktörleri değerlendirilmelidir.
Tekrarlayan fronkülozislerde immün sistem fonksiyon düzensizlikleri değerlendirilmelidir: diyabet, demir eksikliği (anemi var ya da yok), HIV enfeksiyonu, alkolizm, beslenme problemleri gibi.
Sağlıklı görünüme sahip ve geçmişte immün sistem problemleri olmayan kişilerde bazen daha detaylı bir değerlendirme gerekebilmektedir. Ailesel fronkülozis olan bir ailede genetik geçişli kompleman sisteminde "mannose-binding lectin" eksikliğinin saptanması, C reaktif protein polimorfizmleri, nötrofil fonksiyon problemleri gibi durumlar incelenebilir.
Enfeksiyonun Derideki Evreleri
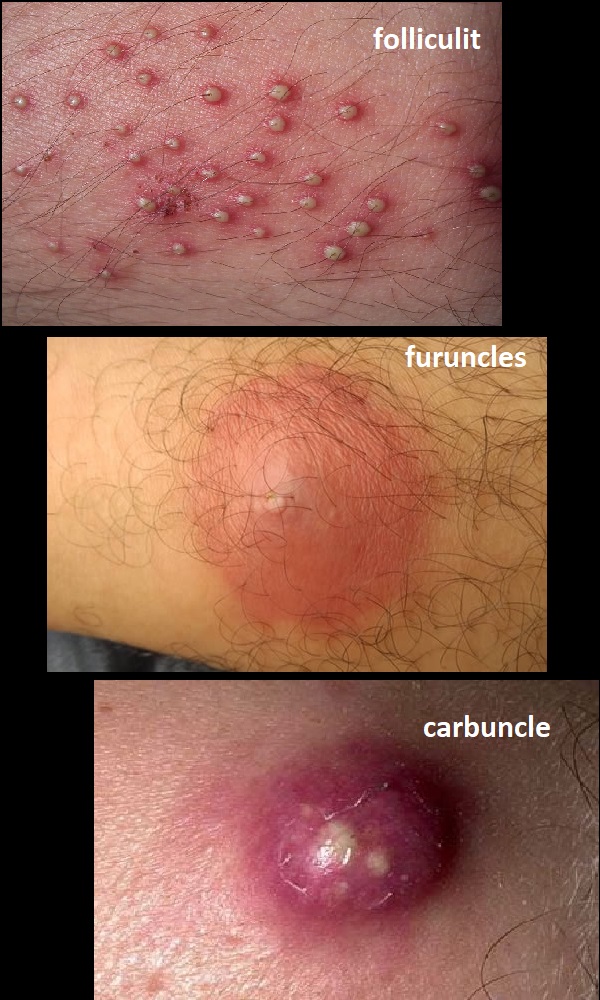
kıl folikülünde yüzeysel bir enfeksiyona neden olduğunda "follikülit" olarak tanımlanırken, enfeksiyon derin tutulum gösterdiğinde "fronkülozis", çok sayıda komşu kıl folikülü etkilendiğinde ise "karbonkül" adını almaktadır.
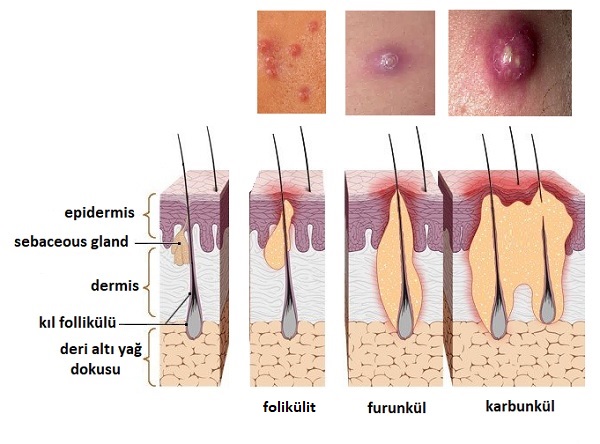
Tekrarlayan fronkülozis tedavisinde değiştirilebilir dışsal risk faktörlerinin dikkate alınması önemlidir.
Tekrarlayan Fronküloziste Dışsal Risk Faktörleri
-
Genel ya da bölgesel aşırı terleme (hiperhidroz): Yerel yüksek deri nemi, bakteri üremesini kolaylaştırır.
-
Streç ve sentetik giysiler
-
Obezite
-
Ailede tekrarlayan fronkülozis öyküsü: Enfekte olmuş bir kişiyle sürekli maruz kalma ve genetik yatkınlıklar.
-
Kötü kişisel hijyen koşulları
-
İmmünosüpresan tedaviler
-
Antibiyotik tedavileri
-
D vitamini eksiklikleri
-
Hastaneye yatışlar
-
Anemi
-
Diyabet
-
Cilt hastalıkları: Kaşıntı, böcek ısırıkları, atopik dermatit örneklerinde olduğu gibi kaşıntılı döküntüler; hasarlı deride ve folliküllerde daha kolay kolonizasyonuna neden olmaktadır.
MRSA Bulaşma Yolları ve Çevresel Faktörler
MRSA'nın vücuttaki ana kolonizasyonu burun ve özellikle burun delikleri alanıdır. MRSA kaynaklı deri apseleri hava yolu ile nadir bulaşmalarına karşın, asıl bulaşma hastalıklı başka bireyler ile direkt temastır. Yakın temas içerisinde bulunulan ev, yaşam ve iş koşulları, direkt temasla fronkülozis salgınlarının görüldüğü alanlardır. Bu sürekli temas aile bireyleri, spor takımları, askeri birlikler, kreşler, yatılı okullarda daha sık görülmektedir. Maalesef, deri enfeksiyonu klinik belirtileri olmayan ancak burunda kolonizasyonu olan çok sayıda erişkin insanın bu kolonizasyona kaynak olabileceği gösterilmiştir.
'un dış ortamda bazı kumaşlar ve plastikler üzerinde haftalarca hayatta kalabildiği bilinmektedir. Bu fenomen, kalabalık bölgelerde ve hijyenin kötü olduğu bölgelerde potansiyel bir çapraz kontaminasyon kaynağı oluşturur ve tekrarlayan fronküloz olasılığını artırma eğilimindedir. Sıcak, nemli iklimlerde yaşayan bireylerde cilt lezyonları gelişme riski daha yüksektir. Maalesef, ev hayvanları MRSA deri enfeksiyonları için vektör görevi görebilir.
Tanı Yöntemleri
Tekrarlayan fronkülozisi olan hastalarda ilk değerlendirmede apse içeriğinin kültürü ve neden olan mikroorganizmanın doğrulanması önemlidir. Standart teknik ile apseden veya yaradan alınan sürüntü mikrobiyolojik olarak değerlendirilir. Cilt doku kültürü için deri biyopsisi başka bir tanı yöntemidir.
Tedavi
Akut Fronkülozis Tedavisi
Fronküloziste erken akut evrede tedavide ilk adım apsenin boşaltılmasıdır (direnaj). Abse 'den küçük ve hastanın ateşi yok ise, sistemik bir antibiyotik kullanılmaksızın sadece absenin drenajı yeterli olmaktadır. Abse 'den büyük, hastanın ateşi var, abse çevresinde yumuşak doku enfeksiyonu lehine selülit ve lenfanjit var ise drenaj ile birlikte sistemik antibiyotik başlanmalıdır. Ayrıca abse yüzün orta bölümünde yerleşimli ise, hasta bebek ya da ileri yaşlarda ise, immün sistem yetersizliği gibi bir sistemik problem var ise ve daha önce yapılan tedaviler yetersiz kalıyor ise sistemik antibiyotikler mutlaka başlanmalıdır.
Hastada abse ile birlikte ateş, selülit ve lenfanjit var ise hastanın hastane yatışı ile birlikte IV antibiyotik ( gibi) kullanılmalıdır.
Tekrarlayan Fronkülozis Tedavisi
Çok sayıda aktif fronkülozis kliniğinde tedavi daha komplike olmaktadır. Tüm abselerin drenajı ve sistemik antibiyotik kullanımı gerekmektedir. Tekrarlayan fronkülozislerde direkt temas ile bulaşma ve küçük salgınların olabileceği ve bu tekrarların MRSA kaynaklı olabileceği unutulmamalıdır.
Tekrarlayan fronküloziste tedavi yaklaşımı 3 başlıkta değerlendirilebilir:
-
Abselerin drenajı, kapalı pansuman ve sistemik antibiyotik kullanımı.
-
'un kolonizasyonun önlenmesi ve ortadan kaldırılması (dekolonizasyon).
-
ile temasının önlenmesi (dekontaminasyon).
Antibiyotik Kullanımı
Tekrarlayan fronküloziste, özellikle salgınlarda, mutlaka bakteri kültürü ve antibiyogramların yapılması sonrası antibiyotikler seçilmelidir. Ev tedavilerinde , ve en sık tercih edilen ilk basamak antibiyotikleridir. ve , kompleks olgularda diğer ilk basamak antibiyotikler ile kombine kullanılabilir ( hariç). Tekrarlayan fronkülozis sistemik enfeksiyon riskleri ile hastanede yatarak tedavi edildiğinde; , , gibi sistemik ilaçlar kullanılmaktadır.
Dekolonizasyon
Vücutta 'un dekolonizasyonu, tekrarlayan fronküloziste ve bulaşıcılığında son derece önemlidir. 'un kolonizasyonuna göre:
-
Burun delikleri ('un en fazla kolonize olduğu alan) için mupirosin içeren kremler günde 2 defa kullanılmaktadır.
-
Nazofarinks ya da üst solunum yolu için %0,2 klorheksidin içeren solüsyonla günde 3 defa ağız ve boğaz gargaraları yapılmaktadır.
-
Nemli sıcak vücut deri bölgeleri (göğüs altları, koltuk altı, kulak arkası, kasık, perianal bölge) için %4 klorheksidin ile günlük banyolar yapılabilir ya da günde 1 kez uygulanabilir.
Bu üç alanda dekolonizasyon için önerilen protokollerin 5 gün boyunca devam edilmesi gerekmektedir. Bu protokol kolonizasyonu %40-%70 oranında azaltmaktadır. Fronkülozis tekrarları azaldığında aynı protokol haftada 2 defa olarak devam edilmektedir. Yeni klinik alevlenme olduğunda tekrar başa, yoğun 5 günlük protokollere dönülmektedir. 'e dirençli olgularda burun deliklerine %0,3 jansiyen viyole günde 2 defa 2-3 hafta kullanılabilir.
Dekolonizasyonda topikal tedaviler yetersiz olduğunda, idrar yolları, sindirim sistemi ve genital alan dekolonizasyonunda sistemik antibiyotikler eklenebilir:
-
Sindirim sisteminden dekolonizasyonu için: Ağızdan .
-
İdrar yolunun dekolonizasyonu için: .
-
Genital dekolonizasyonu için: Povidon iyot ovüller kullanılabilir.
Dekontaminasyon
Tekrarlayan fronküloziste hastanın yaşam alanında ile temasının azaltılması, yani dekontaminasyon, son derece önemlidir.
-
Hastanın ellerini düzenli olarak sabunlar ile yıkaması ve sonrasında alkol veya klorheksidin içeren solüsyonlar ile ovalaması istenir.
-
Hastadan fronkülozisli aile ve sosyal çevresindeki bireyler ile direkt deri lezyonları ile temastan kaçınması istenir.
-
Cilt bakım ürünleri, makyaj ürünleri (fırça ve pedler dâhil), diş fırçaları ve tıraş malzemelerinin değiştirilmesi önerilir.
-
Ev ve iş yerinde sık dokunulan yüzeylerin (mobilyalar, kapı kolları, tuvaletler ve musluklar) tek kullanımlık antiseptik mendillerle düzenli silinmesi.
-
Ev ve iş yerinin her 2-5 günde bir temizliğinin yapılması.
-
Giysi ve yatak örtülerinin önerilen en yüksek ısılarda (ideal olarak 'de) makinalarda yıkanması ve mümkün ise güneşte kurumasının sağlanması.
-
Çıkarılabilir diş protezlerinin her akşam temizlik ve antiseptik solüsyonlara bekletilmesi.
-
Ev ve iş ortamında yüzeylerin temizliği öncesi antiseptik dezenfektanlar kullanımı önerilmektedir.
-
Özellikle spor kulüpleri, fitness salonları, okullar, askeri birlikler ve cezaevleri dekontaminasyonda daha dikkatli olması gereken ortamlardır.
-
MRSA’da hâlen hastane personeli burun taşıyıcılığında önemlidir. Bu nedenle hastane ortamlarında personelin rutin stafilokok kolonizasyonları kontrol edilmeli, eldiven, galoş ve maske kullanımları sağlanmalıdır.
Aşı Uygulaması
MRSA salgınları, artan antibiyotik direnci ve kliniğin ağır seyretmesi gibi riskler nedeniyle stafilokoklara karşı aşılar gündeme gelmiştir. Aktif aşılama, stafilokok polisakkarit proteinlerine karşı yapılmaktadır, ancak yüksek risk altında olanlar tercih edilmektedir. Pasif aşılama ise 'a karşı geliştirilmiş yüksek oranda antikorların kullanılması ile yapılmaktadır. Pasif aşılama sınırlı bir süreye sahiptir ve koruyuculuğu daha düşüktür. Aşı çalışmaları hâlen devam etmektedir.
Bakteriyofajlar
Bakteriyofajlar (kısaca fajlar), bakteri virüsleridir ve bakterileri yok etmektedir. Fajlar doğal olarak yiyeceklerde, insan vücudunda özellikle ince bağırsaklarda bulunmaktadır. Antibiyotiklere cevabın yetersiz olduğu kemik, solunum, üriner ve deri enfeksiyonlarında başarı ile kullanılmaktadır.

