- Gösterim: 60022
Vücudumuzun en geniş yüzey alanına sahip, dışarıdan rahatlıkla görülebilen, dokunulabilen, bedenimizi dış tehlikelerden koruyan, olağanüstü fonksiyonları olan ve mükemmel güzellikteki tek örtü organımız derimizdir.
Dokunsal uyaranlar ile birlikte duygusal uyaranlara da yanıt veren derimiz; duygularımızı ifade etme, çevresel stres koşullarına yanıt verme, kişisel imaj özelliklerimizi ve özgüvenimizi sağlamasıyla sosyalleşme sürecinde bir iletişim organı olarak önemli rol oynamaktadır.
Psikososyal Faktörlerin Hastalıklar Üzerindeki Etkisi
Psikolojik ve sosyal faktörler, genel olarak birçok hastalığın ortaya çıkışını, gelişmesini ve iyileşmesini etkilemektedir. Bunu psikososyal yapılanma ve sağlıkla ilişkili davranışlar yoluyla sağlarlar.
-
Psikososyal Yapı: Mental sağlığımızı, kişilik ve duygudurum özelliklerimiz ile sosyal ilişkilerimizi kapsar. Bu yapı, kişinin günlük yaşamın etkilerini/streslerini algılama ve yorumlama tarzını şekillendirirken iç dünyanın vereceği yanıtı belirler.
-
Sağlıkla İlgili Davranışlar: Egzersiz, beslenme ve uyku düzeni gibi davranışları kapsar ve psikososyal etmenlerle birlikte kişinin sağlığını etkiler.
Biyopsikososyal modele göre tüm bu etmenler, bireyin genetik veya yapısal özellikleri ile belli hastalıklara zemin hazırlar. Temelde vücudun dengesi (yani homeostazı), kişinin psikolojik-sosyal yapısı, hormonal ve savunma sistemleri arasında Merkezi Sinir Sistemi (MSS) aracılığı ile kurulmuş kusursuz dengedir. Merkezi Sinir Sistemi, tüm vücutta sempatik ve parasempatik sistemleri de içine alan geniş bir iletişim ağına sahiptir. Bu iletişim, hormonlar ve nörotransmitter (haberci maddeler) adı verilen kimyasallar yoluyla sağlanmaktadır.
Deri ve Merkezi Sinir Sisteminin Ortak Kökeni
Embriyonal gelişim sırasında Merkezi Sinir Sistemi (MSS) ve derinin aynı ortak yapı olan ektodermden gelişmesi dikkat çekicidir. Beyin, sinir sistemi, immün sistem ve derinin birbirleriyle olan etkileşimlerinden kaynaklanan "nöro-immüno-kutanöz sistem" olarak adlandırılan güçlü bir ilişki ağı mevcuttur. Bu ağ sistemi, benzer hormonlar ve nörotransmitterlerden etkilenir.
Bugüne kadar çok sayıda nörotransmitter tanımlanmıştır. Başlıcaları; P maddesi (SP), kalsitonin gen ilişkili peptid (CGRP), vazoaktif intestinal peptid (VIP), nöropeptid Y (NPY), nörokinin A (NKA), nörokinin B (NKB), ve melanosit stimulan hormon (MSH) gibi propiomelanocortin (POMC) peptidleri, -endorfin ve somatostatin 'dir.

Deri, nörotransmitterlerin önemli kaynaklarından biridir. Derideki bu nörotransmitterler, miyelinli delta fibrilleri ile sensitif ve otonomik lifleri de kapsayan miyelinssiz fibrillerinde depolanır. Meissner ve Pacini cisimcikleri ile algılanan ağrı, basınç, ısı vb. duyusal algılar bu sinirler kanalıyla Merkezi Sinir Sistemine iletilir. Deride ayrıca kolinerjik ve sempatik sinirler de bulunmaktadır.
Derinin nörotransmitter kaynakları, duyusal sinirlerin dışında keratinositler, melanositler, endotel hücreleri ve immün sisteme ait hücreler (derideki monositler ve makrofajlar) tarafından oluşturulur. Derimiz bu yapısı ile iç ve dış kaynaklı stres faktörlerine karşı yanıt verebilecek özelliktedir ve bu yönüyle immünitede önemli bir işlevselliğe sahip bir organdır.
Psikiyatri ile dermatoloji arasındaki bilimsel temeli olan bu ilişki ve etkileşime dayanan ortak bir çalışma alanı tanımlanmıştır: Psikodermatoloji. Psikiyatri görünmeyen bir patoloji üzerinde yoğunlaşırken, dermatoloji görünen bir hastalıkla uğraşması göze çarpan bir ikili oluşmasını sağlamaktadır.
Psikodermatoloji aşağıdaki durumları değerlendiren bir çalışma alanıdır:
-
Psikiyatrik hastalıklardan köken alan deri hastalıkları: (Tırnak yeme, saç yolma, kasıtlı olarak deriye zarar verme, artefakt dermatit gibi).
-
Dermatolojik hastalıkla başlayan ve maskelenen psikiyatrik hastalıklar: (Sanrısal parazitoz, beden dismorfik bozukluğu).
-
Psikosomatik etmenlerle oluşan ya da alevlenen deri hastalıkları: (Akne, psöriazis, nörodermatit, hiperhidrozis vb.).
-
Deri hastalıklarının neden olduğu sosyal yalıtım ve görsel olumsuzluğa ikincil olarak ortaya çıkan psikiyatrik hastalıklar: (Psöriazis, vitiligo gibi hastalıklarda görülen depresyon gibi).
-
Kronik psikiyatrik hastalığı olan kişilerde ortaya çıkan deri hastalıkları: (Şizofreni hastalarında kişisel ve hijyenik öz bakımın eksikliğine bağlı gelişen deri problemleri).
-
Deri hastalıkları ve psikiyatride kullanılan ilaçlar ve bunların deri/psikoloji üzerindeki yan etkileri: (Aknede kullanılan ilaçlarla ortaya çıkan psikiyatrik hastalıklar, manide kullanılan lityuma bağlı cilt yan etkileri gibi).
Deri ve Psikoloji Arasındaki Güçlü Birliktelik
Psikodermatolojik çalışmalarda deri ve psikoloji arasında güçlü birliktelikleri destekleyen sonuçları aşağıdaki başlıklarda görmekteyiz.
Stres ve Şok Organ Deri
İçsel ve çevresel etmenlerle ortaya çıkan duygusal strese duyarlı vücudumuzda bir şok organın varlığından bahsedebiliriz. Psikodermatolojide bu şok organ deridir. Kişilerin stres karşısında yaşadığı kişisel deneyimin, stres yaratan durumdan daha önemli olduğu gösterilmiştir. Bu nedenle aynı düzeyde stres kaynaklarına karşı farklı biyolojik yanıtlar göstermekteyiz. Stres sonucu derimizde vazoaktif peptitler, lenfokinler ve kimyasal mediyatörler salınmakta ve immün sistemin etkilenmesi ile deride reaksiyonlar gelişmektedir. Stresin sadece deri hastalığını ortaya çıkarıcı bir etken olmadığı, atopik egzama, psöriazis, alopesi ve akne vulgaris gibi birçok deri hastalığında belirtilerin alevelenmesine yol açtığı bilinmektedir.
Deri/Benlik Sınırı Kavramı ("Deri Egosu")
Son yıllarda derinin benliğimizin sınırını oluşturduğu, deri-benlik arasındaki etkileşimin psikodermatolojik problemleri etkilediği bilinmektedir. Hatta derinin bu etkisi "Deri Egosu" olarak tanımlanmaktadır. Bebek ve anne arasında dokunma yoluyla kurulan, istek ve gereksinimlerinin/kaygılarının anlaşıldığını gösteren bağ, iki taraflı iletişim ağı enerjilerini harekete geçirir, ortak anlamların üretilmesine yol açar ve egonun ilk uyarlaması ile "deri egosunu" oluşturur.
Deriyi, vücut organizması ve dış dünya arasındaki sınırı belirleyen organizmanın bir dış örtüsü olarak düşündüğümüzde:
-
Koruyuculuk ve Bastırılmış Dürtüler: Derimiz örtücü bir tabaka olması dışında iç ve dış uyaranlara karşı koruyucudur. İç benliğimizde bastırılmış dürtülerimiz vazomotor fonksiyonlar üzerinden bazı cilt problemlerine neden olabilir.
-
Deri ve Erojenite: Derinin yapısında dokunma, ısı ve ağrı gibi algıları sinir sistemi ile ilişkilendiren yapılar bulunmaktadır. Bu nedenle deri en önemli bir erojen organımızdır. Deri uyarıldığında vücut kıllarının dikleşmesi ve deride ortaya çıkan küçük kabarmaların (papüllerin) gelişimi ereksiyona eşdeğer bir anlam taşır. Ürtikerin (kurdeşen) bir klinik formu olan papüler ürtikerin psikodinamik gelişimi bu yönüyle açıklanmaya çalışıldığında: "Derinin uyarılabilirliğinin bir göstergesi olan küçük kabarmalar giysi, sıcak/soğuk gibi fiziksel uyaranlar yanında ruhsal nedenlerle de uyarılabilir. Bilinç dışı fantezilerden köken alan uyarılma ve buna bağlı gelişen çatışmalar deride papül oluşumuna yol açar, kaşıma ve yolma davranışları da elle genital mastürbasyona karşılık gelir ve haz yolu ile rahatlama sağlanır." Bu düşünce ile dermatozların bilinç dışı temelinde de çoğunlukla sadomazoşistik eğilimler bulunduğu ileri sürülmüştür.
-
Estetik ve Psikolojik Güvenlik: Deri, organizmayı dışarıdan örterken görünür olması, estetik beğenilirlik algısı üzerindeki etkisi ile psikolojik olarak güvenlik duygusunun gelişiminde, narsisizm ve teşhircilik çatışmalarında yer almaktadır. Psikolojik olarak gözlemlenen güzellik-çirkinlik algısı ve fobilerinde, teşhircilikte ve sosyal fobide rastlanan bilinç dışı çatışmalar cilt problemleri ile direkt ilişkilidir.
Anksiyete ve Diğer Psikolojik İlişkiler
-
Anksiyete ve Deri Belirtileri: Anksiyete ile deride sempatomimetik uyarılma olur ve deri belirtileri ortaya çıkabilir.
-
Bastırılmış Cinsellik ve Kaşıntı: Derinin özel hastalıklarında, örneğin kronik kaşıntıda bastırılmış cinsellik söz konusu olabilir. Erkek homoseksüelliğinde anüs ve perinede, cinselliği engellenen kadınlarda ise vulvada kaşıntı dikkati çekmektedir.
-
Egzama ve Anne-Bebek İlişkisi: Yaşamın ilk yılında ortaya çıkan egzamaların anne ile bebek arasındaki ilişkinin temelde bozuk olmasının bir sonucu olabileceği, daha sonraki dönemlerde diğer insanlarla tekrarlayan benzer ilişki sorunları egzamanın tekrar tekrar alevlenmesine yol açabilir.
üzerinde tanımlanmış deri hastalıklarına bakıldığında, bunların pek azı yaşamı tehdit etmektedir. Buna karşılık, deri hastalıklarının büyük bir çoğunluğu, ister akut isterse kronik olsun, yaşam kalitesini belirgin derecede etkilemektedir. Böylece hafif düzeydeki anksiyeteden, ölüm düşünceleri ve buna bağlı gelişen intihar riskine kadar farklı psikososyal sonuçları görmek olasıdır.
Deri hastalıklarının bu psikososyal etkileri, aşağıda tanımlanmış faktörlerden etkilenmektedir:
1. Mevcut Deri Hastalığının Özellikleri
Hastalığın ortaya çıkış zamanı, lokalizasyonu, yaygınlığı, görsel ve estetik görünümü ne kadar etkilediği, ağrılı mı kaşıntılı mı olduğu, bulaşıcılığı ile ilgili özellikleri ve bu özelliklerin oluşturacağı biyolojik ya da psikiyatrik bozukluklar bu grupta yer alır.
2. Hastaya Ait Özellikler
Hastanın yaşı, cinsiyeti ve kişilik özellikleri iki önemli faktördür.
-
Kişilik özelliği, deri hastalığının şiddetini ve seyrini etkileyebilir. Örneğin, sınırda kişilik bozukluğu (borderline) varsa, değişken bir duygudurum, yoğun anksiyete, terk edilme ve yalnız kalma korkusu ve kimlik algısında bozukluk nedeniyle mevcut deri hastalığı, kendilik imajı üzerinde ciddi bir tehdit unsuru olur.
3. Toplumun Hastalıkla İlgili İnançları, Önyargıları, Kültürel Özellikler
Hastalıkla ilgili sosyokültürel tavır ve tutum, hastanın etiketlenme (stigmatizasyon) duygusunu yaşamasına yol açabilir. Stigma, bir bireyi diğerlerinden ayıran ve değerini düşüren bir belirti, bir işaret olarak tanımlanmıştır.
Psikiyatrik Kökenli Dermatolojik Problemler
Bu grupta hastalar, psikiyatrik nedenlerle ve bilinç dışı savunmalarla derilerine zarar verirler. Bu hastalar mevcut psikopatolojilerini reddetmekte ve bu nedenle şikâyetleri için öncelikle bir dermatolog tarafından tedavi olmayı istemektedirler.
Önemli Not: Bu hastaların savunmalarını hemen yıkıp kısa sürede psikiyatrik değerlendirmeye yöneltmek; intihar eğilimi ya da ağır psikiyatrik tablolar ortaya çıkma olasılığı nedeniyle sakıncalıdır. Kısa ve sık dermatoloji görüşmeleri hastanın iyi bir ilişki geliştirmesine olanak verir ve sonrasında psikiyatriye geçişini kolaylaştırır.
Bu grupta yer alan hastalıklar aşağıdaki gibi sınıflandırılmıştır:
Artefakt Dermatit (Yapay Dermatozlar)
Artefakt dermatit, hastalar tarafından bilinçli/bilinçsiz olarak derilerinde oluşturulan yapay lezyonlardır. Hastalar, lezyonların kendileri tarafından oluşturulduğunu reddederler.
Gelişim Mekanizması ve Kazanımlar
Hastaların psikolojik durumları nedeniyle bu yarattıkları lezyonlara ihtiyaçları vardır ve bu lezyonlar ile sekonder duygusal kazanımlar elde etmeyi hedeflerler.
-
Duygusal Kazanımlar: Artefakt dermatit görülen hastaların ilgi ve şefkat görme gibi birtakım duygusal kazanımlar elde etmek istedikleri görülmektedir.
-
Bilinç Dışı Doyum: Bilinç düzeyinde algılanamayan bir psikolojik gereksinmenin, bilinçsizce oluşturulmuş lezyonlar yoluyla doyurulması söz konusudur. Böylece derisinde yarattığı gözle algılanan sorun aracılığıyla sosyal ilişkilerinde fayda sağlamak ve başka insanların dikkatini çekmek amaçlanmaktadır.
-
Gerginliği Azaltma: Lezyon oluşturmak, bir yandan hastanın gerginlik ve rahatsızlığını azaltırken, hasarlanmış deride oluşturulan hasar sırasında hissedilen duyumlar kişisel ve seksüel kimliğin tatminine yardım eder.
Klinik Özellikler
-
Lezyonlar aniden ortaya çıkarlar, bir ya da çok sayıda, sıklıkla vücutta asimetrik yerleşim gösterirler.
-
Lezyonlar keskin sınırlı, doğal durmayan, garip şekillerde görülürler. Bilinen dermatolojik lezyonlara benzemezler.
-
Genellikle hastanın dominant elinin (sağlak ya da solak olmasına göre) ulaşabileceği alanlarla sınırlıdır.

Hastalık, kadınlarda erkeklere göre kat daha sık görülür. Başlangıç yaşı değişmekle birlikte olguların büyük kısmı yaş altı kadınlardır.
Lezyonların Görünümü
Lezyonlar; eritematöz (kızarık), veziküler (içi sıvı dolu kabarcık), büllöz (büyük kabarcık), gangrenöz ve nodüler görünümde olabilir. Lezyonlar, çevresindeki normal dokudan keskin geometrik sınırlarla ayrılır.
Lezyonlar, sadece bir tik ya da takıntılı deriye zarar vermeden öte daha amaçlıdır ve bazen oldukça ustaca oluşturulmuştur.
Lezyon Oluşturmada Kullanılan Ajanlar ve Yöntemler
Bu lezyonların oluşturulmasında en sık kullanılan ajanlar şunlardır:
-
Fiziksel Etkenler: Tırnaklar, sivri uçlu aletler, silgi, sıcak metaller gibi.
-
Kimyasal Maddeler: Nitrik asit, asetik asit, kostik soda, terebentin, sofra tuzu gibi.
-
Sıvılar: Süt, feçes (dışkı), tükürük, idrar gibi.
-
Diğer Maddeler: Alerjik reaksiyonlar oluşturan bitkiler ve sigara gibi yakıcı maddeler.
Sıvı kimyasal maddeler, lezyonlar çevresine sızması, akması ya da damlaması sonucu farklı geometrik lezyonlar ortaya çıkarabilir. Hastalar, elleri ya da cisimlerle derilerinde sıkıştırma, çimdikleme, vurma ve benzeri eylemlerle hasar meydana getirebilirler. Ayrıca derilerine farklı içerikte yabancı cisimler enjekte edebilirler.
Lezyonların kişinin kendisi tarafından yapıldığının doğrudan söylenmesi önerilmemektedir.
Tanı Süreci ve Psikiyatrik İlişkiler
Artefakt dermatitli hastalarda tanı süreci hekim için oldukça sıkıntılı olup iyi bir gözlem ve analiz gerektirir. İlk basamakta hastadan alınan öykü bile yetersiz, hatta çok belirsizdir. Elde edilebilen tek bilgi, deride ifade edilen öncül bir deri bulgu veya semptomu olmadan lezyonların aniden ortaya çıkmasıdır.
Lezyonlar; daha önce var olan bir dermatoz üzerindeki hafif sıyrıklar/yaralar şeklinde, deri üzerinde yoktan var edilen ve bazen gangren ya da jeneralize enfeksiyon nedeniyle yaşamı tehdit eden ciddi yaralara kadar değişen bir yelpazede dağılmaktadır.
Tanısal Yaklaşımlar
-
Lezyonların Kapatılarak İzlenmesi: Kullanılan tanısal bir diğer yöntem, lezyonların kapatılarak izlenmesidir. Lezyonlar kapatıldıktan sonra hızla iyileşmeye başlaması önemli bir bulgu olabilir.
-
Telkine Yatkınlık: Hastalar sonraki lezyonun lokalizasyonu konusunda telkine yatkındırlar.
Hasta Profili ve Psikopatoloji
Bu tür hastalar genelde duygusal anlamda olgunlaşamamış ve ilişkilerde zorluk yaşayan kadınlardır. Medeni durumları açısından bekâr hastaların daha sık etkilendikleri bilinmektedir. Bununla birlikte, ana problemin evli olmak ya da biriyle birlikte olmaktan çok ilgi ve sevgi gereksinimi olduğu unutulmamalıdır. Sıklıkla öyküde altta yatan bir psikosomatik hastalık tespit edilir.
Artefakt dermatit, ağır kişilik bozuklukları, obsesif kompulsif bozukluk, depresyon, zekâ geriliği, şizoafektif bozukluk, monosemptomatik hipokondriyak psikoz, histerik konversiyon gibi psikiyatrik sendromlarda ender olarak görülebilir. Son zamanlarda sınırda kişilik bozuklukları ve vücut dismorfik bozuklukları ile olan ilgiden söz edilmektedir.
Sınırda Kişilik Bozukluğu
Sınırda kişilik bozukluğu olan hastalarda derisine zarar verme davranışının yanında intihar eğilimi, madde kullanımı ya da aşırı yemek yeme davranışları sık görülmekte ve intihar eğilimleri fazla olmaktadır.
-
Başa Çıkma Mekanizması: Bu hastalar kendilik imajları ve duygulanımlarını kontrol edemediklerinden kişilerarası ilişkileri sürdürmekte zorluk çekerler. Boşluk duygusu ve öfke ile kendine zarar verici davranışlarda bulunurlar. Gelişmemiş başa çıkma mekanizmaları ile stresle karşılaşılan bir durumda bu lezyonlar bir yardım çağrısı olmaktadır.
-
Geçici Patolojik Reaksiyon: Bazı hastalarda artefakt lezyonları, ani bir psikososyal strese karşı geliştirilmiş geçici bir patolojik reaksiyon olarak çıkabilir ve bu olguları görece hafif olgular olarak nitelemek mümkündür.
Stres ve Travmanın Rolü
Bu hastalarda hastalık, kaza ya da yas gibi ağır stres yaratan durumların ardından yaraların görülme oranının olduğu ve stres yaratan durumun ortadan kalkması ile yaraların gerilediği belirtilmektedir.
Tedavi ve Hekim Yaklaşımı
-
Psikiyatrik Görüşme: Bu nedenlerle hasta uygun bir zamanda psikiyatrik görüşmeden geçirilmelidir.
-
Deneyimli Hekim: Bu hastakarda ayrıntılı psikometrik değerlendirmeler yapılabilir. Deneyimli, dinamik psikiyatri yönelimli hekimlerce değerlendirilmesi, örtülü psikopatolojinin açığa çıkarılması açısından önem taşımaktadır.
-
Hata Yapmaktan Kaçınma: Önemli bir yanlış uygulama, hastanın yapay bir dermatozu olduğunu ona kabul ettirmeye çalışmaktır. Zira bu durum reddedilebilir. Hastanın aktiviteleri yakından takip edilmeli ancak sempati ile yaklaşılmalıdır.
-
Dermatolog-Psikiyatr İşbirliği: Bu hastalarda psikiyatrik problemi saptayabilmek ve öykü alabilmek için psikiyatriste direkt göndermek yerine dermatolog-psikiyatr iş birliği olması şarttır.
-
Hastanede Gözlem: Bunun yanı sıra hastanın yatırılması, plasebo uygulamaları, kapatıcı bandajlar, yumuşatıcı ve onarıcı kremler ile gözlemler faydalıdır.
Pediatrik Yaş Grubu
Yapay dermatozlar pediatrik yaş grubunda görüldüğünde tanısal zorluklar daha da artar. Genellikle altta yatan depresyon ve obsesif-kompulsif bozukluğun bir yansıması olurlar. Bazen ikincil kazanım gereksinmesi açık olarak tespit edilir (okuldan kaçma, ebeveyn tacizi vb.); ancak çoğu kez bunu saptamak kolay değildir. Bu çocuk hastalar aktif tıbbi bakım ve müdahale gerektiren farklı bir grup olduğu düşünülmektedir.
Vekaletli Artefakt Dermatiti
Artefakt dermatitte görülen nadir klinik tablo "Vekâletli Artefakt Dermatiti" 'dir. Psikolojik hastalığı olan kişinin artefaktı kendisinde değil de başkasında ortaya çıkarmasıdır ve bu kişi genellikle bir çocuktur.
Sanrısal ve Deriyle İlişkin Halüsinasyonlar
Sanrısal (Delüzyonel) Parazitoz
Bu tabloda hastaların temel şikâyeti, tıbbi bir kanıt olmamakla birlikte kendilerine herhangi bir canlının (mikroorganizma, parazit, böcek gibi) bulaştığı inancıdır. Hastalar, bu organizmaların deride çoğaldığını, dolaştığını ve bazen de deriden dışarı çıktığını düşünürler.
Bu hastalar; yaşam alanlarından, derilerinden topladıkları örnekleri toplarlar, fotoğraflarını çekerler hatta bu parçaları tasnifleyip doktora getirirler. Bu hastalarda derilerine zarar verme ve yolma davranışı nadir görülür.

Sanrısal parazitoz, altta yatan nedene dönük olarak aşağıdaki gibi sınıflandırılır:
Sınıflandırma
-
Birincil Psikotik Sanrısal Parazitoz: Altta yatan psikiyatrik ya da organik neden olmadığında "birincil psikotik sanrısal parazitoz" ya da monosemptomatik hipokondriyak psikoz olarak tanımlanır.
-
İkincil Fonksiyonel Sanrısal Parazitoz: Şizofreni, depresyon gibi psikiyatrik bir hastalık zemininde geliştiğinde "ikincil fonksiyonel sanrısal parazitoz" olarak adlandırılır.
-
İkincil Organik Sanrısal Parazitoz: Multipl skleroz, B12 vitamini azlığı, serebrovasküler hastalıklar gibi organik bir neden olduğunda "ikincil organik sanrısal parazitoz" olarak adlandırılır.
Tetikleyiciler ve Gelişim Patolojisi
İkincil delüzyonel parazitozlar, amfetamin ve kokain intoksikasyonu ya da başka ilaçların yan etkisi (topiramat, siprofloksasin vb.) sonucu geçici olarak da ortaya çıkabilmektedir. Eroin yoksunluğu sonucu ortaya çıkan delüzyonel parazitoz da bildirilmiştir.
Bu hastalığın tam olarak gelişim patolojisi çözülememiştir. Kişinin sağlık problemlerine dönük yüksek ilgisi, medya ve sağlıkla ilgili farkındalıklarının yüksek olması, derisinde sıkıntı verici belirtilerin abartılı hâle gelmesi ve devam ettirilmesine neden olabilmektedir.
-
Örneğin, bitlenen kişinin kaşıntıları ile birlikte hastalık hakkında daha fazla bilgi öğrenmesi sanrısal düşüncelerini kötüleştirebilir. Hastalık geçmiş olsa bile yeni duyuları ve belirtileri yanlış yorumlayabilirler ve bunların hastalığın tekrarladığı inancını yeniden doğrulayarak bu döngüyü devam ettirebilirler.
-
Bazı olgularda suçluluk duygusu ve yansıtma, sanrısal duyulara neden olabilir. Pire, bit veya başka bir parazitin istilasına uğradığından yakınan hasta, psikotik biçimde kendini kirli olmakla suçluyor olabilir.
Klinik ve Demografik Özellikler
-
Yerleşim: Delüzyonel parazitozlar sadece derilerinde değil; tırnakta, sindirim sisteminde, saçlı deride, ağız içinde ve gözde bir parazit olduğu şeklinde ortaya çıkabilmektedir.
-
Görülme Sıklığı: Oldukça nadir görülür. Kliniğin görülme sıklığı milyonda 40 olarak raporlanmıştır.
-
Yaş ve Cinsiyet: yaş altında her iki cinsiyeti de eşit tutarken, yaş üstünde kadınlarda üç kat daha fazla görülür. Delüzyonel parazitozlu hastaların çoğu iyi eğitim almış, yaş arası kadınlardır.
-
Sosyal Faktörler: Delüzyonel parazitoz evli kişilerde daha yüksek oranda görülmektedir. Hastalar çoğunlukla işten kovulma, işini kaybetme, sağlık problemleri nedeniyle sosyal izolasyon yaşama, çocukların evden gitmesi, eşin ölümü gibi farklı psikolojik problemlerle karşılaşmışlardır.
Belirti ve Bulgular
-
Duygusal Şikâyetler: Hastalar belirti olarak kaşıntı ile karıncalanma hissinden ve derilerinin altında bir şeyler dolaştığından söz ederler ve bunların parazitler olduğuna emindirler.
-
Karakteristik Deri Bulgusu: Derilerinde karakteristik bulgu, böcekleri çıkartmak için oluşturulan ülserasyonlardır. Bu eylem için cımbız, kalem ucu, iğne, bıçak gibi sert ve kesici/delici aletler kullanabilirler. Bu lezyonlar genellikle kol, uyluk bölgesi, göğüs ve yüz gibi kolay ulaşılabilen bölgelerde görülür.
-
Derinin Temel Durumu: Temelde deri belirtileri hastalığın tanı konulduğu döneme göre değişir. Herhangi bir bulgu olmayabileceği gibi, kronik kaşımaya bağlı likenifikasyon olabilir veya kullanılan ilaçlara bağlı iritan kontakt dermatit gelişebilir.
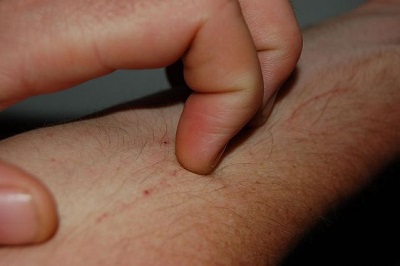
Hastalar bu sanrıya (delüzyona) bağlı olarak giderek artan bir gayretle deri ve çevrelerini temizlemek zorunda kalırlar. Derilerinde benzil benzoat, böcek ilaçları gibi organik çözücülerin kokusu olabilir ve ikincil olarak jeneralize veya lokalize kimyasallar ile indüklenen dermatit gelişebilir.
Nadir olarak işitsel varsanılar (halüsinasyonlar) ve kendine zarar verici davranışlar (tırnakların anormal kesilmesi, saçların ve vücut kıllarının kazınması ve vücuda pestisit uygulanması) gözlenir. Yaşlı hastalarda yürütülen bir çalışmada, hastanın kendi bedeni değil çevresinin böcek istilasına uğradığına inandığı yeni bir çeşit bildirilmiştir.
"Kibrit Kutusu Belirtisi" ve Hekim Yaklaşımı
Sıklıkla hasta, hekime içinde vücudunda dolaşan parazitlerin bulunduğunu iddia ettiği küçük bir kutu, kavanoz vb. getirir. Bu durum oldukça karakteristik olup, "kibrit kutusu belirtisi" olarak isimlendirilmiştir.
Getirilen örneklerin mikroskobik incelemesinde; deri ve saç parçaları, kumaş örnekleri, serum koagülasyon elemanları, toz ve kir bulunur. Örnekler bazen karınca, sinek veya pire gibi gerçek organizmaları içerebilir.
Önemli Not: Hastayı bunların gerçek olmadığına ikna etmek imkânsızdır. Böyle bir girişim hâlinde çoğu hasta aynı hekime bir daha gitmeyecektir. Bu durum hastanın tedavisinin yarıda kalması ve başvuracağı yeni bir hekim ile her şeye sıfırdan başlayacağı anlamına gelmektedir.

Sanrısal parazitoz tanısı; hastanın hikâyesi, klinik davranışları, fizik muayene bulguları ve sunulan örneklerin incelenmesi ile konulur.
Ayırıcı Tanı
Ayırıcı tanıda en başta gerçek parazitozlar ayırt edilmeli ve hekim ön yargılı olmamalıdır.
-
Bu hastalarda organik bir kusur (serebrovasküler ve nörodejeneratif hastalıklar gibi) veya ilaç kullanımı dikkate alınmalıdır.
-
Karışabileceği en önemli tablolardan biri, derilerine böcek düşmüş gibi bir histen söz eden kronik taktil halüsinasyonlardır (dokunma varsanısı). Fakat bu hastaların gördükleri bir böcek yoktur.
-
Kokain de kokain böcekleri olarak isimlendirilen benzer bir tabloya neden olabilmektedir.
Psikiyatrik Bağlantı ve Alt Tipler
Delüzyonel parazitozlu hastaların çoğunda altta yatan bir psikiyatrik bozukluk vardır. Bazı olgular tanı ölçülerini tam karşılamakla birlikte "monosemptomatik hipokondriyak psikoz" olarak tanımlanır.
Paylaşılmış Psikotik Bozukluk (Delüzyonun Paylaşılması)
Delüzyonel parazitozlu olguların - 'inde ve genellikle aile üyeleri arasında görülür (folie à deux, folie à trois), hatta ailenin tüm bireylerinde (folie à famille) görülebilmektedir. Çoğu zaman birincil olgu tedavi edildiğinde diğer olgularda belirtiler kendiliğinden geriler.
Tedavide Hekim-Hasta İlişkisi ve İletişim
Hastaların büyük kısmı cilt lezyonları nedeniyle çeşitli dermatologlara başvururlar. Psikiyatriste yönlendirildiklerinde hastaların çoğu, tedavilerini yapamadıkları için klinisyenlerin yetersiz olduğuna ikna olmuşlardır. Genellikle kızgın ve streslidirler. Psikiyatristin kendilerine yardım edebilecekleri konusunda genellikle tamamen ümitsizdirler. Oldukça fazla sayıda hasta hiçbir şekilde psikiyatriste görünmeyi reddeder. Tüm paranoid hastalar gibi tutumları titiz, talepkâr, rahatsız edici ve kibirlidir. Delüzyonel parazitozlu hastalar uzun süre tedavisiz kalırlar ve hastalıkları kronikleştikçe tedaviye yanıtları azalır.
Tedavide en önemli basamak, hasta-hekim ilişkisinde güvenin sağlanmasıdır.
İletişim Stratejileri
-
Parazit olarak gösterilen her parça dikkatli incelenmelidir.
-
Parazitlerden doğrudan söz edilmemeli ve sorun, "kaşıntı" veya "rahatsızlık" sözleri tercih edilmelidir.
-
İlk vizitte hastaya doğrudan ruhsal bir sorun olduğu söylenmemelidir.
-
Hastayı rahatlatmak amacıyla antiparaziter losyonların reçete edilmesi, hastanın sanrısını daha da pekiştirecektir.
Genel Yönetim İlkeleri
Bu tür hastalar ile karşılaşıldığında;
-
Tanının doğruluğundan emin olunmalı,
-
Hasta ile empatik bir ilişki kurulmalı,
-
Hastalığın yaşam kalitesini nasıl etkilediği anlaşılmalı,
-
Hasta-doktor güveni sağlanmalı,
-
Uygun zamanlama ile psikiyatriste yönlendirme yapılmalı,
-
Hastanın sosyal izolasyonunun azaltılması gerekmektedir.
Sanrısal Koku (Olfaktör Delüzyonlar, Koku Delüzyonu, Bromidrosifobi)
Sanrısal Koku (Olfaktör Delüzyonlar), kişinin bedeninde koku olduğu ile ilgili aşırı uğraşının olmasıdır. Hasta yoğun sıkıntı yaşar, utanç duyar ve sosyal ortamlara girmekten kaçınır.
Demografik ve Klinik Özellikler
-
Cinsiyet ve Yaş: Erkeklerde kadınlara oranla bu hastalığın gelişme olasılığı dört-beş kat daha fazladır. Ortalama başlangıç yaşı 'tir.
-
Sosyal Durum: Hastalar genellikle yalnız yaşayan kimselerdir.
-
Kokunun Kaynağı: Hastalığın süresi, kaynağı, hastanın verdiği tepkiler ve eşlik eden belirtiler hastadan hastaya değişiklik gösterebilir.
-
İçsel Halüsinasyon: Hasta, kokunun kaynağının kendi bedeni olduğuna inanır.
-
Dışsal Halüsinasyon: Bedendeki gerçek bir kokunun abartılı olduğu inanışı vardır.
-
Sık olarak koltuk altı (aksilla), ayak ve genital bölgelerinden, hatta rektum veya vajinalarından kötü bir koku geldiğine inanırlar.
-
Tedavi ve Takip
Bu tür hastalar dikkatli bir yaklaşım gerektirirler ve mutlaka deneyimli ve birbirleri ile iletişimde olan bir psikiyatrist ve dermatolog tarafından izlenmelidirler
Beden Dismorfik Bozukluğu (Dismorfofobi)
Beden Dismorfik Bozukluğu (Dismorfofobi), kişinin fiziksel görünümü ile ilgili küçük bir defektin veya var olmayan fakat hasta tarafından varlığı düşünülen bir sorunun zihnini yoğun bir şekilde meşgul etmesidir.

Beden Dismorfik Bozukluğu (BDB), normal toplumda - oranında görülürken, dermatoloji ve estetik kliniklerinde bu oranı ile arasında daha sık görmekteyiz. Başlangıcı genellikle erken ergenlikten 'li yaşlara kadar uzanabilmektedir.
-
Cinsiyet: Kadınlarda daha fazla görüldüğü bilinmekle birlikte, son zamanlarda yapılan araştırmalarda kadın-erkek oranının hemen hemen birbirine eşit olduğu saptanmıştır. Özellikle erkekler ve gençler, yakınmalarını aşağılanma ve utanç duygularından dolayı bildirmek istemezler ya da bunları ruhsal bir sorun olarak görmezler.
-
Risk Grubu: Hastalık sıklıkla hiç evlenmemiş, çalışmayan, çocuklukta ruhsal travma öyküsü ve ailede benzer hastalığı olan, mükemmeliyetçi kimselerde görülmektedir.
-
Çocukluk Travmaları: Çocukluk çağında alay edilen, fiziksel şiddete maruz kalan, sosyal destekten yoksun olan, cinsel istismara uğrayan, yaşıtlarıyla yeteri kadar ilişki kuramayan bireylerde daha fazla görülmektedir.
Klinik Tablo
Klinik olarak hasta tamamen normal görünür. Sunduğu zengin semptomatolojiye rağmen çok az bulgu saptanabilir. Bedenlerinin belli bölgesinde bozukluk, kusur ya da düzensizlik olduğu şeklindeki inanışları hiçbir şekilde değiştirilemez.
-
Yoğun Meşguliyet: Günün ortalama üç-sekiz saati hastaların kontrol edemedikleri bu düşünceler ve uğraşlar ile geçer. Bu gereksiz düşünce ve uğraş, klinik düzeyde belirgin bir sıkıntıya, akademik, okul veya iş ile sosyal yaşam alanlarında önemli bir işlevsellik kaybına neden olmaktadır.
-
Kaçınma Davranışları: Hastaların bu kaygıları sosyal ortamlarda daha da belirginleşir. Evden dışarı çıkamama veya yalnızca karanlıkta çıkma, kaygıları nedeniyle sosyal ortamlara girememe, okulu ve işi bırakma gibi kaçınma davranışları sık görülen belirtilerdir.
-
Kamuflaj Çabaları: Bu hastaların çoğu bedensel kusurlarının başkaları tarafından görülüp/farkedildiğine inanırlar ve bu nedenle aşırı makyaj malzemesi kullanabilir ve giyim kuşam biçimi değişiklikleri yaparlar.
-
Yakınma Bölgeleri: Yakınmalar daha çok yüz, saçlı deri ve genital bölgeye ilişkindir. Hastaların - 'i birden çok beden bölgesiyle ilgili kaygılar yaşamaktadır. Hastaların kusurlu buldukları ve aşırı şekilde uğraştıkları beden bölgeleri sayısı ortalama olarak bildirilmiştir.
Etiyoloji ve Kültürel Etkiler
-
Nedeni Bilinmiyor: Bu hastalığın tam olarak nedeni bilinmemektedir. Ancak biyolojik ve genetik duyarlılığı olan bireylerin kötü yaşam olayları, bilişsel bozukluklar ve sonrasında öğrenilen davranışlar sonucu belirtilerin gelişebileceği öne sürülmüştür.
-
Estetik Duyarlılık: Son yıllarda estetik duyarlılık denilen bir kavramdan bahsedilmektedir. Bu hastalarda estetik duyarlılığının daha fazla olduğunu gösteren çalışmalar mevcuttur. Estetik duyarlılık, güzelliğe ve uyuma verilen değerin fazla olmasına işaret eder.
-
Kültürel Farklılıklar: Güzellik anlayışı toplum, içinde yaşanılan zaman ve sosyal medyanın tüketim alışkanlıklarımızı yönlendirmesiyle belirlenmektedir. Bu nedenle her toplumda ve zamanda bu hastalığın belirtileri değişmektedir. Batı toplumunda burun ve yüz en sık kaygı uyandıran bölge iken, Türk toplumunda kalça ve bel-karın bölgeleriyle ilgili endişeler daha fazla olabilmektedir.
Hekim Muayenesi ve Kompülsif Davranışlar
-
Muayene Zorluğu: Bu hastanın muayenesi her zaman için organik hastalığı olan kişilerden çok daha uzun sürer. Hasta tekrar tekrar aynı konuya döner ve hekimin normal muayene çabasından hoşlanmaz.
-
Kompülsif Davranışlar: Sürekli olarak **aşırı bir özenle bakım yap

Hastalar medikal tedavi ya da girişimsel yöntemlerin uygulanmasını isteyebilirler. Uygulanan tedaviden genellikle memnun kalmazlar ve tedaviyi uygulayan hekime karşı saldırgan olabilirler. Tedavi öncesi ve sonrası fotoğrafların çekilmesi, yasal iddiaları çürütmek için önemlidir.
Nadir Klinik Tablolar
Bu başlıkta 2 klinik tablo daha görülmektedir:
-
Ailesel Bedensel Dismorfik Bozukluk: Nadiren de olsa sanrısal tipteki beden dismorfik bozukluklarında, ebeveyn bu sanrısal düşünceleri çocuğuna empoze eder ve giderek çocukta da aynı sanrılar geliştirilebilir.
-
Vekâletli Bedensel Dismorfik Bozukluk: Daha da nadir olarak hasta kendi çocuğu üzerinde sanrılar geliştirebilir.
Psikojenik Ağrı Sendromları
Psikojenik ağrı sendromları, psikolojik faktörlerden kaynaklanan bir ağrı bozukluğunu tanımlamak için kullanılır. Günümüzde "persistan somatoform ağrı bozukluğu (persistent somatoform pain disorder)" veya "fonksiyonel ağrı sendromu (functional pain syndrome)" terimleri kullanılmaktadır.
Günümüzde birçok kronik ağrının, sinir sisteminde bir takım değişikliklerden kaynaklandığı, vücutta herhangi bir hasardan veya herhangi bir hastalıktan kaynaklanmadığı bilinmektedir. Psikojenik ağrı, en az herhangi diğer bir sebeple oluşan ağrı kadar hasta tarafından gerçek olarak algılanmaktadır.
Ağrı Sebepleri
Psikojenik ağrı sebepleri arasında stres, baskılanmış duygusal çatışmalar, psikososyal sorunlar ve çeşitli ruh sağlığı bozuklukları bulunabilir. Hasta, baskılanmış öfke ve sinirlilik gibi zararlı duygulardan korunmak için vücudundaki ağrı belirtilerini kullanmaktadır.
Bunlardan birkaç tanesi aşağıda tanımlanmıştır:
1. Glossodini (Ağızda Yanma Hissi)
Glossodini, başka bir tıbbi neden ya da patoloji (diş ya da diş eti gibi) olmaksızın ağız içerisinde yanma hissi olarak tanımlanmaktadır. Ağızda kuruluk, his kaybı, tat duyusunda değişimler, baş ağrısı ve uyku düzensizlikleri ile birlikte olduğu için son yıllarda bir sendrom olabileceği üzerinde durulmaktadır.
Glossodinide sıklıkla; ağız içerisinde yanma, karıncalanma, sıcaklık, hatta haşlanmış dil hissi, uyuşma, kuruluk, dilin sert hatta kumlu hissi olmaktadır. Hastalar bu durumu son derece can sıkıcı bir his olarak tanımlarlar.
-
Süreklilik: Oral yanma ve ağrı çoğunlukla süreklidir ve kronik bir rahatsızlık verir.
-
Tetikleyici Faktörler: Bazı kişilerde kendiliğinden başlayan alevlenmeler olmakla birlikte bugüne kadar çok net tanımlanabilen bir hızlandırıcı faktör bulunamamıştır. Ancak bir üst solunum yolu enfeksiyonu, önceki/yeni diş prosedürleri, ilaç kullanımı/ilaç değişikliği veya travmatik bir stres faktörü ile ilişkili olabilir.
-
Yerleşim: Ağızda yanma ve ağrı hissi genellikle iki taraflı ve simetriktir. Dilin ön üçte ikisini, dilin üstünü ve kenarlarını, sert damağın ön kısmını, dudak mukozasını ve diş etini tutmaktadır. Tek taraflı bir konum söz konusuysa travma ya da malign (kötü huylu) süreçler düşünülmelidir.
-
Gün İçindeki Değişim: Ağızdan yanma ağrısı gün boyunca giderek artar, öğleden sonra veya akşamın erken saatlerinde maksimum yoğunluğa ulaşır ve genellikle uyku sırasında ortaya çıkmaz, ancak hastalar uykuya dalmakta güçlük çekerler.

Bu hastalarda sinirlilik, anksiyete ve depresyon dahil olmak üzere ruh hâli değişiklikleri sıklıkla görülmektedir.
Glossodini, genellikle kserostomi (ağız kuruluğu), metalik tat, acı tat veya bunların kombinasyonları ve/veya tat algısının yoğunluğundaki değişiklikler gibi diğer semptomlarla birlikte bulunur.
-
Süreklilik: Semptomlar azalma ya da kesilme göstermeksizin aylar veya yıllar boyunca sürekli devam edebilir.
-
Artış Faktörleri: Şikâyetler sıklıkla kişisel stres faktörlerinin varlığında veya sıcak veya baharatlı yiyeceklerin tüketimi sırasında artar.
-
Hafifletici Faktörler: Dikkat dağıtma teknikleri kullanan veya yiyecek/sıvı alan kişilerin yaklaşık 'si semptomlarda azalma veya hafifleme yaşar.
-
Eşlik Eden Hastalıklar: Bu hastalarda daha şiddetli menopoz semptomları, baş ağrısı, baş dönmesi, boyun ve sırt ağrısı, dermatolojik bozukluklar, irritabl bağırsak sendromu, anksiyete, depresyon, kişilik bozuklukları ve diğer psikiyatrik bozukluklar daha sık görülür.
Glossodininin genel popülasyonda görülme oranı ila arasındadır. Kadın-erkek oranı olup, perimenopozal orta yaşlı ve yaşlı kadınlarda bildirilmektedir. Nadiren yaşından önce ortaya çıkmaktadır.
Tedavide; kognitif davranış tedavileri, psikoterapiler, topikal tedaviler (lidokain, kapsaisin gibi) ve sistemik ilaçlar kullanılmaktadır.
2. Ayaklarda yanma
3. Bazı postherpetik nevralji vakalar
Kompülsif Alışkanlıklar ve Deri ile İlişkili Obsesyonel Durumlar
Nörotik Ekskoriyasyon (Nörotik Deri Yolma, Patolojik Deri Yolma, Psikojenik Ekskoriasyon, Dermatotillomani)
Bu durum, hastanın derisinde hissettiği kaşıntı ve gözlemlediği deri düzensizliklerini sürekli yolma davranışları ile karakterizedir. Bazı hastalarda bu kaşınma ve yolma kompülsif (tekrarlayan) davranışlar ile bir tören alışkanlığına dönüşmektedir.
-
Artefakt Dermatitten Farkı: Nörotik deri yolmada hastalar tırnakları ile derilerini yolarlar ve artefakt dermatitin aksine bu yaraları kendilerinin oluşturduğunu kabul ederler.
-
Eşlik Eden Durumlar: Bu deri rahatsızlığına sıklıkla eşlik eden psikiyatrik durumların mükemmeliyetçi ve takıntılı kişilik yapısı, obsesif kompülsif bozukluk ve depresyon olduğu bildirilmektedir.
-
Tetikleyici Faktör: Psikososyal stresörlerin - oranında belirtileri şiddetlendirdiği raporlanmıştır.

Nörotik Ekskoriyasyon, dermatoloji kliniğindeki hastaların 'sinde görülür. Hafif ve geçici olguların çoğunun doktora başvurmaması veya gözden kaçması nedeniyle, toplumda sanılandan daha sık olduğu düşünülmektedir.
-
Cinsiyet ve Yaş: Kadınlarda daha sıktır ve başlangıç yaşı yaş arasındadır.
-
Süre: Belirtilerin ortalama süresi yıl gibi geniş bir aralıkta değişir. Bir yıldan daha az süre belirtileri olan hastaların prognozu daha iyidir.
-
Lezyonlar: Lezyon sayıları birkaç taneden yüzlerceye kadar değişebilir. Yeni lezyonlar seröz-kanamalı kabuklar ile örtülüyken, iyileşen lezyonların ortası atrofik, hipopigmente, çevresi ise hiperpigmente skarlar şeklinde görülmektedir.
-
Yerleşim: Sıklıkla yüzde, saç sınırı, boyun yanları, göğüs üst kısmı, omuzlar, kolun üst kısımlarında ve baldırlarda görülmektedir. Ellerin ulaşabildiği yerlerde simetrik olarak yerleşirler. Yara üzerinde sekonder enfeksiyon ve ülserasyon gelişimi sıktır.
-
Duygusal Tetikleyiciler: Hastaların çoğu olumsuz duyguları (anksiyete, gerilim, sıkılma gibi) takiben derilerini yolmaktadır. Deri yolma sonrası sıkıntıda belirgin azalma olmakta, ancak eylem sonrası suçluluk hissi artmaktadır.
-
Zaman Kaybı: Hasta deri yolma, deri yolma hakkında düşünme veya yolma dürtüsüne karşı koymak için gün içerisinde ciddi zaman kayıplarına uğramaktadır (bazen ortalama üç saat kadar).
-
Gizleme ve Kaçınma: Kronik olguların 'inde makyaj, kıyafetler ile kapatma gibi gizleme davranışları ve 'ında ise sosyal durumlardan kaçınma görülür.
Altta Yatan Psikopatoloji ve Kişilik Özellikleri
-
Psikolojik Bozukluklar: Stres, depresyon, anksiyete ve obsesif kompulsif bozukluk, sınır (borderline) kişilik bozukluğu sıklıkla altta yatan psikolojik bozukluklardır.
-
Kişilik Profili: Bu hastalar genellikle aşırı duyarlı, kendine güveni az, hata yapmaktan korkan, eleştiriye duyarlı, çekingen, duyguları bastırılmış, kendini suçlayıcı, katı, takıntılı ve mükemmeliyetçi kişilerdir.
-
Bastırılmış Duygular: Kızgınlık, saldırganlık duyguları aşırı baskılanmış olup, bazen patlamalar şeklinde su yüzüne çıkarken, bazen de kendine yönelik yıkıcı/zarar verici bir eyleme dönüşebilir. Suçluluk duygularını veya bazen öfkelerini bastırmaya, kendilerini cezalandırmaya yönelik olabilir. Reddedici ve cezalandırıcı ebeveyn öyküsüne de oldukça sık rastlanır.
Psikiyatrik Yansımalar
-
OKB ile İlişki: Bu hastaların psikiyatri yönünde obsesif-kompülsif hastalığın bir yansıması şeklinde karşımıza çıkması sık görülen bir şeklidir. Özellikle çocuklar başta olmak üzere geçici ve hafif olgularda, obsesif-kompülsif zeminde strese karşı bir yanıt şeklinde de görülebilir.
-
Anksiyete ve Depresyon: Bazı hastalarda semptomların agresif düşüncelerin yüzeye çıkması sonucunda gelişen anksiyetenin bir uzantısı olduğu düşünülür. Hastalık jeneralize anksiyetenin sonucu olarak da gelişebilir; yalnızca kompülsif eylemle sakinleşen, denetlenemeyen düşünceler ve sürekli artan anksiyete tipiktir. Bazen de majör depresyonun bir sonucu olarak karşımıza çıkabilir.
Davranışsal Döngü
Hastaların derilerine zarar verme dışında yaşam şekilleri tamamen normal görünebilir. Psikososyal stresler atakları tetikler. Bu hastalar çöküntüde olduklarında, kendilerini iyi hissetmediklerinde, kompülsif bir şekilde derilerinde kaşıma, oyma, yolma eylemleri yaparlar ve bu kanama ve ağrı ortaya çıkana kadar sürdürülür. Bu yolunmalar bazen özel bir yer ve zaman edinilerek törensel bir durum alabilir ve saatlerce sürebilir. Bu davranışlarından sonra da derideki bu şekil bozukluklarından dolayı mutsuz olurlar.

Bazen zeminde akne papülü, folikülit, keratin tıkaçları, böcek ısırıkları gibi küçük primer lezyonlar, kaşınma ve kazıma için bahane olan odak noktaları olabilir. Hastalığın aktivitesi, genellikle gece ve hasta boşken artar. Üzeri kabuklanan lezyonların kabukları hasta tarafından koparılır ve bir kısır döngü başlar. Bir kısım hasta yaptığının farkında değilken, bir kısmı da bundan zevk bile almaktadır. Lezyonların görünümü:
-
Çoğu kez lezyonlar 'den küçük olmakla birlikte ender olarak olabilir.
-
Lezyonların çoğu köşeli ve doğal olmayan görünüştedir; çizgisel, oval de olabilir.
-
Derin olan lezyonların yerlerinde çevresi hiperpigmente, ortası hipopigmente hafif atrofik skarlar kalır.
-
Hastalığın özel bir şekli olan akne ekskoriye, yüzdeki çok hafif akne zemininde yerleşen şeklidir.
-
Saçlı deride yerleşirse sikatrisyel alopesili alanlar, kırık saçlar da görülebilir.
Tedavi Yaklaşımları
Tedavide kaşıntıyı ve dolayısıyla yolunmayı önlemek için, yerel steroidler, doksepin veya yerel anesteziklerle kombine edilebilir.
Dermatolojik ve Davranışsal Tedavi
-
Tetikleyicileri Ortadan Kaldırma: Altta yatan folikülit vb. tetikleyiciler ortadan kaldırılmaya çalışılır.
-
Cilt Bakımı: Derinin nemli ve yumuşak tutulması yararlıdır.
-
Davranış Geliştirme: Yolunmayı erteleme veya atak sırasında yön değiştirme davranışlarını geliştirmeye çalışılır.
Psikiyatrik Tedavi
Psikiyatrik tedavide farmakolojik ve psikolojik tedaviler kombine edilir. Bazen basit bir empatik, destekleyici tedavi yardımcı olabilir.
-
Psikoterapiler: Davranış modifikasyonunda, bilişsel-davranışçı (kognitif psikoterapi) ve psikodinamik psikoterapinin başarılı olabileceği bildirilmiştir.
-
Kök Nedeni Çözme: Olayı başlatan alt yapıdaki psikolojik sorunlar bulunmaya ve çözümlenmeye çalışılmalıdır.
Dudak Isırma-Koparma Kelitisi
Dudak Isırma-Koparma Kelitisi, nörotik ekskoriyasyonun dudakta gelişen formudur. Sürekli ısırma ve koparma davranışına bağlı olarak dudakta kelitis (dudak iltihabı) gelişmektedir.

Akne Ekskoriye (Acne Excoriée)
Akne Ekskoriye, ilk olarak yılında Brocq tarafından duygusal stres altındaki, akne lezyonlarını sıkan ve koparan genç kızlarda tanımlanmıştır.
Klinik ve Demografik Özellikler
-
Tetikleyici: Sıklıkla hafif akne ve şiddetli aknenin lezyonlarını hastanın yolması ile birlikte görülür.
-
Derinlik: Lezyonlar skar oluşturacak kadar derin olabilir.
-
Demografi: Kadınlarda sıktır ve ortalama yaş civarında, akne vulgarisin görüldüğü yaş grubundan daha yaşlı bir grupta görülür.
-
Yerleşim: Lezyonlar kronik ekskoriasyonlara benzer ve ağırlıklı olarak saç çizgisi etrafında, alında, yanaklarda ve çenede yerleşir.
-
Görünüm: Kronik lezyonlar periferal hiperpigmentasyon ve beyaz atrofik skarlar ile karakterizedir.
Tedavi ve Prognoz
-
Prognoz: Psikolojik destek olmadan hastalığın seyri kötüdür.
-
Tedavi Yaklaşımı: Hastanın akneleri hafif olsa da ciddi bir akne tedavisinin ve izlerinin tedavisinin yapılması son derece önemlidir.

Trikotillomani (Trikotillozis)
Trikotillomani, başta saçlar olmak üzere kaş, kirpik, gövde, kol-bacaklar ve hatta genital kılların koparılmasıyla karakterize psikodermatolojik hastalıklardan biridir.
Demografik Özellikler
-
Yaş Grupları: Çocukluk ve ergenlik döneminde daha fazla görülür. Ortalama yaş erkekler için , kızlar için 'dir.
-
Cinsiyet Dağılımı: Bu yaşlarda cinsiyet dağılımı eşit hatta kızlarda biraz daha fazla olabilir. Erişkin dönemde de görülebilir ve kadınlarda daha sık görülür.
Davranışsal ve Duygusal Mekanizmalar
-
Dürtü ve Gerginlik: Hastalar genellikle saçlarını koparmak için dayanılmaz bir dürtü hissettiklerini, ayrıca koparana kadar aşırı bir gerginlik hissettiklerini ve koparma eyleminden sonra büyük bir rahatlama hissettiklerini söylerler.
-
Bilinç Durumu: Bunun yanı sıra hastaların önemli bir kısmı, saç koparma sırasında transa benzer bir durumda olduklarını ve yarı bilinçli veya bilinçsiz şekilde eylemi yaptıklarını ve nöbetin sonunda algıladıklarını ifade ederler.
Yaş Gruplarına Göre Psikososyal Faktörler
Çocuk ve Ergenler
-
Kabullenme: Çocuk ve ergenler başlangıçta yaptıklarını kabul etmezler, iyi bir yaklaşımla rahatlamaları sağlanabilir.
-
Çocuklarda: Anne-çocuk ilişkisi bozukluğu ön plandadır; okul sorunları, kardeş kıskançlıkları etkili olabilir ve emosyonel sorunlar genelde daha hafiftir. Genellikle geçici bir olaya tepki şeklinde olabilir, iyi bir telkin çözüm için yeterli olabilir.
-
Ergenlerde (Özellikle Kızlarda): Aile ilişkileri, okul sorunları, beden imaj bozukluğu gibi nedenlerin tetiklediği daha ciddi psikopatolojik sorunlar olabilir; anksiyete ve depresyon akla gelmelidir.
Erişkinler
-
Kabullenme ve Çözüm: Erişkinlerde olayı kabullenme daha zordur, olayın çözümü de.
-
Altta Yatan Psikopatoloji: Erişkinlerde daha ciddi psikopatolojiler vardır; depresyon, şizofreni, stres, anksiyete, distimi, obsesif-kompülsif bozukluk, panik ataklar altta yatan sebep olabilir.

Psikolojik Mekanizmalar
Psikodinamik bakış açısına göre trikotillomanili hastaların işlevselliği bozuk bir aile içerisinde yetiştiği ve ayrılma/bireyleşme sorunları yaşadıkları ileri sürülmektedir.
Son zamanlarda ise daha çok bir dürtü kontrol bozukluğu olarak değerlendirilmekte ve bu hastaların belirgin obsesyonları olmadığı vurgulanmaktadır; ayrıca davranışlar gelecek bir zararı önlemeye yönelik değildir.
-
Duygusal Düzenleme: Hastaların gerginliği azaltabilecek uyum mekanizmaları tam olarak gelişmemiştir; zayıf uyaran (stimulus) kontrolü ve çözümlenmemiş öfke problemi vardır. Bu hastalar için saç çekme, gerginliklerini kontrol etmek için bir yoldur.
-
Risk ve Genetik: Dirençli vakalarda, tabloya parmak emme, tırnak yeme gibi diğer davranış bozuklukları ve okul başarısında düşme, bozuk eş ve aile ilişkileri eşlik eder. 'lik aile öyküsü, genetik yatkınlığı veya süreğen, ailesel bir psikososyal yanıtı düşündürmektedir.
Saç Koparma Davranışı
-
Genç Hastalar: Daha genç hastalar genelde boş kaldıkları zaman, yalnızken, yorgunken ve genelde de akşamları saç koparırlar.
-
Erişkin Hastalar: Erişkinlerde daha bilinçli ve planlı bir davranış şeklinde olup, önce kalın veya bükümlü saçları koparırken yavaş yavaş alan genişler.
Klinik Görüntü ve Eşlik Eden Durumlar
-
Tipik Bulgular: Tipik görüntü, kısa, kırık, düzensiz kıllar ve aynı alanda değişik oranlarda saç dökülmesi ile kendini gösterir. Saç dökülen alanlar 'den veya daha büyük boyutlara da ulaşabilir.
-
Ayırıcı Tanı: Saçsız alanda görülen değişik boyda, sert kırık saçlar ayırıcı tanıda çok yardımcıdır; ayrıca aralarda tamamen sağlam saçlar bulunabilir. Saçın tepe, arka ve ön kısımlarında görülür. Genelde küçük bir noktadan başlayıp çevreye dağılabilir. Hastalar şapka veya örtülerle bu dökük alanları saklamak isterler.
-
Hedef Alanlar: Erişkinlerde gövde kılları da hedef alanlardandır. Erişkinlerde birden fazla alandan kıl koparma sıktır.
-
Trikofaji: Bazı hastalarda "trikofaji" (çekilen saçların çiğnenip yutulması) de eklenebilir. Bu durum, muhtemelen trikobezoarlar (saç topakları) ile intestinal obstrüksiyona (bağırsak tıkanıklığına) neden olur.
-
Rinotileksomani: Rinotileksomani (Burun kılı koparma) da az bilinmekle birlikte en sık görülen şekillerdendir.
-
Nadir Durumlar: Çok seyrek olarak hastalar başkalarının kıllarını, hayvanların kıllarını veya (çocuklarda) oyuncaklarının kıllarını koparabilirler.
-
Tanı Yöntemi: Özellikle çocuklarda trikotillomani alanını tıraşlayıp saç çıkışını gözlemek de tanıya yardımcı olur.
Tedavi Yaklaşımı
Trikotillomaninin etkili tedavisi zordur ve geniş, esnek bir yaklaşım gerektirir.
Çocuklar
-
Çocuklarda tedavi daha kolaydır; yumuşak bir yaklaşım ve iyi bir iletişimle olayın kabullenilmesi zor değildir. Daha sonra bir çocuk psikiyatristine yönlendirilebilir.
Erişkinler
-
Erişkinlerde altta yatan psikolojik sorun çok daha ciddi ve şiddetli olabilir. Mutlaka deneyimli bir psikiyatristin desteği alınmalıdır.
-
Davranışçı Terapi: Davranışın değiştirilmesi en sık kullanılan psikoterapi yöntemidir. Bu; hastanın kendi kendini takip ederek, saçlarını çekmek için büyük istek duyduklarında başka bir şey yapmalarını öğretmek, relaksasyon tedavisi ve pozitif destekten oluşmaktadır.
Trikobezoar ve Rapunzel Sendromu
Bezoar, midede sindirilemeyen maddelerin sindirim kanalında top şeklinde birikmesiyle oluşur. Bezoarlar dört grupta sınıflandırılır: Fitobezoar, trikobezoar, laktobezoar ve farmakobezoar. Bezoarlar en sık midede görülür, ancak ince bağırsaklara uzanımları da olabilir. Erişkin yaş grubunda fitobezoar daha fazla olmakla birlikte, çocukluk çağında daha çok trikobezoar görülür ve çoğunluğu kız çocuklarındadır.
-
Gelişim Mekanizması: Trikobezoar, saç yutma (trikofaji) ile birlikte görülür. Saç yutulduğunda gastrik mukoza kıvrımları içinde kalır ve birikir. Hastaların çoğuna trikotillomani ve psikolojik bozukluk eşlik etmektedir.
-
Klinik Belirtiler: Bu hastaların sıklıkla doktor başvuru nedeni karın ağrısı ve rahatsızlık hissi olmakla birlikte, bulantı-kusma, iştahsızlık ve kötü nefes kokusu gibi yakınmalar da görülebilir. Ender olarak sindirim kanalının tıkanması ile akut karın tablosu oluşabilir.
-
Tedavi: Tedavi seçenekleri arasında psikoterapi, medikal tedavi, endoskopik tedavi ve cerrahi tedavi bulunmaktadır.
Onikotillomani ve Onikofaji
-
Onikotillomani: Tırnak ve çevre dokular ile oynama, koparma olarak tanımlanır.
-
Onikofaji: Tırnak ve çevre dokuları yeme olarak tanımlanır.
Her ikisi de anksiyeteyi azaltmak için kullanılan tekrarlayan bir davranış olarak kabul edilmektedir.
Klinik Seyir ve Komplikasyonlar
-
Başlangıç Yaşı: Çocukluk döneminde sıklıkla başlamakta ve erişkin dönemde devam etmektedir.
-
Yerleşim: Tırnak yeme genellikle el tırnakları ile sınırlıdır ancak tırnak koparma el-ayak bütün tırnakları içerebilir.
-
Hasarlar: Tırnak ve çevre dokularda (kütikül gibi) tekrarlayan her iki eylem; tırnakların mekanik hasarlanmasına, paronişiye (tırnak çevresi iltihabı), zamanla tırnaklarda şekil düzensizliklerine (distrofi) neden olabilir. (Tırnak yüzeyinde enine yerleşmiş derin çukurlar, çizgilenmeler oldukça tipiktir.)
-
İleri Komplikasyon: Kronik ve şiddetli olgularda ileri düzeyde tırnak düzensizlikleri hatta tam tırnak kayıpları (anonişi) görülebilir.

Psikososyal Etkileri
-
Hastalar bu tırnak problemleri, oynama ve yeme alışkanlıklarının başkaları tarafında fark edilmesinden son derece rahatsız olurlar. Bu durum sosyal çekingenliğe ve saklama isteğine neden olmaktadır.
-
Hastalar sıklıkla bu eylemleri yaparken farkında değillerdir ancak yaptıklarını kolay kabul ederler.
Tedavi Seçenekleri ve Yöntemleri
Bu problemlerde hızlı sonuçlar alınabilecek tedavilerin uygulanması gerektiği düşünülmektedir. İlaç tedavileri ( ve asetil sistein ), tırnak yemenin kişisel kontrolü, tırnak yeme ve koparma alışkanlığını tersine çevirme eğitimi, bilişsel davranış geliştirme ve kaçınma terapileri kullanılmaktadır.
1. Tırnak Yeme ve Koparmanın Kişisel Kontrolü
-
Tırnak yeme alışkanlığının arttığı koşulların belirlenmesi (ders çalışma, televizyon izleme, araba kullanma gibi).
-
Arttıran faktörlerin belirlenerek azaltılması (tırnak bakımları ile tırnak ve çevre doku düzensizliklerinin kontrolü).
-
Tırnak yeme ve koparmanın zorlaştırılması (özel ojeler, tırnak protezleri, bantlar, ağızda sakız olması gibi).
-
Olumlu pekiştirmeleri ortadan kaldırmak kullanılabilir.
2. Tırnak Yeme ve Koparma Alışkanlığını Tersine Çevirme Eğitimi
-
Farkındalık Eğitimi: Alışkanlığın olumsuzluğunu hasta için bilinçli hâle getirme (alışkanlığın endişeleri/stres yoğunluğunu azaltmadığı, kalıcı problemlere yol açacağı, hijyenik risk taşıdığı gibi).
-
Rekabet Edebilecek Başka Bir Eylem Eğitimi: Eylemleri imkânsız kılan karşıt bir davranışta bulunma.
-
Sosyal Destek: Hastaya nazikçe öğüt verebilecek ve bu alışkanlığı kırmaya çalışan bir arkadaş/dost desteği kullanılması.
Diğer Yardımcı Yöntemler
-
Hastaların günlük tutmaları farkındalıklarını sağlamakta şiddetle tavsiye edilir.
-
Bazen bir bileklik ya da yüzük gibi hatırlatıcı aksesuar kullanılabilir.
-
Sadece bir tırnağın hafta süre ile bant ile kapatılarak bu süre sonunda tırnağın düzelmesinin hasta ile paylaşılması, hastayı olumlu yönde motive etmektedir.
-
Hastanın her tırnak koparma ve yeme eylemini yapmadığında kendisini ödüllendirmesi istenmektedir.
-
Bazı hastalarda sadece belli bir tırnakta tekrarlayan tikler, tırnak alışkanlık tik deformitesi (onychodystrophia mediana canaliformis) ile sonuçlanabilmektedir
Psikojenik Kaşıntı (Pruritus)
Psikojenik Kaşıntı (Pruritus), organik nedenlerle açıklanamayan, psikojenik faktörlerle tetiklenen ya da şiddeti artan ve devamlılık kazanan somatoform kaşıntılardır. İlk kez yılında psikodermatolojinin kurucularından olan Herman Musaph tarafından tanımlanmıştır.
Psikodinamik Görüşler ve Mekanizma
Musaph, bu tür kaşıntıların duygusal çatışmalardan, saldırgan eğilimleri ve anksiyeteyi kontrol edememekten, aşırı temizlik ve hastalık korkusundan ileri geldiğini ileri sürmüştür. Bu hipotez kanıtlanmamakla birlikte, bu hastaların psikoterapilerinde büyük yarar sağlamıştır.
Günümüzde psikodinamik görüşlere göre ise; bu hastalar agresyon ile ilgili nörotik çatışmalarını, sevgi gereksinimi, kızgınlık ve gücenme duygularını doğrudan ifade edememektedir. Kaşıntının ortadan kalkabilmesi için bilinç dışında yer alan nörotik çatışmanın içerdiği öfke, kızgınlık, agresyon gibi duyguların dile dökülmesi ve bunları kabul edememenin verdiği suçluluk ve kendini cezalandırma duygularının azaltılması gerekir. Bu sayede kişinin kendini yolarak duygularını ifade etmesi ya da kendini cezalandırması önlenmiş olmaktadır.
Liken Simpleks Kronikus (Nörodermatitis)
Liken Simpleks Kronikus (Nörodermatitis), sık görülen ve kaşıntıyla seyreden kronik bir deri hastalığıdır. Aşırı kaşınmaya ikincil olarak deride likenifikasyon (deri sertleşmesi, koyulaşması ve deri çizgilerinde artış) gelişir. Kaşıntının başlangıcında deride primer bir patoloji olmak zorunda değildir.
Demografik ve Klinik Seyir
-
Lezyon Sayısı: Lezyon sıklıkla bir ya da birkaç tanedir.
-
Yaş ve Cinsiyet: ve yaşlar arasında pik yapar. Kadın erkek oranı 'dir.
-
Kişilik Yapısı: Hastalar genellikle stabil fakat anksiyeteli kişiler olarak tanımlanırlar. Strese karşı olan reaksiyonları kaşıma eylemi ile hafiflemektedir.
-
Kaşıntının Özellikleri: Kaşıntı ana semptomdur ve ataklarla karakterizedir; sıklıkla akşamları olmaktadır. Bilinçsiz olarak başlar ve devam eder.
Tetikleyici Faktörler ve "Orgazm Kutane"
Kaşıntı; sıklıkla giysiler gibi sürtünme faktörleri, sıcak ve terleme gibi dışsal faktörler ile stresle tetiklenir.
Bazı hastalar, kaşıntının yerini rahatlatıcı, mazoşistik bir acı ve yanma hissi alıncaya kadar kaşımaya devam eder. Kaşıntının acı hissine dönüşmesi oldukça ani olur ve kaşınma dürtüsünün bu şekilde birdenbire kesilmesi "orgazm kutane" olarak isimlendirilir.
Lezyonların Yerleşimi ve Görünümü
-
Klasik Tutulum Bölgeleri: Kolay ulaşılabilen, özellikle ense ve boyun yanları, dirsek, uyluk, genital alan, dizler ve ayak bilekleridir.
-
Erken Dönem: Bu bölgelerin tutulumu erken dönemde yüzeyel ekskoriasyonlar ve küçük viyolase (morumsu) papüller ile karakterizedir.
-
Kronik Dönem: Kronik dönemde ise hiperkeratotik plak ve pigment değişiklikleri gibi çok farklı lezyonlar ortaya çıkabilmektedir.
-
Tipik Lezyonlar: Tipik lezyonlar yuvarlak ya da oval, derinin likenifiye olduğu ve üzerinde kaşıntıdan kaynaklanan ekskoriasyonların gözlendiği plaklar şeklindedir. Deri üzerinde kabuklanma ve kepeklenmeler gözlenir. Koyu tenlilerde plaklar daha pigmentedir.
Tedavi ve Prognoz
-
Tedavi ile geçici düzelmeler sağlansa bile nüks sıktır.
-
İlk ve zorunlu hedef, kaşıntı hissinin ortadan kaldırılmasıdır.
-
Psikolojik stres kaynağının saptanıp giderilmesi dramatik bir iyileşme sağlayabilmektedir

Tedavisi genellikle semproma yönelik olup, topikal kortikosteroidler ve sistemik antihistaminikler kullanılmaktadır. Kronik bir seyir gösteren liken simpleks kronikusta tedavi ile geçici düzelmeler sağlansa bile kolayca tekrar edebilmektedir (nüks sıktır).
Güncel Tedavi Yöntemleri
-
Topikal Yeni Ajanlar: Son yıllarda liken simpleks kronikusun topikal tedavisinde takrolimus gibi yeni ajanlar da tedaviye dahil olmuştur.
-
Fototerapi: Yine fototerapi uygulamaları da liken simpleks kronikus tedavisinde kullanılabilecek alternatifler arasında yer alabilir.
-
Davranışsal Tedavi: Liken simpleks kronikuslu olgularda davranışsal tedavi yaklaşımları da denenmiş ve olumlu sonuçlar alınmıştır.
Hasta Eğitimi
Hastanın, kaşınan alan veya alanları mümkün olduğunca kaşımamaya gayret göstermesini vurgulamak önemlidir.
Prurigo Nodülaris
Klinik olarak nörodermatitise benzer, kronik yoğun kaşıntı vardır ancak deride likenifikasyon ve nodüller gözlenmektedir. Etiyolojisi tam olarak bilinmemektedir. Erken başlangıçlı atopik grupta ortalama yaş iken, geç başlangıçlı nonatopik grupta ise ortalama yaş 'dir ve daha çok alışkanlıklara yanıt olarak gelişmektedir.
Bu hastaların 'sinde atopi bulunmaktadır.
Kadınlarda daha sık görülür.
Karaciğer hastalığı, böbrek yetmezliği-üremi, HIV, gluten enteropatisi, gebelik, fotodermatit, böcek ısırıkları gibi çeşitli durumlara ikincil gelişebileceği için dikkatli olunmalıdır.
Kaşıntı genellikle kronik ve aralıklı olup, nodüler lezyon sayısı birkaç taneden yüzlercesine ulaşabilir. Kaşıntı bu nodüler lezyonların üzerindedir. Lezyonların boyutları birkaç milimetre olan papüllerden 'ye kadar ulaşabilen nodüllere kadar değişebilmektedir. Sıklıkla vücutta simetrik tutulum gözlenmektedir. Lezyonlar üzerinde ve çevresinde pigmentasyon değişiklikleri sıktır.
Kol ve bacakların dış yüzlerinde daha sık görülür. Gövde, yüz, avuç içinde de görülebilir.
Tırnakların kısa kesilmesi, geceleri eldiven giyilmesi ve lezyonların oklüzyonu, ekskoriasyonları azaltmak için alınabilecek önlemlerdir.

Psikojenik Purpura Sendromları
Psikojen Purpura (Otoeritrosit Sensitizasyon Sendromu: Gardner-Diamond Sendromu)
Genellikle genç kadınlarda görülür. Emosyonel stresler ile tetiklenen ağrılı spontan ekimozlarla (morluklarla) karakterizedir.
Etyopatogenezi tam olarak bilinmemektedir. Günümüzde en çok psikosomatik köken kabul edilir. Emosyonel bozukluklar ile plazma fibrinolitik aktivitesi hızla artar ve plazminojen aktivatörlerinin salınımını sağlayarak hiperfibrinolizise ve lokal hemorajiye sebep olur.
Ekimozlar genellikle psikolojik travma, yaralanma veya cerrahi girişimlerden sonra kendiliğinden ortaya çıkar. Tekrarlayıcı olan lezyonlar genellikle iki haftada kendiliğinden iyileşir.
Hastaların çoğunda deri lezyonlarıyla psikiyatrik problemlerin korelasyonu saptanmıştır. Hastalar depresyon, anksiyete, agresyon, suçluluk duygusu, seksüel uyumsuzluk, düşmanlık hissi, mazoşizm, obsesif davranış ve histerik kişilik içeren tipik emosyonel bozukluk belirtileri gösterirler.

Ekimozlar sıklıkla kol ve bacaklarda çıkarken belli bir sırayı şikâyetleri takiben gelişmektedir. Sızlama, yanma, batma hissini iki-altı saat, bazen de saat sonra eritem (kızarıklık), ödem (şişlik), sıcaklık ve ağrı izler. Bu inflamatuar dönem saat kadar devam edebilir ve sonraki günlerde şişlik azalırken, eritemli alan ve ısı artışı genişleyerek ekimoza dönüşür.
Bulantı, kusma, diyare, karın ağrısı, ateş, baş ağrısı, diplopi (çift görme), parestezi (uyuşma), iştahsızlık, halsizlik, uykusuzluk, miyalji (kas ağrısı) ve artralji (eklem ağrısı) gibi somatik (bedensel) semptomlar eşlik edebilir.
Tanı ve Tedavi
Hastadan alınan venöz kanın deri içerisine (intradermal) enjeksiyonu ile yapılan intradermal deri testi tanı koymada yararlıdır. Ancak bu sendromda ileri sürüldüğü gibi alerjik mekanizma immünfloresan çalışmalarda doğrulanmadığı için bu test de tartışmalıdır.
Bu sendromun tedavisi genellikle çok başarılı olmamaktadır. Tedavide en iyi yanıtın psikoterapi ve psikotropik ilaçlarla alındığı gözlenmiştir.
Stigmatizasyon
Damga (stigma), her ne kadar sözcük olarak “yara, iz, işaret” anlamına gelse de, bir kişi ya da grup için utanılması gereken bir durumun varlığı ya da normal dışı, kabul edilemezliğin belirtisi olarak değerlendirilmektedir.
Bazı deri hastalıkları ya da genetik geçişli cilt problemleri, vücutta ve deride belirgin deformasyonlara neden olmaktadır. Bu hastalar içinde bulundukları aile, arkadaş, okul ve iş sosyal çevrelerinde, kısaca toplumdan uzaklaştırılır, yalıtılır, yok edilmek için çaba gösterilir ya da yok olması için kendi hâline bırakılır. Bu duruma stigmatizasyon adı verilir.
Toplumun bu olumsuz reaksiyonunda, derinliklerimizde yatan güçsüzlük ve bilgisizliğin getirdiği korku yatar

Yeme Bozuklukları
Yeme bozuklukları, psikodermatozlar içerisinde düşünülmemekle birlikte birlikte görülebilmesi açısından burada yer verilmiştir. Yeme bozuklukları, başlıca anoreksiya nervoza, bulimiya nervoza ve sınıflandırılmamış yeme bozuklukları olmak üzere üçe ayrılır.
Demografi ve Klinik İlişkiler
-
Yaş ve Cinsiyet: On beş ve yaş arası genç kadınlar arasında sıktır ve insidansı giderek artmaktadır. Kadın/erkek oranı 'dir.
-
Anoreksiya Nervoza: İnsidansı 'in üzerindedir ve daha erken yaşlarda, özellikle adölesan dönemde başlar.
-
Bulimiya Nervoza: İnsidansı ise 'in üzerindedir ve 'li yaşlarda zirve yapar.
-
Psikokütan Hastalıklarla İlişki: Yeme bozuklukları ile beden dismorfik bozukluğu (), nörotik ekskoriasyon, trikotillomani, onikofaji ve dermatitis artefakta gibi psikokütan hastalıklar arasında ilişki bildirilmiştir.
Metabolik Etkiler ve Deri Belirtileri
Yeme bozukluklarının metabolik etkileri bütün vücut sistemlerinde görülür. Deri belirtileri erken dönemde oluşabilir ve deneyimli bir doktor, özellikle anoreksiya nervozada ciddi tıbbi komplikasyonlar gelişmeden önce hastalığı tespit edebilir.
Sık görülen deri belirtileri şunlardır:
-
Kserozis (deri kuruluğu),
-
Lanugo benzeri vücut kıllanması,
-
Telojen effluvium (yaygın saç dökülmesi),
-
Karotenoderma (cilt sararması),
-
Akne,
-
Hiperpigmentasyon,
-
Seboreik dermatit,
-
Akrosiyanoz (el ve ayaklarda morarma),
-
Perniyöz anemi,
-
Livedo retikülaris,
-
İnterdijital intertrigo (parmak araları pişiği),
-
Paronişi (tırnak çevresi iltihabı),
-
Jeneralize pruritus (yaygın kaşıntı),
-
Yara iyileşmesinin oldukça yavaş olması,
-
Prurigo pigmentoza,
-
Ödem,
-
Akral soğukluk (el ve ayaklarda soğukluk),
-
Pellagra ve
-
Akrodermatitis enteropatika olarak belirlenmiştir.
Dermatolojik Problemlerin Asıl Neden Olduğu Psikiyatrik Hastalıklar
Bu grupta temelde deri hastalıkları vardır ancak bu hastalıklar psikosomatik etmenlerden çok etkilenmektedir. Hastalığın ortaya çıkışı fizyolojik olmasına rağmen psikolojik etmenler ve stres dermatolojik belirtileri alevlendirmektedir. Hastalığın psikososyal etkisi de stresin artmasına yol açmaktadır.
Ruhsal Etkilenmeyi Belirleyen Faktörler
Deri hastalıklarında ortaya çıkan şekil bozukluğu, ruhsal etkilenmeyi oluşturan en önemli değişkendir. Bu etkinin büyüklüğü, kişinin kendilik algısı ve diğerleriyle ilişkisi ile yakından ilgilidir. Hastanın yaşı, lezyonların yerleşimi ve doğası diğer önemli değişkenlerdir.
Lezyonun boyutu, ortaya çıkan ruhsal tepkiyi etkiler ve bu da altta yatan psikopatolojinin büyüklüğü ile ilgilidir.
Psikososyal Sonuçlar
Deri hastalıkları, yaşamı tehdit etmemekle beraber yaşam kalitesini bozmakta ve hastaların çoğunda psikolojik ve sosyolojik yıkım görülmektedir. Sosyal ortamlarda yalıtmaya uğrayan birçok hasta bu duruma uyum göstermekte ancak bazılarında ciddi uyum güçlükleri olabilmekte ve sıklıkla depresyon, anksiyete, sosyal fobi gibi ruhsal hastalıklar ortaya çıkmaktadır.
Tedavi Yaklaşımı
Temel nedenin fizyolojik ve temel tedavi yaklaşımının dermatolojik olmasına rağmen psikiyatrik yaklaşımın eklenmesi, hastanın tedaviye uyumunu artırmakta ve yaşam standardını yükseltmektedir.
Dermatolojik tedaviye yanıt veren hastalarda uygulanmasa bile; dermatolojik yanıt alınamayan hastalarda psikiyatrik değerlendirme ve stres yaratan durumların araştırılması özellikle önem taşımaktadır.
Dermatolojik ve Psikiyatrik Hastalıkların Birlikte Oldukları Hastalıklar
Bu, tedavisi en zor hasta grubudur. Hastalığın ortaya çıkışı yine çok etmenlidir. Bir yandan stres yaratan durumlar, diğer yandan karmaşık fizyolojik ve psikolojik savunma mekanizmaları dikkati çeker.
Dermatozların, duygusal durumla ilişkisi en az anlaşılan grubudur. Bu hastalarda bir yandan organik nedenleri araştırırken diğer yandan psikolojik nedenlere de dikkat etmek gerekir. Hastalıkları ortaya çıkaran karmaşık mekanizmalarla ilgili çeşitli kuramlar öne sürülmektedir.
Liken planus, atopik dermatit, psoriazis, süregen idiyopatik ürtiker ve alopesi areata gibi hastalıkların birçoğunda psikonöroimmünolojik faktörler rol oynamaktadır. P maddesi (substance P) ve vazoaktif intestinal peptit gibi nöropeptitler, psöriazis ve atopik dermatit gibi bazı hastalıkların patofizyolojisinde rol almaktadır. Bu nöropeptitlerin nöroregülasyon yapıcı etkisi, majör depresyon gibi psikopatolojilerden ve psikolojik stresten etkilenmektedir. Bu konuda ileri araştırmalar yapmaya gerek vardır. Bu grupta yer alan hastalıklardan bazıları şöyle sıralanabilir:
Atopik Dermatit
Atopik dermatit başlangıcından önce stresli yaşam olayı görülme oranı 'tir. Hastalığın şiddetinin artmasında hastalığa bağlı ya da ailevî nedenlerle ortaya çıkan stres önemli rol oynamaktadır. Bu hastalarda aile problemlerini değerlendirmeden önce majör depresyon dışlanmalıdır.
Yetişkin hastalarda depresyon, hipokondriyak semptomlar, sürekli kaygı ve öfke kontrol güçlüğü kontrollere göre anlamlı derecede yüksektir. Kaşıntı şiddeti depresyon şiddeti ile uyumluyken, psikopatolojinin şiddeti ile atopik dermatitin şiddeti uyumlu bulunmamıştır. Tedaviye dirençli süregen ekzemada işlevsel olmayan aile dinamiklerine ve sorunlu ana baba/çocuk ilişkisine dikkat çekilmektedir.
Bazı araştırmalarda çocukluk atopik dermatitinde reddeden anne figürü ve yeterli olmayan dokunma uyaranının sorumlu olduğu belirtilmesine rağmen, yakın zamanda yapılan diğer araştırmalarda erken çocukluktaki ağır atopik ekzema ile güvenli olmayan anne-çocuk bağlanmasının ilişkisi olmadığı belirtilmektedir.
Psoriazis (Sedef Hastalığı)
Yetişkin psoriazis hastalarında hastalığın başlangıcı ya da alevlenmesinde psikososyal etmenlerin etkisi oranındayken, çocuk psoriazis hastalarında bu oran 'dır. Psoriazisin başlangıcı ve alevlenmesi ile stres etkenleri arasında doğrudan bir bağ kurulamamıştır. Bunun nedeni, kişilerin stresle başa çıkma mekanizmalarının ve yaşanan olaydan çok, kişide yarattığı etkinin farklı olması sayılabilir. Buna karşın hastalığın başlangıcı ya da alevlenmesinde stresin oluşturduğu etkinin ürtiker, akne, alopesi ve atopik olmayan ekzemaya göre daha fazla olduğu belirtilmiştir.
Psikolojik stres, psoriazis hastalarının tedaviye yanıt vermelerini önemli ölçüde etkilemektedir. Depresyon, anksiyete, obsesif kompülsif bozukluklar ve alkol bağımlılığı gibi çeşitli ruhsal hastalıklar psoriasis hastalarında sıktır.
Psoriazisin duygulanım bozuklukları ve tedavileri ile ilişkisi çok yönlüdür. Psoriazis, normalde kaşıntılı bir hastalık değildir ancak depresyon şiddeti arttıkça kaşıntı şiddeti de artmakta, intihar riski yükselmekte ve antidepresan tedavi ile kaşıntı ve uykusuzluk yakınmaları ortadan kalkmaktadır.
Psoriaziste alkol kullanımı tedaviye yanıtı azaltmakta, kaşıntı ve uyku bozukluğu ortaya çıkmaktadır.
Valproik asit, karbamazepin, fenotiyazin grubu antipsikotikler ve bazı antidepresanların ışık duyarlılığına yol açarak, hastalığın tedavisinde kullanılan ve ile etkileşebildiği unutulmamalıdır. Yine lityumun psoriazisi ortaya çıkarıcı ya da şiddetlendirici etkisi vardır ve psoriasisin kontrol altına alınamadığı olgularda lityum tedavisi kesilmelidir.
Ürtiker (Kurdeşen) ve Anjioödem
Ürtiker ve anjioödem hastalarının 'unda neden bulunamazken, hastalığın ortaya çıkışında oranında psikolojik etmenlerin doğrudan rolü olduğu ve oranında da kolaylaştırıcı rol oynadığı bildirilmektedir. Ağır emosyonel stres nedeni ne olursa olsun ürtikeri alevlendirmekte, deprem gibi yıkıcı olaylar ise hastalığı başlatabilmektedir.
Ürtiker olgularının 'inde stresli yaşam olayları ile hastalık başlamakta, bu oran kolinerjik ürtikerde , dermografizmde ise 'ye ulaşmaktadır. Bu hastalarda depresyonun da sık görüldüğü ve depresyon şiddeti arttıkça ürtiker plaklarının daha fazla kaşındığı belirtilmiştir.
Kişilik özelliği ile hastalık eşleştirildiğinde bu hastaların öfke ve düşmanlıklarını çok dile getiremedikleri ve diğer insanlardan onay alma ihtiyaçlarının fazla olduğu belirtilmiştir. Kronik ürtiker hastalarında bekâr, kadın, bedensel hastalığı olmayan ve ilaç kullanmayan olgularda ve ailesinde psikiyatrik hastalık olanlarda belirli kişilik bozukluklarının anlamlı oranda yüksek olduğu belirtilmiştir.
Alopesi Areata (Saç Kıran)
Alopesi areatanın ortaya çıkışında psikososyal nedenlerin etkisi çocuklarda , yetişkinlerde ise oranında olmakla beraber, alopesinin şiddeti ile hastanın ruhsal durumu ve duygusal stresin şiddeti arasında doğrudan ilişki bulunamamıştır. Bazı araştırmalarda son bir yıl içinde yaşanan önemli olaylar açısından alopesi ve kontrol grubu arasında bir fark olmadığı gösterilmiştir.
Psikolojik stresin en önemli kaynağı kozmetik yönle ilgilidir. Bu grup hastalarda başta anksiyete ve depresyon olmak üzere çeşitli psikiyatrik rahatsızlıkların görülme oranı ile arasında değişmekte ve bu psikolojik problemler saçlar çıktıktan sonra da yıllarca sürebilmektedir. Psikozu da içeren ağır psikiyatrik hastalıklar, hastaların 'inde görülebilmektedir.
Bu hastaların bağlanma ilişkilerinde kaçınma yaşadığı, daha fazla aleksitimi gösterdikleri ve sosyal desteklerinin daha az olduğu belirtilmektedir.
Vitiligo
Vitiligoda stresin rolü ile ilgili farklı görüşler vardır. Tıpkı alopesi areatada olduğu gibi vitiligoda da stresin hastalığı belirleyici bir rolü olmadığını gösteren çalışmalar bulunurken, az sayıdaki çalışmada vitiligolu hastaların kontrollere göre çok daha fazla sayıda stresli yaşam olayını deneyimledikleri gösterilmiş ve psikolojik stresin başlatıcı etkisi vurgulanmıştır.
Stresin vitiligoyu başlatması birkaç mekanizma üzerinden işleyebilir: 1- İmmün işlevlerde değişme, 2- -endorfin, -MSH ve metenkefalin gibi opioid peptidlerin üretiminde artma, 3- Kateşolaminlerin sentezinde artma, 4- Diğer hormon yollarının etkilenmesi.
Hastalığın oluşması (nöropeptit) kaynaklı stres, genetik yatkınlık ve karakteristik kişilik yapısı üzerine oturtulmaktadır. Ayrıca hastalığın yol açtığı görüntü anksiyete, özgüven duyusu kaybı ve psikiyatrik morbidite artışına yol açmaktadır.
Stresin vitiligoyu nöropeptit mekanizmaları üzerinden tetiklediği netlik kazanırsa sorumlu 'leri antagonize eden ilaçların kullanımı gündeme gelebilir. Örneğin -endorfinlerin kişilik bozuklukları ve kendini yaralama davranışları ile ilgili bozukluklarda artmış olduğu bilinmektedir ve -endorfin antagonistleri zaten kullanılmaktadır.
Akne Vulgaris
Emosyonel stresin, kızgınlık, anksiyete gibi duyguların olumsuz etkisi akneli hastalarda gözlenebilir ataklara ya da alevlentmelere yol açabilir. Emosyonel stres ile aknenin alevlenmesinin altında yatan mekanizma tam olarak bilinmese de bununla ilgili birçok hipotez ileri sürülmüştür.
Kuramsal olarak, psikolojik stresle birlikte salgılanan glukokortikoidler ve adrenal androjenler, patogenetik zeminde hipotalamik-pitüiter-adrenal aks yoluyla aknenin patogenetik sürecine katkıda bulunmaktadır. Bu yolla sebum, substance P gibi nöroaktif nöropeptitler ve humoral yangısal mediyatörler de artarak aknedeki foliküler keratinizasyon ve enflamasyon şeklindeki anahtar patolojiyi desteklemektedir.
Periferik sinirlerden salgılanan 'nin sebase glandların proliferasyonunu stimüle ettiği ve sebase hücrelerde lipit sentezini arttırdığı son zamanlarda gösterilmiştir. dışında -endorfin, 'nin ve opioidlerden 'nın sebositlerdeki yangısal sitokinleri, hücre çoğalmasını, farklılaşmasını, lipogenez ve androjen metabolizmasını düzenlediği ileri sürülmüştür.
Herpes ve Siğil
Yineleyen herpes simpleks virüs () enfeksiyonları, herpes zoster ve human papilloma virüsü () enfeksiyonlarında emosyonel stresin başlatıcı ve tetikleyici rolü üzerindeki veriler giderek artmaktadır.
Bir çalışmada deneysel oluşturulmuş stres, herpes simpleks reaktivasyonuna yol açarken, başka bir çalışmada da helper hücrelerinin stres artışıyla azaldığı ve nükslerin ortaya çıktığı gösterilmiştir. Ayrıca stres nedeniyle serbestleşen immünomodülan sinyal moleküllerinin (kateşolamin, sitokin, glukokortikoid) hücresel immün yanıtı bozarak virüslerin aktivasyonuna katkıda bulunduğu bilinmektedir.
Bununla birlikte bazı çalışmalar bu sonuçları desteklememektedir. Bir çalışmada nükslerde hasta kişiliğinin ve stresle başa çıkma mekanizmalarının stresin kendisinden daha önemli olduğu bildirilmiştir. Günlük stresin genital herpes nükslerinde etkisinin olmadığı, gözde yerleşen ataklarının da stresle ilişkili olmadığı gösterilmiştir.
Telojen Efluvium ve Androgenetik Alopesi
Stresin saç dökülmesine olan etkileri uzun süre tartışılmıştır. Akut ya da kronik emosyonel stresin tetikleyici etkilerine değişik araştırıcılar tarafından dikkat çekilmiştir. Her ne kadar klinik ve epidemiyolojik çalışmalar emosyonel stresle saç büyüme değişiklikleri arasında kesin bir nedensel bağ kurmakta başarısız olduysa da deneysel hayvan çalışmalarında stresin farelerde saç büyümesi üzerinde önemli ve çoklu etkileri olduğu bulunmuştur.
Stres; farelerde kıl folikülündeki keratinosit proliferasyonunu engellemekte, erken apopitozla saç folikülünü katajen evreye sokmakta ve mast hücresi aracılıklı nörojenik yangıyı tetiklemektedir. Son bir çalışmada foliküldeki yangısal süreçteki anahtar rolün 'ye bağlı olduğu ortaya çıkarılmıştır.
Diğer taraftan her iki olayda da görüntünün yarattığı utanç, kızgınlık, acı, depresyon gibi olumsuz duygular nedeniyle kişilerin yaşam kalitesinde belirgin düşüş vardır. Stres hem bir başlatıcı hem de olayın devamında gelişen bir olumsuz etmendir ve kısır döngü yaratarak saç kaybını arttırıcı rol oynamaktadır.
Liken Planus
Hastalığın stresle olan ilişkisi uzun yıllardan beri bilinmektedir. Psikolojik faktörlerle adrenerjik sistem aktivasyonu arasında ilişki olduğu gösterilmiştir.
Rozasea (Roza) ve Yüzde Kızarıklıklar
Aşırı Terleme (Hiperhidrozis)
Psikodermatozlarda Tedavi
Psikokütan hastalıklar, tanınması kolay ancak tedavi edilmesi oldukça güç, sabır, zaman ve tecrübe gerektiren durumlar olup, hem tanı hem de tedavi aşamalarında, teorik bilgilerin çok ötesinde bir çaba gerektirmektedir.
Hekim Yaklaşımı ve İletişim
Hekimin muayene sırasında hasta ile yüksek bir empati kurması gerekmektedir. Hasta ile rahat konuşulmalı, sabır gösterilmelidir. Muayene sırasında deri hastalığı olan kişi ile tensel temasın kurulması, hastanın dışlanmışlık duygusunu ve stigmatizasyonunu azaltmaktadır.
Hastadan, hatta yakınlarından ayrıntılı bir anamnez alınması, kişisel ve sosyal durum hakkında bilgi alınması önemlidir.
Psikiyatrik Yönlendirme ve Koordinasyon
Psikiyatrik desteğe ihtiyacı olup olmadığının belirlenmesi ve bu yönde psikiyatriste yönlendirme olmazsa olmazımız olmalıdır. Bu süreçte hastaya dermatolojik tedavi süreçlerinin de devam edeceği konusunda bilgi verilmelidir.
Bu hasta grubunun psikiyatriye başvurmaya pek sıcak bakmamaları sebebiyle, belki de bu yönlendirme öncesi hastanın durumu hakkında bir psikiyatristle ön bilgi alışverişinin yapılması anlamlıdır.




