- Gösterim: 44977
"Frengi (Sifiliz), Treponema pallidum'un neden olduğu, çoğunlukla cinsel temas yoluyla bulaşan bir enfeksiyondur ve çeşitli organları etkileyerek deri, mukoza zarları ve sistemik lezyonlara neden olur. Çok iyi bilinen ve tedavi edilebilir bir hastalık olmasına rağmen, görülme sıklığının artışları devam ettiği için hâlâ büyük bir zorluk oluşturmaktadır. Klinik bulguların tanınması ve tamamlayıcı tanısal doğrulama testlerinin yapılması hastalığın erken tanısı açısından önemlidir. Ancak, diğer hastalıklara benzeyen klinik bulguların çeşitliliği göz önüne alındığında, cilt lezyonlarının tanınması her zaman kolay değildir.
İlk tanımlandığı günden bu yana frengi, damgalayıcı, toplumsal dışlanmaya maruz kalınan bir hastalık olarak kabul edilmiştir. Hastalığın görüldüğü her ülke, hastalığın yayılmasından komşu ülkeler sorumlu tutulmuştur. Bu nedenle hastalığın Fransız veya Galya hastalığı, Napoli hastalığı, Polonya hastalığı ve Türk hastalığı olarak tanımlandığını görmekteyiz. 16. yüzyılda Fransız hekim Jean Fernelius, "lues venera" (zührevi veba) terimini kullanmıştır. "Frengi" terimi ise ilk olarak 1530 yılında İtalyan şair ve hekim Girolamo Fracastoro tarafından "Syphilis, sive Morbus Gallicus" adlı eserinde geçmektedir. Bu eserde yazar, kuraklıktan sürüsü telef olan ve bunda tanrı Apollon'u sorumlu tutan Syphilus adlı bir çoban karakterini tanıtır. Apollon çobanı cezalandırır, onu bulaşıcı, acı verici ve çirkinleştirici bir hastalıkla, Syphilus hastalığıyla lanetler.
Treponema pallidum spiroketinin insana bulaşması ile ortaya çıkan bulaşıcı bir enfeksiyondur (Frengi/Sifiliz). Enfekte anneden gebelik sırasında kan yolu ile bebeğe geçebileceği gibi, annenin doğum kanalındaki hastalığı ile doğum sırasında da bebeğe bulaşabilmektedir. Kan transferi ile de bulaşabilmekle beraber, asıl bulaşma yolu sıklıkla cinsel temasla veya yara yerinden (bütünlüğü bozulmuş deriden) bulaşmaktadır. Sifiliz, ülkemizde halk arasında “frenklerin hastalığı” anlamında “Frengi” ismiyle de anılmaktadır. Tıbbi kayıtlarda ilk kez 15. yüzyılda hastalığın tanımlandığını görmekteyiz. Sifiliz, zaman zaman Avrupa’da ve Anadolu’da salgınlar yapmıştır.
İlk belirtilerini deri ve mukozalarda yara, döküntü ve kızarıklık şeklinde gösterir. Bu aşamada tanı konulup yeterli tedavisi yapılmazsa, vücutta kan yoluyla dağıldığından kalp-damar ve santral sinir sisteminde ölümcül komplikasyonlara yol açabilmektedir. Penisilin keşfinden önce, ilkel ve yetersiz tedaviler dışında; civa (topikal ve sistemik kullanımı), arsenik ve sıtma hastalığına yakalanma (yüksek ateşin sifilizi iyileştirdiği düşünülmüş) yöntemleri sık kullanılmıştır.
Sifiliz, çoğunlukla 15-25 yaş arası ergenleri ve genç yetişkinleri etkilemekle birlikte, her yaş grubunda görülebilir. Hastalığın ırk, cinsiyet veya sosyoekonomik sınıfa bağlı bir yatkınlığı yoktur; çoğunlukla riskli cinsel davranışlarla ilişkilidir. Bağışıklık sağlamaz ve yeniden enfeksiyon ve süperenfeksiyon görülebilir. Tanı sonrası "Bildirilmesi Zorunlu Hastalıklar" grubundadır. Son 20 yılda, dünya çapında frengi vakalarında önemli bir artış olmuştur. Bu artış, cinsel davranışlardaki değişiklikler ve $\text{HIV}$ ile enfekte olma korkusunun azalması gibi çeşitli faktörlere bağlanabilir.
Treponema pallidum, uzun spiral şeklinde ve yavaş büyüyen bir bakteridir. Enfekte kişiden seksüel ilişki sonrası bulaşma riski %33 oranında gerçekleşmektedir. Treponema, cinsel aktivite sonucu oluşan deri veya mukozadaki küçük çatlaklardan vücuda girmektedir. Cilt ya da mukozaya bulaştıktan sonra hücrelerde lokal olarak çoğalır ve lenf damarlarını ve kan dolaşımını istila eder.
Bu istila süreci sırasında, plazma zarındaki proteinlerin düşük salınımı, yapılarında lipopolisakkaritlerin yokluğu ve bu nedenle makrofajları ve dendritik hücreleri aktive etmemesi nedeni ile konakçının doğuştan gelen ve adaptif bağışıklık sisteminden kaçabilmektedir. T. pallidum yerel olarak çoğalmakta ve yayılmakta; ancak sonunda konakçı tarafından patojen olarak tespit edilmektedir. Treponema, lenf düğümlerine göç eden ve B ve T lenfositlerine karşı treponemal antijenlere sahip dendritik hücreler tarafından yakalanır. Makrofajlar tarafından spiroketler yakalanarak parçalanması için antikorlar üretilir, lipopeptitler (kardiyolipinler) ve T hücrelerini aktive eden diğer PAMP'ler salınır ve IFN-gamma, tümör nekroz faktörü (TNF) ve IL-6 gibi sitokin üretimi başlar.

Frengi, hastalığın ilerleme zamanına (erken, enfeksiyondan bir yıla kadar ve geç, bir yıldan sonra) veya klinik evre aşamalarına (birincil, ikincil, latent ve üçüncül) göre çeşitli formlara sınıflandırılmaktadır. Klinik yönlerin karakterizasyonunu kolaylaştırmak için, Dünya Bulaşıcı Hastalıklar Komitesi (CDC), sifiliz hastalığını 2018 yılında yayınladığı bu makalede tanımlanan klinik evre aşamaları sınıflandırması tercih edilmektedir.
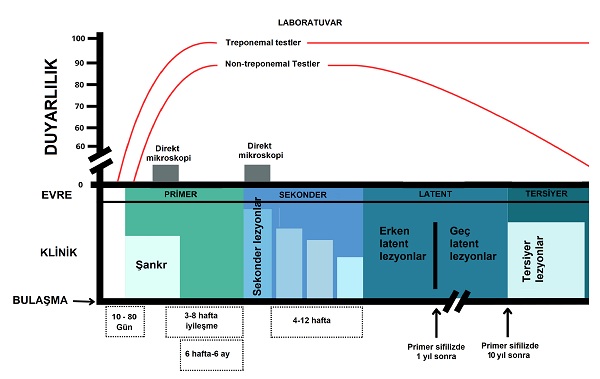
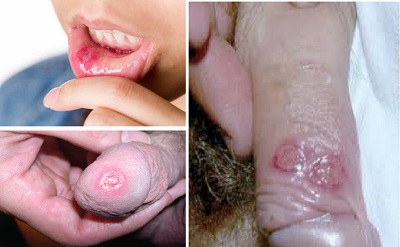
Primer-Birincil Sifiliz Evresi, Şankr Evresi
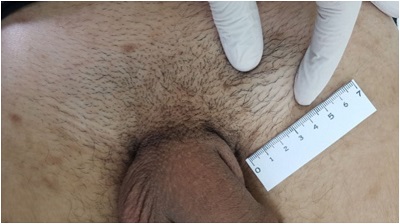
Bulaşmadan yaklaşık 3 hafta (3 ile 90 gün arası) sonra 0.5-3 cm çapında, ağrısız, ülserli (deri ve mukozal yapının erozyonu), kenarları hafif kabarık-düğme şeklinde kırmızı-pembe-grimsi bir kabarıklık gelişir. Lezyon makül olarak başlayarak papüle sonra nodüle dönüşür. Nodül üzerindeki örtü epitelini kaybederek erozyona ve en son ülser oluşturur. Şankrlar, çevredeki ödem ve lenfosit infiltrasyonu nedeniyle dokunulduğunda serttir(bu lezyona "sert şankr" adı verilir). Şankrın merkezi yüzeyi temiz, pürüzsüz ve mukoiddir ve hafif seröz eksüda üretir. Sınırı genellikle düz ve iyi sınırlıdır. Bu lezyon genellikle temas yeri olan genital bölgededir. Şankırlar bazen ağız ve diğer vücut bölgelerinde de olabilmektedir. Lezyonun ağrısız yapısı nedeniyle hasta tarafından sıklıkla geç fark edilebileceğini unutulmamalıdır. Şankr, sünnet derisi gibi deride yer aldığında, muayene sırasında, kitlesel olarak hareket eden bu infiltrat ve solid lezyon olarak kendisini gösterir(düğme işareti). Bölgesel ağrısız lenf bezleri büyümektedir. 3-6 hafta içinde tedavi edilmezse bile bu şankır kendiliğinden iyileşmekte. Kan tetkikleri 4. haftaya kadar temizdir. Ancak yaradan (şankr) alınan örneklerde Treponema pallidum gözlenebilir.
Şankr redux, tekrarlayan sifilizin nadir görülen bir türüdür. Bu formda, genellikle sert bir şankr olan primer sifiliz lezyonu, kişi yetersiz tedavi gördükten veya hastalık tedavisini tamamlamadıktan sonra orijinal enfeksiyon bölgesinde tekrar ortaya çıkar. Bu tekrarlama, Treponema pallidum bakterisinin vücutta kalması nedeniyle oluşur. Şankr redux, enfeksiyonun tamamen ortadan kaldırılmadığının ve sifilizin tamamen ortadan kaldırıldığından emin olmak için tedavinin yeniden değerlendirilmesi gerektiğinin bir işaretidir(Orijinal şankr bölgesinde sakızımsı bir lezyon gösteren terisyel sifilizin klinik bir belirtisi olan yalancı şankr redux ile karıştırılmamalıdır).
Bu aşamada görülen bölgesel ağrısız lenf bezleri büyümeleri(kasık lenfadenopatisi) lenfatik drenaj zincirini takip eder, tercihen tek taraflı ve iltihaplıdır, ancak iki taraflı da olabilir. Penis ve vajinal primer lezyonları kasık lenfadenopatisi gösterme eğiliminde iken anal lezyonlar, pelvik ve karın boşluğundaki lenfadenopati; oral ve labial lezyonlar, submandibular ve servikal lenfadenopati yapmaktadır.
Sekonder - İkincil Sifiliz Evresi
Tedavi edilmeyen hastalarda sipiroketlerin kan ve lenfitik yolu ile vücuda yayılmaya başladığı safha. Belirtiler ve semptomlar enfeksiyondan ortalama altı hafta ila altı ay sonra ortaya çıkar ve ortalama dört ila 12 hafta sürer. Nadiren, enfeksiyon sırasında primer belirtiler görülmeyebilir ve hastalığın ilk belirtileri ikincil evredeki lezyonlarla kendini gösterir. Bu durum, hastalık sırasında primer evrenin görülmediği için "dekapite sifiliz" veya enfeksiyonun anında ortaya çıktığını ifade eden Fransızca bir kelime olan "syphilis d'emblée" olarak bilinir. Bu durum, treponemanın test edilmemiş kan transfüzyonları veya iğne paylaşımı gibi doğrudan kan dolaşımına aşılanmasıyla ortaya çıkar.
Bu dönemde en sık görülen klinik bulgular: yaygın lenfadenopati, halsizlik, boğaz ağrısı, vücut ağrıları ve düşük ateş gibi sistemik belirti ve semptomlarla birlikte veya bunlar olmaksızın deri ve mukoda lezyonlardır.
Sekonder sifilizin deri ve mukoza lezyonlarına sifilid denir. Gövde kol ve bacaklarda, avuç içleri ve ayak tabanlarında ufak pembe bakır renkli kaşıntısız çok sayıda ufak kabarcıklar gelişmekte(sifilitik roseola). Bu evrede avuç içleri ve ayak tabanlarında simetrik papüler döküntüler genellikle çevre deride deri soyulmaları(deskuamatif) ile birliktedir ve bu "Biett collarette" olarak tanımlanır. Koyu tenlilerde eritemi algılamanın zorluğu nedeniyle roseola evresi fark edilmeyebilir. Lezyonların yaygınlığına rağmen, kaşıntı hastalığın karakteristik bir belirtisi değildir. Roseola evresinin gerilemesini artık hipokromik maküller (lökoderma) izleyebilir. Tipik olarak boyun ve omuzları etkilediği için "Venüs kolyesi" olarak bilinir ve yanlışlıkla vitiligo teşhisi konabilir. bazen güve yeniği gibi saç dökülmesi oluşmakta. Genital bölgede siğile benzer ya da kabarcık şeklinde lezyonlar fark edilmektedir. Önemli bir dönemdir çünkü bu lezyonlardan cinsel ilişki dışında yakın temasla hastalık kolay bulaşmaktadır.
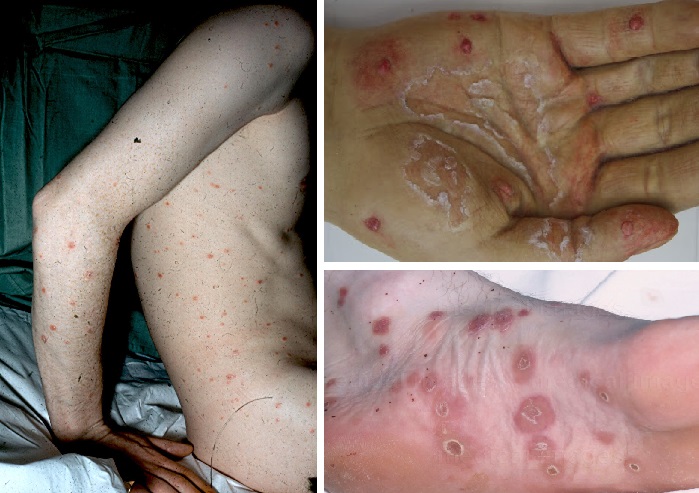
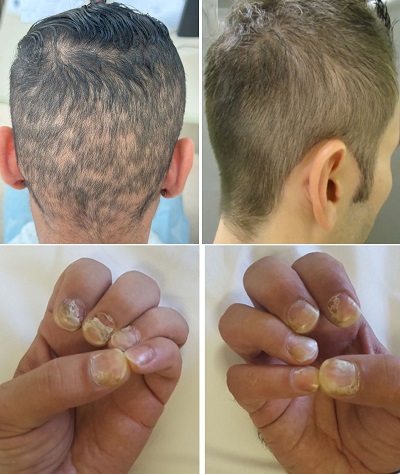
Deri lezyonlarının devam etmesiyle, etkilenen vücut bölgesinde, derinin segmentlerinde lokalize olarak gerileme meydana gelirken, elementer lezyonlar nodüllere ve plaklar hâline gelir. Genital alanda çıkan nodüler sifilidler "Condyloma lata" olarak tanımlanır. Ağız köşesine yerleşim gösteren muköz sifilidler şelitis ile karıştırılabilmektedir. Bu dönemde tırnaklarda çabuk kırılma, ikiye ayrılma, pitting, onkolizis, onikomadezis, enlemesine çizgilenme ve Beau'nuntanımladığı çizgiler görülebilmektedir. Çok nadiren vücutta "Lues maligna" olarak tanımlanan nodüloülseratif lezyonlar görülmekte (immun sistemi problemlerinde, diyabet, alkolizm, HIV gibi). Sekonder sifilizde % 10 oranlarında güve yeniği şeklinde saç dökülmesi görülmekte (alopecia sifilitika; tedavi sonrası 5-12 haftada saçlar tekrar uzamakta). Bu döneme ait tanımlanmış tüm lezyonlar yüksek oranda spiroket içermekte, yani bulaşıcıdırlar. Bu dönemde hastalarda ateş, baş ağrısı, ve lenfadenopati sıklıkla görülmektedir. Tedavi edilmese bile bu döküntüler 1-3 ayda kaybolmakta.
Mukozal lezyonlar sekonder sifilizin karakteristik özelliğidir ve hastaların %30 ila %40'ında görülür. Mukozal lezyonlar yamalar, eksüdatif, oval, iyi tanımlanmış, eritemli kenarlı erozyonlardır. Çoğunlukla dil ve dudaklarda görülür; bu lezyonlar da oldukça bulaşıcıdır.
İkincil evrede, saç dökülmesine sifilitik alopeside denir. Saç dökülmesi yamalı(güve yeniği) alopesi, yaygın alopesi ve karma alopesi olarak ortaya çıkmaktadır. .Yamalı alopesi en yaygın olanıdır ve saçlı deride inflamasyon olmaksızın çok sayıda skatrisyel olmayan alopesi yamasının varlığı ile karakterizedir. Sıklıkla saçlı deride yan ve arka tarafta(parieto-oksipital bölge) görülür, ancak sakal, kirpik, koltuk altı, pubis, gövde ve bacaklarda da görülebilir. Yaygın alopesi telogen effluvium benzeri saç dökülmesinden kaynaklanır.
Malign sifiliz veya nodüler ülseratif sifiliz, genellikle kafa derisi, yüz, gövde ve ekstremitelerde bulunan asimetrik ülserler veya lameller veya rupioid kabuklu yuvarlak nekrotik plakların varlığıyla karakterizedir. Ağız ülserleri sistemik belirti ve semptomlarla ortaya çıkabilir; genellikle ateş, baş ağrısı ve lenfadenopati görülür. HIV enfeksiyonu ve düşük CD4+ T lenfosit sayısı olan hastalarda, yetersiz beslenen hastalarda, daha önce sifiliz geçirmiş hastalarda, diyabetes mellitusta, tüberkülozda ve alkol bağımlılığında daha sık görülür.
Treponema pallidum enfeksiyonunun doğrudan neden olduğu cilt bulgularına ek olarak, sekonder sifiliz sırasında daha sık görülen, reaktif durumlar olarak kabul edilen bakteriye bağlı cilt reaksiyonları bildirilmiştir. Bu vakalar, klinik tablonun sifiliz için pozitif seroloji ve histopatolojide reaktif bir örüntü ile ilişkilendirilmesiyle ve immünohistokimya ile bakteriye dair bir kanıt bulunmamasıyla teşhis edilir. Cilt lezyonlarının alevlenmesinin tedavi başlangıcından sonra meydana geldiği Jarisch-Herxheimer hastalığının aksine, bu reaktif durumlar tedaviden önce ortaya çıkar ve tedaviden sonra düzelir.
Sekonder lezyonlar genellikle dört ila 12 hafta sonra kendiliğinden gerileme eğilimindedir. Çoğu lezyon iz bırakmaz, ancak en sık HIV serolojisi pozitif olan hastalarda bildirilen anetoderma oluşabilir.
Latent Sifiliz
Latent sifiliz, serolojik testler pozitif olmasına rağmen klinik enfeksiyon kanıtı (belirtisi) olmadığında ortaya çıkar. Kontaminasyondan sonraki bir yıla kadar olan süre erken latent sifiliz olarak sınıflandırılır ve bu tarihten itibaren geç latent sifiliz başlar. Sifilizin doğal seyrini izleyen çalışmalara göre, sekonder lezyonları gerileyen hastaların üçte biri klinik ve serolojik olarak iyileşmeye ulaşır. Üçte biri hiçbir semptom geliştirmez ancak treponemal olmayan serolojik testler pozitifliğini korur. Kalan üçte biri ise enfeksiyondan yıllar hatta on yıllar sonra hastalığın üçüncül sifilize ilerlediğini görür.
Primer-sekonder klinik belirtilerin olmadığı sifiliz evresi
Eskiden erken latent sifiliz evresi olarak tanımlanan hastalığın bulaşmasından sonraki 12 ay içerisinde primer ya da sekonder sifiliz klinik ve şikayetleri olmadan sadece serolojik testlerinin pozitif olduğu evre.Bu dönemde primer ve sekonder döneme ait klinik bulgular yok. Sadece hastanın laboratuvar testleri pozitif. 1 yıl içeriinde hastaların % 25 inde bu evrede sekonder evre belietileri ortaya çıkabilmekte. Bu dönem tanı konulması açısından en zor dönem.
Tersiyer-Late sifiliz evresi
Hastalığın bulaşmasından 12 aydan daha uzun süre sonra primer yada sekonder sifiliz klinik ve şikayetleri olmadan, serolojik testlerinin pozitif olduğu ve bu evreye özgü kinik bulguların olduğu sifiliz evresi tersiyer evre tanımlanmakta. Genellikle yıllar süren belirtisiz gizli bir dönem sonrası tedavi edilmemiş sifiliz hastalarının üçte birinde bu dönem klinik belirtiler gelişmekte. Klinik bulgular kalp-damar sisteminin etkilendiği "kardiyovasküler sifiliz," deri, mukoza, eklem ve kemiklerin etkilendiği geç dönem bening sifiliz belirtisi olan "gummatous sifiliz," ve sinir sisteminin etkilendiği "nörosfiliz" olarak tanımlanmakta. Deri belirtileri bu dönemde hastaların % 16'sında görülmektedir. Yüzde ve sırtta bazen kabuklanmalarla birlikte görülen yuvarlak şekilli ağrısız nodüller. Deri altında granulamatöz gom denen lezyonların oluşturduğu, yüzde, boyunda ve baldır bölgelerinde yaralar ve yara izlerinden oluşan bir görüntü vardır. Ancak asla tam olarak iyileşmezler. Kalp ve damar sistemi (aortitis, koroner damar hastalıkları gibi), iskelet sistemi (osteitis), sinir, ve göz sisteminde tutulum olabilir. hastaların herhangi bier nedenle antibiyotik kullanmış olmaları nedeni ile kardiyovasküler ve gummatous sifiliz fazal gözlenmezken nörosifiliz halen görülmekte.

Bu dönemde treponemal spiroketler kan yolu ile merkezi sinir sistemine, kulağa ve göze yayıldığında ortaya çıkan tablo nörosifiliz, otik sifiliz ve oküler sifiliz olarak tanımlanmakta. Hastalığın bu evresinin görülme sıklığı, başlangıç evrelerinin tedavisinde penisilin kullanılmasıyla önemli ölçüde azaldı. Bu dönem erkek, genç ve HIV pozitif kişilerde daha sık görülmektedir. Üçüncül sifiliz nadirdir ve mukokutanöz, kardiyak, oftalmolojik, nörolojik, iskeletsel veya gastrik değişikliklerle ortaya çıkabilir.
Nörosifiliz, Treponemal sistemik yayılımın merkezi sinir sistemde yol açtığı klinik tablodur. Treponema ile beyinde menenjlerin tutulumu enfeksiyondan 12 ila 18 ay sonra erken dönemde ortaya çıkar, ancak hastaların %70'inde tedavi olmaksızın kaybolur. Bu dönemde semptomatik veya asemptomatik nörosifiliz kliniği gelişir. Asemptomatik nörosifilizde, hastada klinik bulgular yoktur, ancak beyin omurilik sıvısı analizinde enfeksiyona ait bulgular (reaktif VDRL), yüksek protein veya lökosit sayısı vardır. Semptomatik nörosifilizde klinik tablo genellikle spesifik değildir ve hastalığın doğal seyri boyunca herhangi bir zamanda gelişebilir. HIV virüsü birlikteliğinde hastalarda genellikle daha şiddetli bir seyir görülürken, spesifik olmayan semptomlar gösterir. Nörosifilizin en sık görülen ilk belirtileri, baş ağrısı ve mide bulantısı gibi hafif menenjit belirtileridir. Kranial sinir felci, tek taraflı veya iki taraflı işitme kaybıyla birlikte, tinnitus ve nistagmus eşliğinde veya bunlar olmaksızın ortaya çıkabilir. Menenjit, ateş, menenjimus ve fotofobiye neden olabilir. Meningovasküler sifilizde arterit, beyin veya omurilikte enfarktüslere neden olur. Tedavi sonrası VDRL seviyeleri düşmeyen sifilitik hastalarda nörosifiliz düşünülmelidir. Antibiyotik döneminde nadir görülen geç semptomatik nörosifiliz, en sık genel pareziye (aynı zamanda delirme veya paralitik demansın genel parezisi olarak da adlandırılır) neden olur ve bu durum demans, nöbetler ve diğer psikiyatrik belirtilerle kendini gösterebilir. Ayrıca, şiddetli ağrı, idrar kaçırma ve erektil disfonksiyon, ataksi, Argyll-Robinson pupili (akomodasyon/odaklanmaya tepki verir, ancak ışığa tepki vermez), refleks kaybı ve titreşim duyusunda bozulma gibi belirtilerle ortaya çıkabilen Tabes dorsalis de görülebilir.
Oküler sifiliz(göz tutulumu), nörosifilizin bir türü olarak kabul edilir. Sifilitik menenjit vakalarının çoğunda oküler tutulum eşlik etse de, oküler sifilize her zaman sifilitik menenjit eşlik etmez. Bu nedenle, açıklanamayan oküler iltihaplanma vakalarında oküler sifilizden şüphelenilmelidir. Hastalık bulaşmadan altı hafta sonrasına kadar ortaya çıkabilir ve sistemik sifilizin tek başvuru özelliği olabilir. En sık görülen bulgular panüveit ve posterior üveittir, ancak oküler tutulum çeşitli şekillerde ortaya çıkabilir ve hem gözün ön segmentini (konjonktiva, kornea ve sklera) hem de arka segmenti (koroid ve retina) etkileyebilir. Bu bulgular, göz kapağı ve konjonktivada yer alan sert şankrlar dışında, birincil evrede nadiren görülür. Keratit, iris nodülleri, iridosiklit, episklerit ve sklerit sekonder sifilizin erken evrelerinde ortaya çıkabilirken, korioretinit ve vitritis sekonder evrede daha sonra ortaya çıkabilir. Ancak, sifilizin geç, latent ve üçüncü evrelerinde göz tutulumu daha da sık görülür.
Nörosifiliz, otik ve oküler sifiliz klinik belirtiler verebilir ya da vermeyebilir. Bu nedenle şüphenilen hastalarda nöroloji, kulak ve göz muayenesi son derece önemlidir.
Sifilizinin gebelik döneminde anneden bebeğe geçmesi ile "konjenital-yenidoğan sifiliz" tablosu yenidoğanda ilk 4-8 haftada ortaya çıkmakta. Yenidoğanda inatçı ve kronik rinitise, vezikül-bül ile seyreden yada maküller döküntüler ve lenfadenopatiler olmakta.
Deri bu dönemde en çok etkilenen organdır. Kutanöz tersiyer sifiliz; nodüler ve gummatöz olarak sınıflandırılır: nodüler form dermo-epidermal tutulum gösterirken, gummatöz form hipodermal tutulum gösterir.
-
Nodüler formdaki lezyonlar genellikle asimetrik, kronik görünümlü, ağrısız ve yavaş ilerleyen bir büyüme gösterir. Nodüller genellikle yüzde, interskapular bölgelerde ve ekstremitelerde yerleşir. Bu lezyonlar izole kalabilir, plak veya tümör oluşturmak üzere birleşebilir, yay biçiminde dağılabilir veya ülserleşebilir.
-
Gumatöz form, genellikle soliter olan sert ve ağrısız subkutan nodüller olarak görülür ve daha sonra ülserasyonlar geliştirir ve katı nekrotik materyali drene eder. Bunlar, doku ve kemiğin derinliklerine inebilen ve derin geri çekilmiş skarlarla iyileşen yıkıcı lezyonlardır.
Kardiyovasküler sistemin, özellikle de çıkan aortun sık tutulumu nedeniyle, yeterli kardiyak inceleme önerilir. Kardiyovasküler sifilizde kalp ve büyük çaplı damarlar etkilenmekte; aort anevrizmaları, aort kalp kapak yetersizlikleri, aortitis, miyokarditis, ve koroner damar hastalıkları gibi.
Sifilizin tanısı
Direkt mikroskopi
Primer ve sekonder sifiliz döneminde klinik belirtilerden (şankır, sifilid ...) alınan örnekte karanlık saha mikroskopisinde T. pallidum etkenleri görülebilir ya da örnekten PCR testi yapılarak tanı konulabilmektedir. Özellikle primer dönemde serum testleri henüz pozitif olmayabileceği için karanlık saha mikroskopisinde T. pallidum etkenlerinin görülmesi son derece önemlidir. Sekonder sifiliz döneminde ise buna ek olarak hasta serumunda treponemal ve nontreponemal testler yapılabilir.
Primer-sekonder klinik belirtilerin olmadığı sifiliz evresinde klinik belirtiler olmadığı için sadece reaktif treponemal ve nontreponemal testler yapılabilir.
Tersiyer dönemde sadece reaktif treponemal ve nontreponemal testler yapılabilir.
Ancak karanlık saha mikroskopisi ya da PCR testleri yerine sıklıkla doku örneklerinin gümüş boyama testleri (Warthin–Starry boyaması gibi) kullanılmakta.
Serolojik testler
Hasta serumunda treponamalara özgül-treponemal ve özgül olmayan-non treponemal antikorların saptanmasına dönük serolojik testler tanıda ve tedavinin takibinde kullanılmakta.
- Non‑treponemal Testler: Bu testler direkt treponemaya ait antijenleri değil, onun hücre zarına bağlanan insan kaynaklı kardiolipin, lesitin ve kolesterol gibi lipidleri ve bunlara karşı gelişen antikorları saptayan testlerdir. Bu testler RPR (rapid plasma reagin) ve VDRL (venereal disease research laboratory) ile hasta serumunda IgM ve IgG antikorları saptamakta, hatta titrelerini ölçerek hastalığın aktivite ve tedavi takibinde kullanılmaktadır. Bu antikorlar çok erken sifiliz kliniğinde negatif, primer sifilizde pozitif olmaya başlamakta, sekonder ve latent sifilizde en yüksek düzeylere ulaşmaktadır. Tedavi uygulandığında ya da kendiliğinden antikor seviyeleri azalmaktadır.
Sifiliz çok geç dönemlerinde, 40 yaşın üzerindeki sifiliz hastalarında nontreponemal test titreleri hastalığın çok erken verlerinde olduğu gibi çok düşük olabilir buna "serofast dönemi" denilmekte.
Bu testlerin yalancı pozitiflikleri vücut doku hasarının fazla olduğu enfeksiyon hastalıklarında (hepatitis gibi) ya da otoimmün hastalıklarda (RA, SLE) 40 yaşın üzerinde ileri yaşlarda görülebilmektedir. Dolşaımda ntikorların daha yoğun olduğu dönemlerde, gebelik, kronik enfeksiyonlar, ve IV ilaç kullanımında yine yalancı pozitiflikler görülebilmekte.
- Treponemal testler: T. pallidum kerndisinin antijenik yapısını ve buna karşı gelişen antikorların saptanmasına dönük testlerdir. FTA-ABS (fluorescent treponemal antibody adsorbed) ve "T. pallidum particle agglutination testleri" ilk kullanılanları. Günümüzde TPHA testleri daha fazla kullanılmakta.
Testlerin uygulanması sırasında bir algoritma uygulanmakta.

Treponemal ve nonterponemal testlerin yalancı pozitif çıktığı durumlar bulunmakta. Aşağıda tablo halindeki bu durumlar son derece önemlidir.

Sifilizin tedavisi
Sifiliz tedavisinde tüm safhalarda ilk seçenek ilacımız depo penisilin olarak tanımladığımız "Benzatin penisilin G." Bu ilacın kullanım dozları ve süresi hastalığın safhasına, sistemik tutulumuna, hastanın gebe olup olmamasına ve belki de en önemlisi penisilin alerjisi varlığına göre değişmektedir. Tedavi başlandıktan sonra hastanın klinik ve serolojik testler ile 36 aylık aralıklar ile kontrolü gerekmektedir. Tedavinin başlangıcında treponemal ve nontreponemal testlerin dilüsyonel çalışmaları yapılarak sonuçları alınmakta. Tedaviden sonraki 3-6 aylarda testler tekrarlanarak dilisyonlar karşılaştırılır. Bu dilüsyonal değerlendirme hastalığın tedavi takibini ve yeniden hastalık bulaşma gibi riskleri göstermektedir.
Gebelik sırasında anne ve bebek için sifilizde kullanılabilecek en güvenilir ilaç olarak "Benzatin penisilin G" ön plana çıkmakta. "Benzatin penisilin G" sıklıkla kas içerisine IM olarak uygulanmakta. Haftada tek doz şeklinde. Ancak bu uygulama şeklinde penisilinin merkezi sinir sistemine yeteri kadar ulaşamadığı gözlenmiştir. Bu nedenle nörosifilizde, otik ve oküler sifilizde kristalize penisilin G damar yolu ile IV uygulanmalıdır. Yada penisilin G + probenisid yine kas yolu ile IM 10-14 gün kullanılmalıdır."Benzatin penisilin G, 2.4 milyon ünit IM haftada tek doz şeklinde 1-3 hafta kullanımı önerilmekte. Penisilin allerjisi varsa tetrasiklin, doksisiklin, seftriakson, ya da eritromisin kullanılabilir. Tedaviden 2 hafta sonra klinik belirtilerde azalma gözlenmelidir.
Sifilili hastalarda (HIV negatif ise) tedavi sonrası 6, 12, ve 24 aylarda klinik ve laboratuvar kontrolleri önerilmekte. HIV pozitif sifilizli hastalarda ise 3, 6, 9, 12 ve 24 aylarda kontrol önerilmekte. Bu kontrollerde tedavi başlangıcına göre nonterponemal testlerde dilüsyonal değerler başlangıcına göre 4 kat veya daha fazla oranda azalmalıdır (örneğin, başlangıç dilüsyonu 1/64 ise kontrollerde bu değerler 1/16 dan daha düşük olmalıdır).
Sifiliz tedavisinde bazı özel reaksiyonlar gelişebilmektedir. Bunlar;
- Jarisch-Herxheimer reaksiyonu (JHR); bu tedaviye başladığı gün yüksek ateş, baş ağrısı, kas ağrısı geçirmesi ve sifilize ait deri döküntülerinin artışı şeklinde ortaya çıkmakta. Bu tedavi ile birlikte spiroketlerin aniden parçalanması ile ortaya çıkmaktadır. Nontreponemal test dilüsyonal sonuçları yüksek kişilerde daha fazla görülmektedir. 24 saat içerisinde kendiliğinden kaybolmakta.
Sifilizli hastanın cinsel partnerleri, yakın temasta olabileceği aile ve sosyal partnelerinin muayenesi ve laboratuvar testleri yapılmalıdır. Sifilizde hasta diğer genital yolla bulaşan hastalıklar yönünden değerlendirilmeli ve yakından izlenmelidir.

