- Gösterim: 41297
Kimyasal peeling uygulamaları sırasında ve sonrasında istenmeyen yan etkiler ve komplikasyonlar gelişebilmektedir. Bunlar;
Göz komplikasyonları
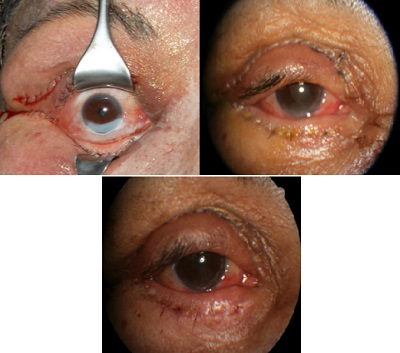
Kimyasal peeling ajanlarının uygulama sırasında yanlışlıkla göz ile temas etmesi, istenmeyen yan etkilere neden olmaktadır. Özellikle TCA ve fenol peelinglerde çok dikkatli olunmalıdır. Uygulama sırasında göz pedleri ile kapatılarak korunmalı, gözyaşı kontrol edilmeli, irigasyon solüsyonları hazır bulundurulmalıdır. Göz kimyasal peeling ajanı ile temas ettiğinde nötralize edici bir şey kullanılmadan steril serum fizyolojik ile göz 15-20 dakika yıkanmalı, irigasyon yapılmalıdır. TCA'da bu yeterli iken fenolde mineral yağlar ile irigasyon yapılmalıdır. Sonrasında hemen göz doktoru ile konsülte edilmelidir. Aşağıdaki resimde estetik cerrahi ile blefaroplasti ve göz çevresine TCA peeling uygulanan bir hastada yanlışlıkla TCA solüsyonunun göze kaçması ile kornea alt kısmında erozyon gelişmiştir. Hızla gözde irigasyon yapılmış ve göz doktorundan tedavi desteği alınmıştır. 2. fotoğraf ertesi gün, 3. fotoğraf ise 5. gününde korneada tam iyileşmeyi göstermektedir.
Yetersiz Klinik Sonuçlar
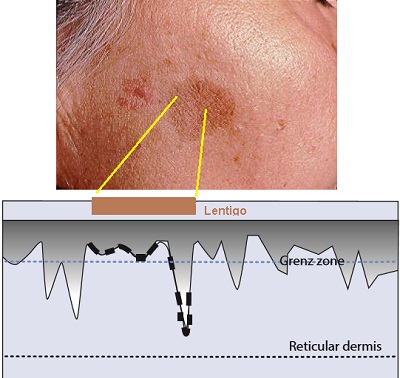
Bu uygulama öncesi hastada kimyasal peeling için doğru endikasyonun koyulamaması ile ilgilidir. Doğru endikasyonda derinin yapısal özellikleri ve problemleri çok iyi değerlendirilmelidir. Buna göre peeling ajanı seçilmelidir. Örneğin, lentigo gibi lekeleri düşünecek olursak; lentigo epidermal basal tabakada histolojik olarak yerleşen bir pigmentasyon problemidir. Ancak deride epidermis, dermal papillara ile dermisin derinlerine kadar ulaşmaktadır. Dolayısıyla, lentigo yerleşim seviyesi ile eğer yüzeysel dermal papilarda ise Grenz Zone seviyesinde peeling başarılı olurken, lentigo histolojik olarak derin papilada ise daha derin peelingler yapılmalıdır.
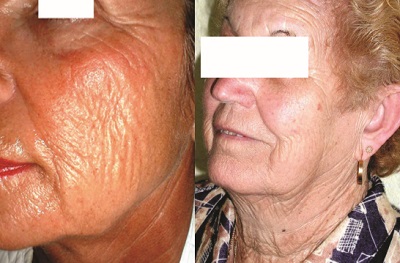
Deri çatlakları (Stretch mark) probleminde epidermal ve dermal atrofi vardır. Dolayısıyla, tedavi seçimi epidermal resurfacing ve derin dermal stimülasyon ile olmalıdır. Kimyasal peeling ajanı buna göre seçilmeli ya da kombine tedaviler seçilmelidir. Aşağıdaki hastalarda olduğu gibi aşırı deri sarkmaları (sagging) ya da yanaklarda rhombidal kırışıklıklarda fenol dışında TCA ve glikolik asit peelinglerinden sonuç beklemek ya da hastaya yanlış ifadede bulunmak yanlış olacaktır. Hatta sadece fenol peelingler yetersiz kalacaktır. Bu hastalarda estetik cerrahi uygulamalar ve fenol peeling kombine kullanılmalıdır.
Hastanın yaşına, cinsiyetine, deri kalınlığına, yağlı olup olmamasına bakılarak peeling ajanları seçilmelidir. Peeling öncesi derinin hazırlanması; temizleme, dezenfeksiyon ve degreasing son derece önemlidir. Peelingler ile diğer yöntemler kombine kullanılabilmektedir. Mikro ya da makro dermabrazyon, dolgular, yağ enjeksiyonları, PRP, cerrahiler, mezoterapi, mikroiğneleme ve lazerler gibi. Tedavi rejimlerinin doğru yapılması gerekmektedir. Tek ya da çoklu seanslar, lokal ya da genel uygulamalar, Touch-Up uygulamaları gibi. Peeling sonuçlarına göre genel ya da lokal touch-up yapılabilir. Bunlar sıklıkla 4-6 hafta ara ile uygulanmaktadır. Touch-up'ların amacı klinik cevabı lokal artırmak ve dermal stimülasyonu artırmaktır.
Peeling Sonrası Eritem-Kızarıklık
Peeling derinliğine bağlı olarak deride mutlaka peeling sonrası eritem gelişmektedir. Kimyasal peeling sonrası dermal damarların genişlemesi - vazodilatasyon ile eritemin gelişmesi beklenen bir süreçtir. Bu, sıklıkla ödem ile sonuçlanmaktadır. Derin peelinglerde koagülasyon kaynaklı ilk gözlem, eritem sonrası hızlı frosting ya da eritem olmaksızın frosting olmaktadır. Bu peeling amaçlı kullanılan asidin gücüne de bağlıdır.
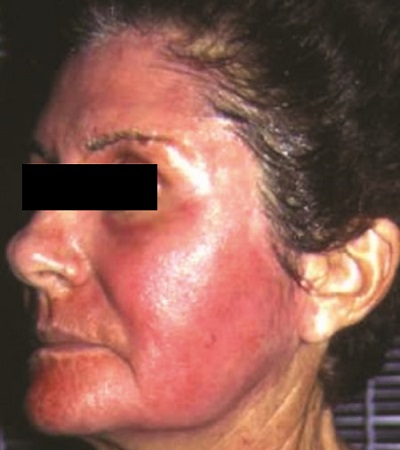
Ancak eritem, gelişebilecek peeling sonrası komplikasyonların işareti olabilir. Peeling öncesi hasta değerlendirmesinde, hastanın duyarlı bir cildi olup olmadığı değerlendirilmelidir. Özellikle peeling hazırlık aşamasında, derinin hazırlanmasında deri hemen kızarıyorsa dikkatli olunmalıdır. AHA'larda eritem, artık nötralizasyonun yapılmasının işareti olmalıdır. AHA öncesi derinin prepeeling hazırlık süreci, eritemin gelişim zamanını kısaltabilmektedir. AHA kullanırken, lokal hızlı eritem alanları iyi gözlemlenmelidir. Buralar, diğer alanlara göre daha hızlı penetrasyon alanlarıdır ve erken nötralize edilmelidir. TCA peelingde eritem gelişmektedir. Ancak lokal eritemde dikkatli olunmalıdır. Lokal eritem; TCA'nın yüksek konsantrasyonuna, homojen olmayan TCA solüsyonuna, çok katmanlı TCA kullanımına, agresif prepeeling deri hazırlığına, viral ya da bakteriyel enfeksiyona ve hastanın kaşıma ve oynamasına bağlı olabilir.
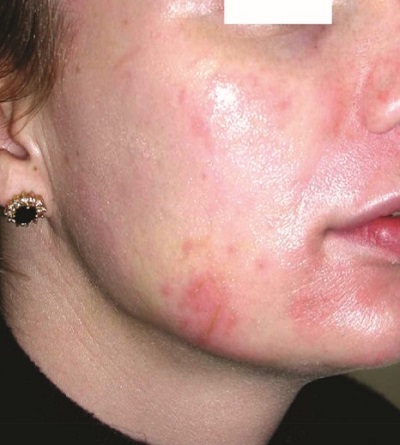
TCA peelingde uygulama alanında frosting gelişse bile bunun çevresinde eritem gözlenmektedir. Frosting solarken yerinde eritem gelişmektedir. Bu eritem 2 hafta hatta birkaç ay canlı kalabilmektedir. Uzun süren eritemin devam etmesi postinflamatuar hiperpigmentasyon- PIH habercisi olabilir.
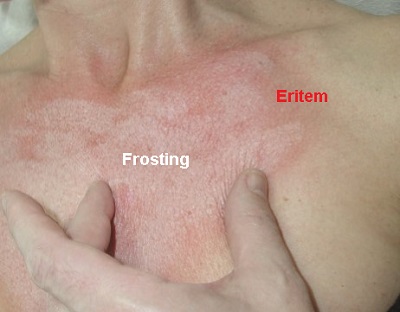
Fenolde peeling sonrası yoğun bir eritem olmaktadır. Fenol ilk uygulandığında frosting çevresinde, sonrasında frosting kaybolduğunda gözlenmektedir. 1-6 ay, hatta yıllar sürebilmektedir. Eritemde epidermisin azalması, epidermal pigmentasyonun azalması ve vasküler network artışı gibi nedenler rol oynamaktadır.
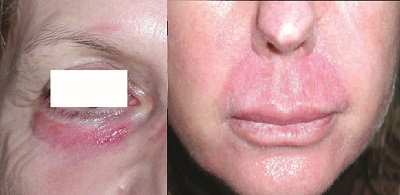
Eritemin tedavisinde sunblock, özellikle kapatıcı özellikte olanlar, en etkin yaklaşımdır. Vitamin A, C ve E ile lipoik asit içeren ürünler, antioksidanlar ile birlikte kullanılabilmektedir. Lokal kortikosteroid kremler, düşük potansiyel ve sürelerde erken kullanımı ile etkilidir. Günde 3-4 defa 2 hafta kullandırılabilir. Derin ve orta peeling sonrası, ilk hafta herhangi bir problem olmasa da kullanılmalıdır. Ancak gereksiz ve uzun kullanımı ile akne, bakteriyel, viral ve mantar enfeksiyon riski gelişmekte, hatta telenjektaziler oluşmaktadır.
Peelingler sonrası eritemin uzun sürmemesi için alınacak önlemler; aşırı ısı değişimlerinden uzak durulmalıdır. Alkol ve acılı yiyeceklerden uzak kalınmalıdır. Güneşten uzak kalınmalı ve güneşten koruyucu kullanılmalıdır. Peeling sonrası güneş duyarlılığı artıran (saç spreyleri, parfüm gibi) ya da tretinoin gibi ilaçlardan uzak durulmalıdır. İkincil enfeksiyonlara dikkat edilmelidir. Peeling sonrası, özellikle derinin soyulma döneminde, soyma ve kaşıma yapılmamalıdır. 1-2 hafta kortikosteroid kremler kullanılabilir. Oral antihistaminikler kullanılabilir. Sistemik kortikosteroid verilebilir. Uzamış eritemde Pulsed Dye Lazer (PDL) ve IPL sistemleri kullanılabilir.
Peeling sonrası istenmeyen kalıcı skar gelişimi
Skar gelişmi peeling derinliği ile ilişkilidir. Dermise inildikçe skar gelişme riski artmaktadır.İstenmeyen skar gelişimi atrofik, hipertrofik skarlar şeklindedir.
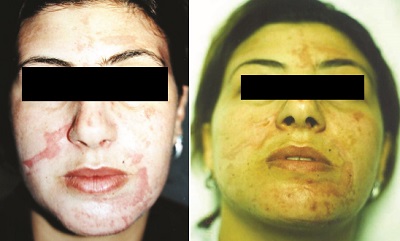
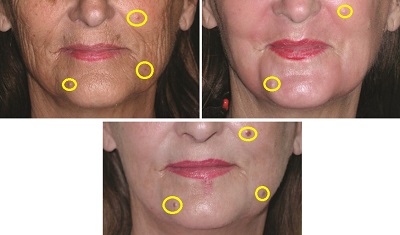
Yüzde skar gelişimi açısından problemli alanlar aşağıdaki resimde gösterilmektedir. Bu alanlarda peeling derinliği iyi kontrol edilmeli ve peeling sonrası özellikle kaşıntı ve eritem iyi takip edilmelidir.
Peeling Sonrası Renk Düzensizlikleri
Peeling derinliğine bağlı olarak renk düzensizlikleri; diskromi, hipopigmentasyon, hiperpigmentasyon-PIH gelişebilmektedir. Peeling, sonuçta istenilen derinlikte ve kontrollü yapılan kimyasal bir yanıktır. Deride yanık ve sonrası inflamasyonla sonuçlanan bir reaksiyonda melanosit stimülasyonu ile aşırı melanin yapılmakta ya da melanosit toksisitesi ile melanin-pigment kayıpları yaşanmaktadır. Peeling sonrası pigmentasyon düzensizlikleri; kısmi ya da total depigmentasyon (melanosit toksisitesine bağlı), lokal ya da genel hipopigmentasyon (melanosit toksisitesine bağlı), lokal ya da genel hiperpigmentasyon şeklinde ortaya çıkmaktadır. Fitzpatrick cilt fototipi I–III’de yani açık tenlilerde bu renk düzensizlikleri nadir iken IV–V’de yani koyu tenlilerde daha yüksektir. Peeling sonrası postinflamatuar hiperpigmentasyon-PIH “kesin PIH” ya da “rölatif PIH” olarak gelişmektedir. Rölatif PIH tanımı, uygulama alanında deri rengi açılmış ancak aynı alanda daha koyu alanlar kalmış olduğunu tanımlar. Burası normal deri rengi iken çevresindeki renk açılması nedeniyle PIH gibi görünmektedir. Kesin PIH, normal deriden daha koyu pigmentasyon alanlarını tanımlar.
PIH gelişimi aslında peeling derinliği ile koreledir. AHA'larda bu risk düşüktür. Ancak overpeeling ya da nötralizasyonun yeterli yapılamaması ile penetrasyon istenenden fazla olmakta, bu da PIH ile sonuçlanabilmektedir. TCA–SAS'ta cilt ipi III'den fazla ise PIH riski olmaktadır. Düşük TCA peelinglerde 1-4 hafta geçici ve sınırlı PIH yapabilmektedir. Bunlar zamanla kaybolmakta ve sıklıkla yanaklarda gelişmekte ve güneş kaynaklıdır. Fenol ile lokal ve noktasal peeling uygulamalarında; güneşten korunulmadığında hiperpigmentasyon gelişebilmektedir.
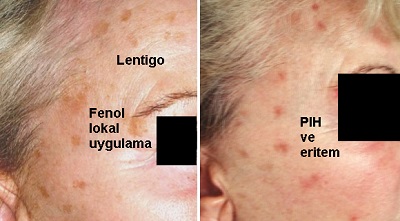
Bu peeling uygulaması sırasında fenolün uygulandığı aplikatörün deri ile temas basıncı çok hafif olmalı, aplikatör basıncı parmağın cep telefonu ekranına temas basıncı kadar olmalıdır. Bu uygulama sonrası eritem geliştiğinde üzerindeki kabuklar kaldırılmamalı, güneşten korunmalı, antioksidan krem ve tirozinaz inhibitörleri kullanılmalıdır. Fenol lokal uygulamaları sonrası gelişen PIH yan etkilerinde en iyi çözüm TCA lokal uygulamalarıdır.
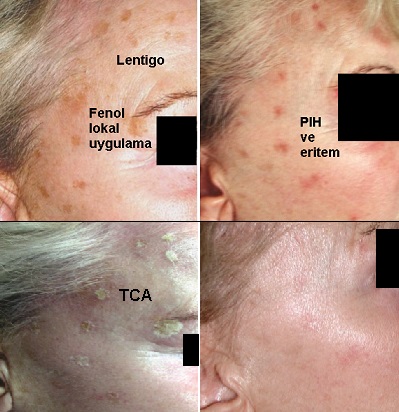
PIH problemlerinde hidrokinonlar %10–15 konsantrasyonları 8 günden kısa süreli kullanılabilir, sonrasında %4 devam edilmesi önerilmektedir. Hidrokinonlar etkili ancak sitotoksiktirler, deride iritasyon yapabilir, özellikle yüksek konsantrasyonlarda, okronozis (ochronosis) neden olabilir( Özellikle %4'ten fazla konsantrasyonlarda ve cilt tipi III'den koyu olanlarda), konfeti dökülmüş gibi depigmentasyon yapabilmekte ve mutajenik oldukları unutulmamalıdır.
Hidrokinonlar bu özellikleri nedeniyle diğer ajanlar ile birlikte kullanılabilmektedir. Bunlara örnekler:
- Kligman’ın orijinal 3'lü formülü: hidrokinon %5, deksametazon %0.1 ve tretinoin %0.1
- Kligman’ın modifiye 4'lüsü: hidrokinon 2.5 g, tretinoin %0.05, askorbik asit (vit. C) 0.1 g ve deksametazon 0.05 g.
- Tretinoin %0.1, hidrokinon %4
- Glikolik asit %10, hidrokinon %4
- Sitrik asit %3, kalik asit %3, kojik asit %2 ve hidrokinon %2
- Hidrokinon %5, tretinoin %0.025, vit. C %0.2, deksametazon %0.01, indometazin %2
Bazı ilaçlar peeling öncesi kullanıldığında PIH riskine neden olmaktadır. Bunlar: minosiklin, topikal benzoyl peroksit, amiodaron, sülfanamidler, thiazid diüretikler, trisiklik antidepresanlar, doğum kontrol hapları (OCS). Bunlar peeling öncesi 2 hafta kesilmelidir.
Peeling Sonrası Enfeksiyon
Enfeksiyon riski peeling derinliğine bağlıdır. Epidermal peelinglerde herpes ve sekonder bakteriyal enfeksiyon riski yok denecek kadar düşüktür. Grenz zone peelinglerde enfeksiyon riski düşük ancak hastanın peeling alanını kaşıması ve oynaması bu riski arttırabilmektedir. Papillar dermis peelinglerde risk vardır. Retiküler dermis peelingde bu risk daha belirgindir. Sekonder enfeksiyonlar lokal, bölgesel ya da genel olabilir. Bakteriyel, fungal veya viral kaynaklıdır. Yüzde kan dolaşımının fazla olması enfeksiyon riskine karşı koruyucudur. Bu nedenle ileri yaşlarda peeling, dolaşımda azalma, enfeksiyon riski anlamına gelmektedir. Bismuth pudra ile maske kullanımı, elma sirkeli solüsyon ile yıkama enfeksiyona karşı koruyucudur.
Enfeksiyondan korunma amaçlı;
- Peeling sırasında sterilizasyon ve dezenfeksiyon iyi olmalıdır.
- Enfeksiyon kaynağı olabilecek kişi temasının engellenmesi
- Hastada peeling öncesi, diyabet, immün yetmezlik, uygulama alanında enfeksiyon, ÜSYE değerlendirilmelidir.
- Peeling ve sonrasında kullanılan aplikatörler, gazlı pedler ve vazelin steril olmalıdır.
- Uygulama sırasında ve hasta bakımında ellerde eldiven olmalıdır.
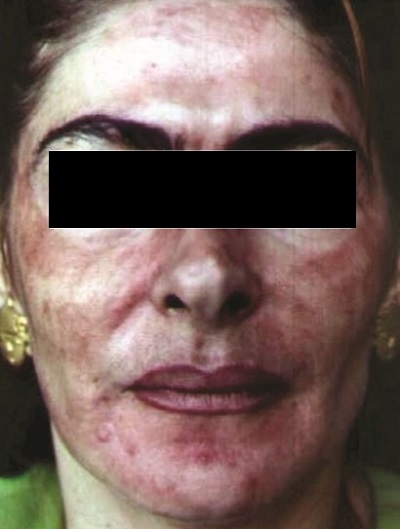
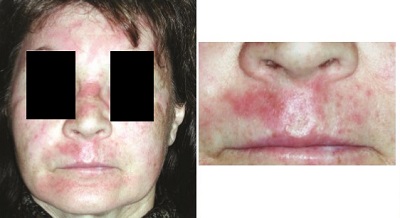
Peeling sonrası enfeksiyonlar içerisinde en sık herpes görülmekte. Aşağıdaki hastada peeling sonrası üst dudakta başlayan herpes-uçuk tüm yüzde dağılmış egzama herpetikum gelişmiştir.
Peeling sonrası ödem
Peeling sonrası gelişen inflamasyona bağlı olarak farklı düzeylerde ödem gelişmektedir. Ödem; peeling amaçlı kullanılan ajana, peeling derinliğine, hastanın alerjik özelliklerine ve peeling sonrası gelişen enfeksiyona bağlı olarak ortaya çıkmaktadır. Epidermal ve bazal tabakaya kadar olan peelingler hafif ödemeye neden olmakta ve tedavi gerektirmemektedir. Grenz Zone peelinglerinde hafif ödem olmakta, 24 saat kadar kısa sürmekte ve tedavi gerektirmemektedir. Papiler ve retiküler dermiste peelinglerde mutlaka ödem gelişmektedir. İnflamasyon derinin iyileşmesinin bir parçasıdır; ancak ortaya çıkan serbest oksijen radikalleri bu anlamda olumsuz etkiler göstermektedir. Bu nedenle antioksidanlar, bu inflamasyonu ve sonrasındaki serbest oksijen radikallerinin kontrolü ile inflamasyonu hatta ödemi kontrol altında tutmaktadır. Ödem ve inflamasyonun az olması, hızlı iyileşme, hastanın sosyal aktivitesine hızlı dönmesi ve peeling seans aralıklarının daha az olması anlamına gelmektedir. Dermal peelinglerde yoğun ödem “lifting effect” yüzün gerilmesine neden olmaktadır. Ödemin kaybolması ile bu da gerilemektedir.
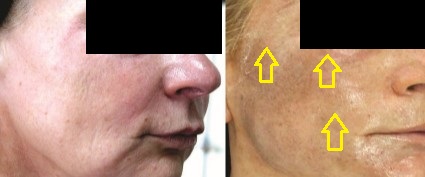
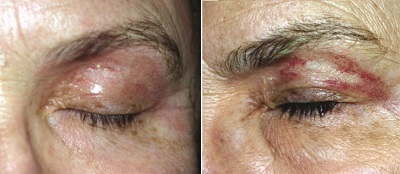
Ancak ödem dudaklar ve göz çevresinede hastanın görselliği dışında fonsiyonlarınıda etkilemektedir.
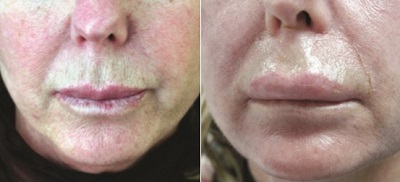
Ödem sıklıkla ağrı ile birliktedir. Ancak 3 günden sonra halen bir ağrı varsa enfeksiyon düşünülmelidir. Ödem, lokal alanlarda 2-3 günden sonra yer çekimi etkisi ile daha aşağı anatomik alanlara yayılmaktadır. Örneğin, göz uygulamasından 3-4 gün sonra ödem yanaklara geçmekte, 5 günde çene alanına inmekte ve 6-7. günlerde kaybolmaktadır. Peeling öncesi kortikosteroid enjeksiyonu ödem gelişimini fazla etkilemez. Göz çevresine uygulamalarda özellikle üst göz kapaklarında tarsal alana yapılan peeling ödemi çok arttırmakta ve kişiyi etkilemektedir. Bu nedenle üst göz kapaklarında sınır tarsal sınır olmalıdır. Poşet çayların kaynatılıp buz dolabında soğutulması ve peeling sonrası göz çevresinde kompresler uygulanması ödemler için kullanılabilir. Ödemde NSAI ve kortikosteroidler, yeni kollajen yapımı üzerinde olumsuz etkiledikleri için fazla tercih edilmemektedir.
Peeling sonrası milia gelişimi
Orta ve derin peelingler sonrasında milia gelişebilmektedir. Özellikle yağlı oklüzyon pomadlar ve yağlı kozmetik kapatıcılar bu riski arttırmaktadır. Miliaların birkaç taneden yüzlercesine kadar sayıları değişmekte ve sıklıkla yanaklarda görülmektedir. 3-6 hafta kalmakta ve sıklıkla 6-12 haftada kaybolmaktadır. Milia için tretinoin topikal kullanılabilmektedir. 1 ay sonra kaybolmayacaksa insizyonel eksiyon yapılabilir.
Peeling sonrası akne gelişimi yada akne kliniğinde alevlenme
Epidermal peelingler aktif akne tedavisinde özellikle komedonal, papular ya da papulopustular aknede kullanılmaktadır. Ancak peeling derine indikçe özellikle dermal peelinglerde sonrasında akne gelişebilmektedir. Peeling sonrası vazelin gibi yapılı pomad kullanımı akneyi artırabilmektedir.
Peeling sonrası ağrı
İlk seanslarda hasta ansiyetesi yüksek olduğu için daha ağrılı hissedilmektedir. Hastanın yaşı arttıkça ağrı toleransı artmaktadır. Erkeklerde ağrı duyarlılığı kadınlardan daha fazladır. AHA solüsyonları tamponlandıklarında %50 ya da %70 konsantrasyonlarda dahi ağrısızdır. Ancak tamponlanmamışsa kısa sürmekle birlikte AHA'lar yanmalı ağrı yapmaktadır. Sodyum bikarbonat ile nötralize edildiğinde ağrı durmaktadır. Laktik asit ile duyarlılık testi yapılmaktadır. Buna “stinging test” denilmektedir. %10 solüsyonu hastaya uygulanması ile duyarlılığa bakılmaktadır. TCA papiller ve retiküler dermal seviyede peelingleri ağrılıdır. Bu ağrıda TCA konsantrasyonu son derece önemlidir. Örneğin, %20 m/m, %30 m/m'den daha az ağrılıdır. Ağrı, eğer uygulamayı yapan doktorun beklediğinden fazla ise dikkatli olunmalıdır. Aspirinin anti-prostaglandin etkisi nedeniyle peelingden 45-60 dakika önce 500-1000 mg verildiğinde ağrıyı azaltmaktadır. Bununla birlikte morluk riskini artırmaktadır. Fenol peelingler ağrılı olduğu için, bölgesel peeling öncesi analjezik kullanımı, bölgesel anestezik kullanılması ve peeling sonrası soğuk kompres uygulanmaktadır. Örneğin, hastanın alnına uygulama öncesi soğuk kompres yapılır, fenol peeling yapılır, peeling sonrası maske kremler sürülür ve yine soğuk kompres uygulanır.
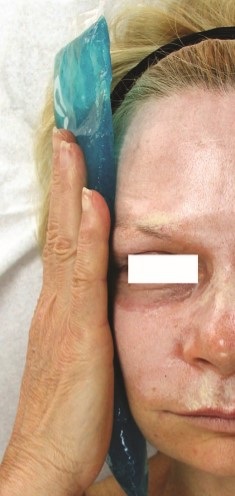
Fenol anestezik etkisi olduğu için saniyeler içinde ağrı hızla kaybolur. Sonra sıcaklık artışı ile hızla geri dönmektedir. Bu ağrıda papiller dermiste sıcak duyarlı nociceptörler var. Maalesef bunlar soğuk kompreslerden etkilenmez. Fenol peeling sonrası ağrı fazlar halinde olmaktadır. Fenol uygulaması sonrası 15 saniye ağrı sürmekte, 30-60 dakika anestezi fazı, 1-2 saat içerisinde yanma ve ağrılı ödem gelişmekte ve ertesi sabaha kadar sürmekte, deride batma hissi 3 güne kadar sürmekte, zonklamalı ağrı genellikle 3. gün akşam başlamakta ve 8 saat sürmektedir, 4. ve 5. günlerde ağrı yok, kaşıntı başlamaktadır.
Soğuk kompres bazı hastalarda yanma-batma hissi yapabilmektedir. Bunun için vantilatör, soğuk hava ve fanlar kullanılabilir. Peeling sonrası analjezikler (asetaminofen artı kodein) verilebilir. Ancak bu ilaçlar metabolize olurken fenol ile aynı yolu kullandığı için fenol toksisitesi konusunda dikkatli olunmalıdır. Ağrı için hasta konforunda benzodiazepinler (lorazepam 2.5 mg) geceleri verilebilir.
Peeling sonrası güneş duyarlılığı
Peeling sonrası güneş yani UVB korunma son derece önemlidir. Deride güneş hasarı UV'lerin eritem dozunun %25'inde bile gelişebilmekte ve hücrelerimizde DNA hasarı yapabilmektedir. UV, deri yüzeyindeki sebum gibi yağ içerisinde reflekte olmakta, bu ilk doğal savunma sistemidir. Stratum corneumda benzer bir refleksiyon özelliğine sahiptir. Güneşte UV, epidermisten basal tabakaya, papiller ve retiküler dermise ulaşmaktadır. UVA, %66 oranında stratum corneumda absorbe olmakta, %44 oranında basal tabakaya ulaşmaktadır. Bu nedenle UVA, epidermiste az etkili ancak dermiste hasar yapmaktadır. UVB'nin ise %17'si stratum corneumda ve %3'ü basal tabakaya ulaşmaktadır. Bu nedenle UVB, daha çok epidermisi etkilemektedir.
Peeling sonrası mekanik korunma dışında sunblocklar kullanılmalıdır. Bunun dışında beta karoten, süperoksit dismutaz (SOD) ve katalazlar (CAT) serbest oksijen radikalleri için kullanılabilir.
Peeling sonrası demarkasyon hattının gelişmesi
Peeling sonrası demarkasyon hattı, yani peeling alanı-peeling yapılmayan alan sınırında hiper ve hipopigmentasyon gelişebilmektedir.
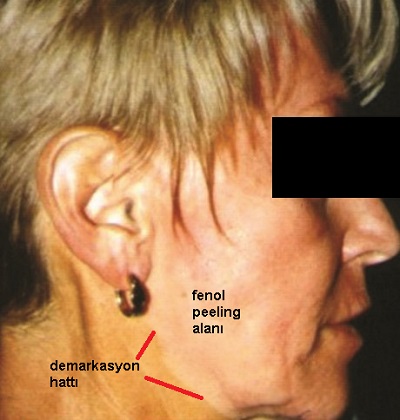
Bu hat zamanla aylar hatta yıllar içerisinde kendiliğinden kaybolmaktadır.
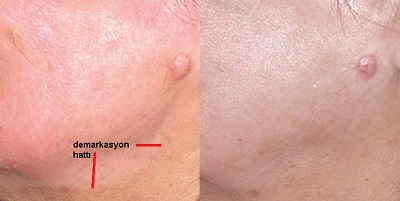
Demarkasyon hattı fenolde olduğu gibi hipopigmente yada TCA da olduğu gibi hiperpigmente olabilir.
Demarkasyon hattı gelişiminde risk faktörleri;
- Peeling derinliği; Retiküler dermisten sonra derinliklerde demarkasyon hattı gelişmekte.
- Hastanın cilt tipi; hasta açık tenli ise demarkasyon hattı fazla gelişmez.
- Demarkasyon hattı gelişminde yüksek riskli alanlar bulunmaktadır.
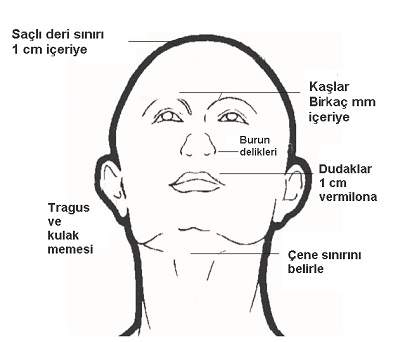
Bu alanlarda; 1 cm saçlı deri içerisine uygulama yapılabilmektedir. Aynı kural kaşlar için de geçerlidir. Burunda nostril ile mukoza arasındaki sınıra uygulama yapılabilmektedir. Dudakta vermilion sınırı üzerinde mukozaya birkaç mm geçilebilir. Kulakta kulak memesi ve tragusa mutlaka peeling yapılmalı, atlanmamalıdır. Demarkasyon hattı en fazla çene ve boyunda gözlenmektedir. Bu nedenle çene sınırının altına kadar peeling uygulanmalıdır.
Peeling sonrası cilt altı kanamalar; peteşi, purpura ve morluklar
Peeling sonrası uygulama alanında pigmente nevuslerde değişim
Fenol peelingler sonrası pigmente benlerde renk açılması ve geçici kaybolma olmaktadır. Bunlar 6-8 hafta sonra eski hallerine ya da daha pigmente formlarda ortaya çıkmaktadır.
Peeling derinliği ve riskleri
Epidermal peeling ve riskler
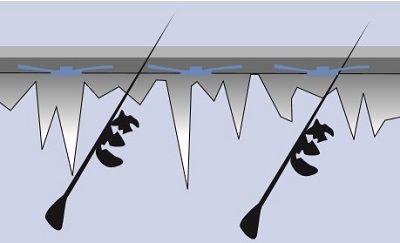
AHA ile epidermal peelinglerde frosting olmadan eritem olmaktadır. TCA'da ise pinpoint frosting ve eritem olmaktadır. Fenolde ise epidermal peeling olmaz. Epidermal peelinglerde epidermis korunarak sadece stratum corneum kaybolduğu için skar gelişme riski yoktur. Ancak stratum corneum deri için iyi bir bariyer ve %70 üzerinde derinin geçirgenliğini sağladığı için yine de önemlidir. Epidermal peelinglerde diskromi ve akromi riski yoktur. Ancak melanogenezis riski olan kişilerde uzun süren kontrolsüz inflamasyon diskromiye neden olabilir.
Basal tabaka seviyesinde peeling ve riskleri
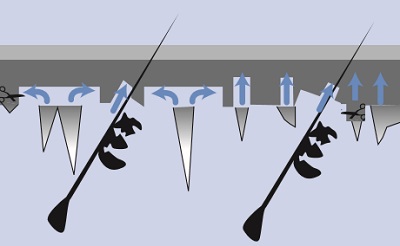
AHA'larda basal tabaka seviyesinde peelingde frosting olmadan eritem olmaktadır. TCA'da ise pinpoint frosting ve eritem olmaktadır. Fenol bu seviyede bir peeling sağlamaz. Bu seviyede skar gelişme riski azdır. Peeling sonrası achromia gelişme riski yoktur; ancak melanositler stimüle oldukları için PIH riski, yani diskromi riski vardır.
Grenz zone seviyesinde peeling ve riskleri
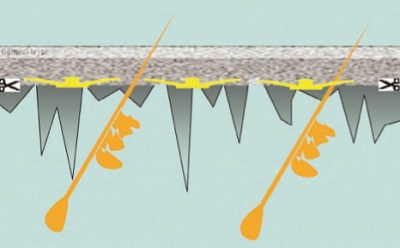
AHA ve fenol bu seviye peelingler için uygun endikasyon değil. Bu seviyede TCA peeling bulutumsu-beyaz frosting ile kendisini göstermektedir. Bu seviyede peeling sonrası deri iyileşmesi daha yavaş ve komplekstir. İyileşmede peeling ile dökülen epidermal keratinositler pilosebaceous unitlerde kalan keratinositlerden olmaktadır. Skar gelişme riski bu seviyede peelinglerde yoktur. Diskromi riski; epidermis deriden uzaklaştığı için melanin rezervi kaybolmakta, bu da deri renginin hafif açılması anlamına gelmektedir. Ancak pilosebaceous unitlerde melanosit rezervi halen bulunmaktadır.
Papiller dermis seviyesinde peeling ve riskleri
AHA ve fenol bu seviyede peeling endikasyonu için uygun değil. Bu seviyede TCA peeling kullanılabilir ve bu seviyede TCA peeling pembe-beyaz frosting yapmakta ve epidermal sliding ile kendisini göstermektedir. Peeling sonrası epitelizasyon ve iyileşme yavaş. Papillar dermis peeling skar gelişmesi açısından güvenli bir alan olmakla birlikte fazla ve gereksiz sıklıkta peeling skara neden olabilir. Papiller dermis peelingleri yüksek inflamasyon ve melanogenez ile PIH gelişme riskinde yüksektir.
Retiküler dermis seviyesinde peeling ve riskleri
Fenol peelingler bu seviye peelingler için endikasyondur. Beyaz ya da gri-beyaz frosting gözlenmekte. Epidermal sliding olmakta ancak hemen yerine ödem gelişmektedir. Deri onarımı ve iyileşmesi çok yavaş. Skar gelişme riski çok düşük. Diskromi ve akromi gelişme riski var. PIH diğer derinliklere göre daha yüksek bir risk taşımakta.

