- Gösterim: 5178
Rozasea, sıklıkla yüzü ve gözleri etkileyen kronik inflamatuar bir cilt hastalığıdır. Günümüzde rozasea gelişiminde damarsal/dolaşım (vasküler büyüme faktörleri, damarların genişlemesi; vazodilatasyon) problemleri, bağışıklık düzensizliği, genetik yatkınlık, inflamasyon, nörovasküler düzensizlik (nöropatik ağrı, aşırı duyarlılık), mikroorganizmalar ( ve gibi), enfeksiyonlar ve çevresel faktörler (ultraviyole ışık, ısı, baharatlı yiyecekler, alkol, stres) dahil olmak üzere çeşitli faktörlerin rol oynadığı düşünülmektedir. Cildin yüzeyindeki mikroorganizmaların ektoparazitleri arasında yer alan demodeks akarları, ciltte pilosebase ünitlerin (kıl ve sebase bezlerden oluşan yapılar) komensalleri (hastalık oluşturmadan ciltte konaklayan) olarak kabul edilmelerine karşın, istilacı koloniler oluşturduklarında çeşitli cilt belirtilerine neden olabilirler. Demodeks istilası ile rozasea kliniği arasında önemli bir korelasyon gözlenmiştir. Demodikozis (daha detaylı bilgi için...) açıkça demodeks istilasının sonucu olsa da, rozaseanın gelişiminde demodekslerin rolü hâlâ tartışılmaktadır. Bazı çalışmalar demodeks akarlarının rozasea gelişiminde direkt bir rolü olabileceğini ileri sürmektedir. Ancak akarların patolojik değişikliklere neden olup olmadığı veya rozaseanın sadece akar büyümesi için elverişli bir ortam sağlayıp sağlamadığı net olarak anlaşılmamıştır. Ancak son yıllarda rozaseanın inflamatuar sürecinde demodekslerin önemli bir rolü olduğunu öne süren kanıtlar artmaktadır.
Rozasea genellikle eritemato-telanjiektatik (vasküler rozasea; yüz kızarıklığı ve kızarma ile karakterize), papülopüstüler (akneye benzer papüller ve püstüller içeren), fimatöz (rinofima ve cilt kalınlaşması gibi durumları içeren) ve oküler (göz çevresi ve göz belirtilerini içeren) olmak üzere çeşitli klinik alt tiplere ayrılır. Hastaların bu alt tiplerden bir veya daha fazlasının bir kombinasyonunu sergilemesi de mümkündür. Rozaseanın tüm formları dahil edildiğinde %10'a kadar varan bir görülme sıklığı ile yaygın bir yüz cilt hastalığıdır. Saf vasküler rozasea, papülopüstüler rozaseadan yaklaşık dört kat daha sık görülen en yaygın formdur.
Rozasea son yıllarda bağışıklık sisteminin bir hastalığı olarak kabul edilmektedir. Doğuştan ve kazanılmış bağışıklık sistem tepkilerinin kontrolden çıkarak ciltte vasküler, inflamatuar ve doku hipertrofisine yol açan kronik inflamatuar bir sürece neden olduğu kabul edilmektedir. Son histolojik ve biyokimyasal çalışmalar, bu inflamatuar tepkinin, klinik olarak hiçbir belirti görünmese bile, hastalığın başlangıcından itibaren zaten mevcut olan bir süreklilik olduğu kavramını desteklemektedir. Bu süreklilik arasında kan ve lenf damarlarının genişlemesi, solar elastoz ve artmış intradermal fibroblastlar yer almaktadır. Ayrıca rozaseanın erken evrelerinden itibaren intradermal damarların, pilosebase ünitlerin ve yağ bezlerinin çevresinde lenfosit infiltratları mevcuttur. Bu lenfosit infiltratları esas olarak ve tipi yardımcı lenfositlerden (, ) ve baskılayıcı hücrelerden (, ) oluşmaktadır. Doku hücre infiltrasyonunda ayrıca mastositler, makrofajlar, plazmositler, oranına sahip yardımcı/ sitotoksik hücreler, düzenleyici hücreler ve plazmasitoid dendritik hücreler bulunmaktadır. Genellikle bu inflamatuar hücrelerin demodekslerden kaynaklandığı düşünülmektedir. Demodeksler inflamasyonu tetikleyerek veya belirli bağışıklık tepkilerini uyararak, foliküllerin mekanik tıkanıklığını sağlayarak veya mikroorganizmalar için taşıyıcı görevi görerek sürece dahil olabilir. Bu hücresel infiltrat, tüm rozasea alt tiplerinde bulunan granülomları oluşturmaktadır. Rozasea gelişiminde önemli bir faktör olan katelisidin peptid 'yi kodlayan genlerin ve diğer inflamasyon belirteçlerinin salınımının eritemato-telanjiektatik rozaseada hatta papülopüstüler rozaseada daha da fazla arttığı gösterilmiştir. Rozasea gelişiminde diğer önemli bir faktör olan vasküler endotelyal büyüme faktörünün (VEGF) ise dermal salınımının her iki rozasea klinik formunda benzer şekilde arttığı bulunmuştur.
Normal yetişkin bir insanın cilt mikrobiyotasının parçası olan ve , düşük yoğunluklarda yalnızca pilosebase ünitlerde bulunmaktadır. Yenidoğanlarda bulunmayan bu akarlar giderek diğer insanların derisiyle doğrudan temas yoluyla edinilir. Demodeks akarları insan cildinde hayatta kalabilmek için konağın bağışıklık sistemini kontrol altında tutmaya çalışır. Ciltte Demodeks dengesi, immünosüpresyon, diyabet, damar genişlemesine neden olan faktörler ve/veya sebum artışı/sebase hiperplazi dahil olmak üzere çeşitli faktörler tarafından bozulabilir. Başlangıçta, akarın aşırı çoğalması klinik olarak görünür değildir ve bu durum, eritemato-telanjiektatik rozaseada sıklıkla karşılaşılan subklinik demodekozis olarak adlandırılabilecek duruma yol açar. Bu yayılma devam ettiğinde, akarların pilosebase ünit dışında kalan vücut bölümleri çıplak gözle bile görülebilir. Bu parazitlerin boşaltım organları olmadığından, besinlerindeki sindirilmemiş materyal ağızlarından geri atılır. Parazitin sindirilmemiş materyali cilt epitel hücreleri, yumurtalar ve keratinle birleşerek parazitin istilasının karakteristik özelliği olan, kirpik, saç ve kılların diplerinde birikimlere, ince kepeklenmeye neden olmaktadır. Kılların tabanında ince, göze çarpmayan, düzenli olarak dağılmış, beyazımsı pullar olarak görünür. Bunlar cilde donuk bir görünüm ve pürüzlü bir doku vererek pityriasis folliculorum için tipik klinik bulgulardır. Bu genellikle ciltte yaygın eritemle (rozaseanın temel bir özelliğidir) ilişkilidir. Klinik olarak görülebilen bu bulgular demodikozisin ilk aşamasını oluşturur (pityriasis folliculorum). Bulgular çok kolay fark edilmeyebilir; Demodeksleri ve pulları tespit etmek için cm bir mesafeden cilt muayene edilmelidir. Cilde paralel bir ışık kullanılması ve bazen pulları ortaya çıkarmak için cildi eterle temizlemek gerekebilir. Bu dönemde hastalarda ciltte yanma hissi, kaşıntı, kuru cilt, aşırı hassas cilt, düzensiz veya pürüzlü cilt gibi subjektif şikâyetler mevcut olabilir. Zamanla, hastalığın daha iltihaplı bir aşaması ortaya çıkabilir. Konak bağışıklık sistemi kronik, abartılı ve çok etkili olmayan bir yanıt oluşturur ve bunun sonucunda papüller ve püstüller gelişir.
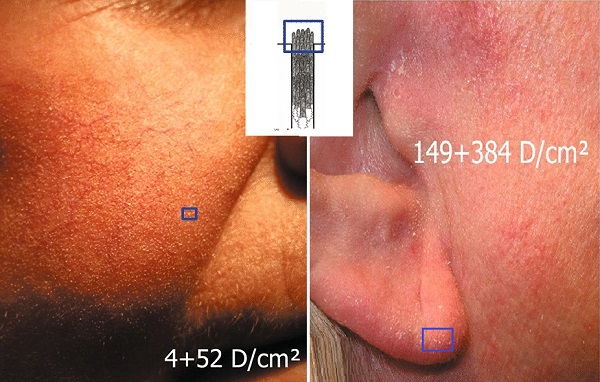
Bazı görüşler hâlâ rozasea hastalarında demodeks çoğalmasının ve istilasının hastalığa ikincil olarak geliştiğini savunmaktadır. Ancak başlangıçtaki inflamasyonun demodeksler tarafından desteklendiği ve daha sonra hastalığı şiddetlendiren bir ağırlaştırıcı faktör olduğunu düşündürecek çok fazla gözlem bulunmaktadır. Demodeks istilası ile rozasea kliniği arasında önemli bir korelasyon saptanmıştır; eritemato-telanjiektazi ve papülopüstüler alt tiplerde sırasıyla %66,7 ve %83,3 oranlarında demodeks akarları görülmektedir. Hipertrofik rozasea klinik formlarda bu oranlar %100'e ulaşmaktadır. Granülomatöz rozasea hastalarının %3-66'sında intradermal granülomlarda akarlar tanımlanmıştır. Rozasea'da en yoğun demodeks istilası yanaktır; bunu göz çevresi, burun, çene ve ağız takip eder. Tüm bulgular demodeks akarlarının rozasea'nın papülopüstüler kliniğinden sorumlu olabileceğini desteklemektedir. Eritemato-telanjiektatik rozasea kliniğinin ise görünmeyen demodeks çoğalması ile ilişkili olabileceği ve muhtemelen demodikozisin subklinik bir aşamasına karşılık gelebileceği düşünülmektedir. Hatta eritemato-telanjiektatik rozaseada ciltte vazodilatasyonun cilt sıcaklığı artışına, bunun da potansiyel olarak akarların üremesini teşvik ettiğini ileri sürülmektedir. Muhtemelen demodeks immünotolerans ile kendi istilasını saklasa da bağışıklık sistemini uyarmaktadır. Toll benzeri reseptör 2'yi (TLR2) uyarır, bunun sonucunda rozaseada tanımlanan anjiyogenez ve inflamasyonla birlikte LL-37 üretimi artar. Bu nedenle demodeks çoğalmasının rozaseada tüm alt klinik formlarda inflamasyonun süreklilik sürecine katkıda bulunduğu görülmektedir.
Demodeks Çoğalması ve T Hücresi Tükenmesi
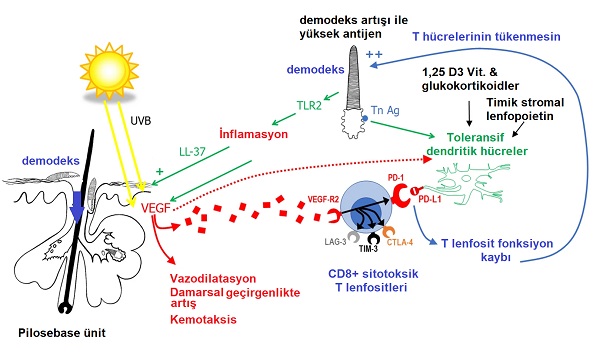
Eritemato-telanjiektatik rozaseada demodekslerin çoğalması üzerinde yapılan çalışmalarda yeni bulgulara ulaşılmıştır. Tümörlerin vasküler endotelyal büyüme faktörü (VEGF) salgıladığı bilinmektedir. VEGF, yeni damarsal yapıların oluşumu ve T hücresi tükenmesini destekleyerek tümörlerin gelişimini destekler. Yakın zamanda vasküler endotelyal büyüme faktörünün (VEGF) immünosüpresif özellikleri tanınmıştır. VEGF, tümör dokusunda dendritik hücrelerin olgunlaşmasını engeller, düzenleyici T hücreleri gibi immünosüpresif hücrelerin birikimini tetikler ve T lenfositlerinin tümöre göçünü engeller. Böylece tümör hücrelerinin bağışıklık sistemi gözetiminden kaçması kolaylaşır. Rozaseada VEGF ve reseptörleri VEGF-R1 ve VEGF-R2, sadece epidermis tarafından değil, aynı zamanda dermal infiltre eden lökositler (lenfositler, makrofajlar ve plazma hücreleri dahil) tarafından da gösterilmiştir. VEGF, sitotoksik lenfositleri üzerinde bulunan VEGF reseptörü (VEGF-R2) tarafından bağlandığında, programlanmış hücre ölümü 1 (PD-1), sitotoksik lenfosit antijeni (CTLA-4), hücresi immünoglobulini ve musin 3 alanı (TIM-3) veya lenfosit aktivasyon geni 3 proteini (LAG-3) gibi inhibitör reseptörler lenfosit yüzeyinde oluşur. Bu reseptörler, tümörler tarafından ifade edilen ligandlarına bağlandığında, düzenleyici hücrelerinin birikmesiyle lenfosit fonksiyonunun kaybına ve hücresi tükenmesine neden olmaktadır. Bu, VEGF'nin tümör süreçlerinde olduğu gibi rozaseada hücresi tükenmesine neden olabileceğini ve tolerojenik dendritik hücrelerle işbirliği yaparak eritemato-telanjiektatik rozasea gelişimi sırasında demodekslerin çoğalmasını destekleyebileceğini düşündürmektedir.
Ciltte VEGF, ultraviyole (UV) B uyarımı altında keratinositler ve fibroblastlar tarafından üretilir. Hem eritemato-telanjiektatik rozaseada hem de papülopüstüler rozaseada (PPR) dermiste artar. VEGF, rozaseada tümör patolojisindekiyle aynı rolü oynayabilir ve hücresi tükenmesini indüklemek için tolerojenik dendritik hücrelerle işbirliği yapabilir. VEGF, sitotoksik lenfositleri üzerinde bulunan VEGF-R2 reseptörüne bağlandığında PD-1 reseptörünü uyarmakta, bu da tolerojenik dendritik hücrelerin yüzeyinde ifade edilen programlanmış ölüm ligandı 1'e (PD-L1) bağlanır. Bu bağlanma, hücresi fonksiyonunun kaybına ve hücre tükenmesine neden olur.
Toleransif dendritik hücreler ayrıca timik stromal lenfopoietin (TSLP), demodeks, D3 vitamini ( D3) ve/ve da glukokortikoidler tarafından uyarılabilir.
Toleransif Dendritik Hücreleri Uyaran Faktörler
Sağlıklı cildin yağ bezi açısından zengin bölgelerinde gözlenen yüksek timik stromal lenfopoietin (TSLP) sitokini keratinositler tarafından mikrobiyal ürünlere, fiziksel yaralanmaya veya inflamatuar sitokinlere yanıt olarak üretilir. Tolerojenik dendritik hücreler üzerindeki etkileri ile komensal mikroplar için immüno-toleranslı bir ortam sağlamaktadır.
Tümörler ile ilgili çalışmalarda glikan yapısında Thomsen-Friedenreich () antijeni ve bunun öncüsü olan Tn antijenleri saptanmıştır. Bunların tümör dokusunda yüksek olması kötü prognoz ve tümörün metastaz yapma yeteneğinin yüksek olması ile ilişkilidir. Bu Tn antijeninin dendritik hücrelerde makrofaj galaktoz tipi lektin reseptörüne (MGL) bağlanarak toleransif dendritik hücrelere dönüşmesi ve hücresi tükenmesinden kaynaklanmaktadır. Dendritik hücrelerin toleransif dendritik hücrelere dönüşümü demodeks tarafından sağlanabilmektedir. Bunun demodeks yüzeyinde benzer Tn antijeni ile yapıldığı düşünülmektedir. Demodeksin bunu yapmasının amacının konakçının kendisine karşı immüno-toleransını sağlaması olduğu düşünülmektedir. Bu arada demodeks tarafından TLR2'nin uyarılmasından sonra hafif bir proinflamatuar reaksiyon üreten dendritik hücre, aşırı inflamasyonu önlemek için doğal bir geri bildirim döngüsü olarak genellikle interlökin-10 (IL-10) da üretir. Tn antijeni üzerinden dendritik hücrede MGL reseptörü de uyarıldığında, bu IL-10 üretimi belirgin şekilde artar.
Toleransif dendritik hücreler ayrıca D3 vitamini ve/veya endojen glukokortikoidler tarafından da uyarılabilir. Rozaseada, Toll benzeri reseptör 2 (TLR2) keratinositlerde D3 vitamininin ikinci hidroksilasyonundan sorumlu enzimi uyarır, bu inflamatuar süreci başlatır ve doğuştan gelen bağışıklığı destekler. Ancak D3 vitamini aynı zamanda kazanılmış bağışıklığı engeller. Bunu toleransif dendritik hücrelerde PD-L1 ligand artışı ve hücresi tükenmesini indükleyerek yapmaktadır. Deksametazon ve D3 vitamini kombinasyonu daha da güçlü bir etki göstermektedir. Ayrıca, eritemato-telanjiektatik rozaseada anormal endojen glukokortikoid sentezi gözlemlenmiştir.
Demodeks, katelisidin peptidi 'nin artan üretimi ve ardından anjiyogenezi ve inflamasyonu indükleyen bir Toll benzeri reseptör 2 (TLR2) yolu bağışıklık tepkisini aktive eder. , UV maruziyetinden sonra endotel hücrelerinin aktivitesini uyardığı ve UVB radyasyonuna karşı duyarlılığın artmasına yol açabileceği için, teorik olarak demodeks akarları ayrıca cildin UVB'ye karşı daha yüksek bir hassasiyete sahip olmasına da katkıda bulunabilir. Özetle, demodekslerin çoğalması, TLR2, LL-37, UVB'ye karşı hassasiyet ve VEGF'yi içeren bir kısır döngüye neden olarak eritemato-telanjiektatik ve papülopüstüler rozaseanın gelişimine yol açabilir. akarlarından izole edilen bakterilerin papülopüstüler rozasea (PPR) veya oküler rozasea hastalarında bir bağışıklık reaksiyonu başlatma potansiyeline sahip olduğu bulunmuştur. Ayrıca, rozasea hastalarında artan cilt sıcaklığı, akar kaynaklı 'un büyümesini ve protein üretimini artırmakta (inflamasyonu artırmaktadır). 'a duyarlılığın rozasea etiyolojisinde önemli olduğu öne sürülmüştür.
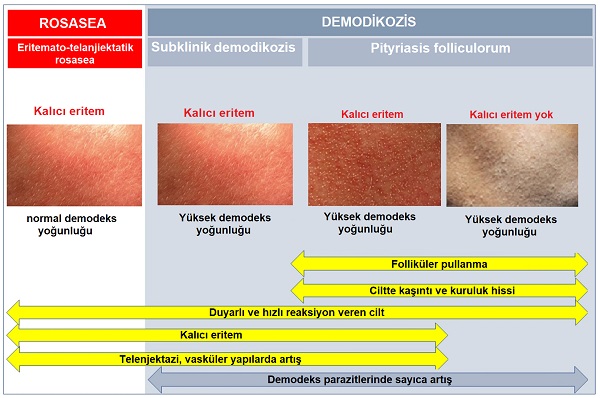
Demodekslerin rozasea gelişimindeki potansiyel rolü anlaşıldıkça maalesef tanısal karışıklıklar ortaya çıkmaktadır; demodikozis ile rozasea arasında. Demodikozis, eritemato-telanjiektatik rozasea ve papülopüstüler rozasea arasındaki ilişki konusunda fikir birliği olmakla birlikte tanısal zorluklar yaşanmakta. Hatta son yıllarda hepsinin hastalığın parçası olduğu konusunda fikirler ileri sürülmekte. Bununla birlikte sadece damarsal klinik şikâyet ve bulguları olan (ciltte kalıcı eritem) rozasea ve demodikozis (pityriasis folliculorum) arasında tanı kriterleri çok fazla örtüşmekte, ayırıcı tanıda belirsizlikler bulunmakta ve yanlış tanılar konulabilmektedir. Rozasea tanısı koymak için öncelikle demodikozis dışlanmalıdır; yani demodeks yoğunluğu normal olmalıdır. Rozasea'da bundan yola çıkarak sadece ciltte kalıcı eritemi olan hastalarda “normal demodeks yoğunluğu olan kalıcı eritem" ve “yüksek demodeks yoğunluğu olan kalıcı eritem" tanımları kullanılmakta. Yüksek demodeks yoğunluğu olan kalıcı eritem, subklinik demodikozis ile aynıdır. Ayrım için demodikoziste ciltte kıl foliküllerine uyan demodekslerin ve pullanmanın varlığı da önemlidir. Ancak pityriasis folliculorumda ciltte kızarma, eritem ve/veya telenjiektazi olduğunda, bu damarsal bulgular folliculorum'un belirgin foliküler pullanmayı maskeleyebilir. Bu da hastada pityriasis folliculorum tanısı yerine kalıcı eritem ile birlikte olan eritemato-telanjiektatik rozasea yanlış tanısına neden olmakt
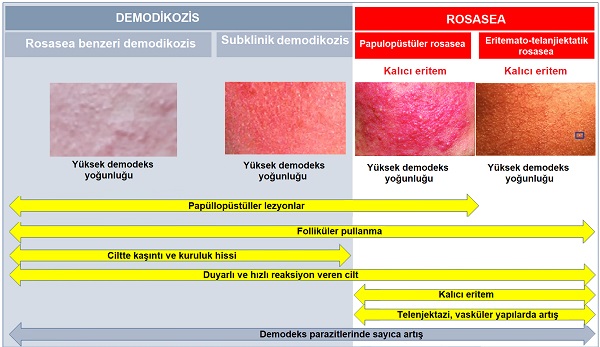
Demodeksler ciltte papül ve püstüllere yol açan bağışıklık tepkisini tetikliyorsa, ciltte demodikozis ile birlikte papülopüstüller görülmektedir. O zaman "rozasea benzeri demodikozis" tanısından bahsedilmektedir. Bu aslında klinik olarak papülopüstüler rozaseaya çok benzemektedir. İki farklı klinik tablo olarak durmakla birlikte, her ikisi de parazit yoğunluklarının azalmasıyla klinik belirtilerin azalmasını sağlamaktadır. Ancak bu iki benzer klinik tabloda, parazitlerin abartılı çoğalması rozasea benzeri demodikozis için neden, papülopüstüler rozaseada ise daha önce anlatıldığı gibi sonuçtur. Yine de bu açıklama artık yeterli olmamaktadır. Papülopüstüler rozasea ve rozasea benzeri demodikozis klinik tanısı için öneri; yüzde klinik bulgu alanında ciltten alınan örneklerde yüksek demodeks yoğunluğunun doğrulanabilmesidir. Yüzeysel cilt örneklerinde 'de 'ten fazla parazit sayısı ya da siyanoakrilat ile yapılan derin cilt örneklerinde 'de 'dan fazla demodeks yoğunluğunun saptanmasıdır. Bu her iki klinik için duyarlılık ve özgüllüğe sahiptir.
Demodeks İçin Akarisidal Tedaviler
Lazer ve Fototedaviler
Rozaseada darbeli boya lazeri (PDL), neodimiyum itriyum alüminyum garnet (Nd:YAG) lazeri ve yoğun darbeli ışık (IPL) gibi tedaviler, kalıcı eritem ve telenjiektazi gibi damarsal yapıların tedavisinde kullanılmaktadır. Ancak rozasea ya da demodikoziste akarisidal etkilere de sahip olabilecekleri düşünülmüştür. Yapılan çalışmalarda direkt demodeks akarları üzerinde etkili olmadıkları, pilosebase ünit ve kan dolaşımı, cilt ısısı üzerinden etki gösterdikleri düşünülmektedir. Diğer akarisidal tedavilerle kombine kullanılmaktadır. Rozaseada lazer ve fototerapi uygulamalarında tedavinin başlangıcından itibaren tek başlarına kullanıldıklarında paradoksal olarak rozasea klinik bulgularında alevlenmeler gözlenmektedir. Bunun demodeks akarlarının kitlesel ölümüyle ilişkili olarak ortaya çıktığı düşünülmektedir. Bu nedenle hastalara önce akarisidal sistemik ya da topikal tedaviler başlanmalı, ardından lazer veya IPL tedavisi uygulanmalıdır.
Vazokonstriktörler
-blokerler (brimonidin, oksimetazolin) gibi topikal vazokonstriktörler, ciltte dermal kılcal damarların vazodilasyonunu sınırlı bir süre için azaltmak amacıyla kullanılır. Ciltte eritem üzerinde etkilidir ancak telenjiektazi üzerinde etkili değildir. Sıklıkla lazer ve fototerapilerden sonuç alınamadığında tercih edilmektedir. Bunların demodeksler üzerinde akarisidal etkinliği yoktur.
Akarisidal Tedaviler
Topikal tedaviler arasında kükürt veya selenyum sülfür, metronidazol, permetrin, ivermektin, benzil benzoat, azelaik asit, çay ağacı yağı ve bu tedavilerin kombinasyonları yer almaktadır.
-
Topikal metronidazolün akarisidal etkinliği son yıllarda tartışmalıdır.
-
Çay ağacı yağı ve izole edilmiş aktif bileşeninin önemli akarisidal aktiviteye sahip olduğu gösterilmiştir. Özellikle göz tutulumlarında (demodeks blefaritinde) kullanılmıştır.
-
Günde defa kullanılan permetrin etkilidir.
-
Topikal ivermektin akarisidal etkinliği en iyi olan gibi görünmektedir.
Sistemik tedaviler arasında ivermektin ve metronidazol yer almaktadır.
-
Sistemik metronidazol yerine daha uzun yarı ömre sahip bir metronidazol analoğu olan ornidazol kullanımı önerilmektedir.
-
Metronidazol ve ivermektin kombinasyonu tedavilere dirençli olduğunda kullanılabilir.




